Agence de la santé publique du Canada
Chapitre 1 – Introduction
1.1 Historique
Toute personne peut être affectée par le VIH ou le sida, quel que soit son âge, son style de vie ou son statut socioéconomique. Cependant, certaines populations sont plus affectées que d’autres. Au Canada, ces populations incluent les hommes gais et les autres hommes ayant des relations sexuelles avec des hommes (HARSAH), les utilisateurs de drogues injectables, les personnes venant de pays où le VIH est endémique, les Autochtones, les personnes incarcérées, les jeunes à risque et les femmes. La plupart des personnes vivant avec le VIH/sida (PVVIH) au Canada font partie d’une ou de plusieurs de ces populations. Bien que le VIH soit une maladie évitable, de nouvelles infections continuent de se produire. À la fin de l’année 2011, on estimait à 71 300 le nombre de PVVIH, avec un taux national de VIH estimé à 0,2 %. Le Canada est donc considéré comme un pays affichant un faible taux de prévalence. (1)
Ce rapport fait partie d’une série de huit rapports d’étape qui résument les données probantes propres aux populations les plus affectées par le VIH au Canada afin d’informer sur le développement des politiques, des programmes et de la recherche. Les autres rapports de la série font état de descriptions détaillées en ce qui concerne la vulnérabilité et la résilience au VIH chez les populations présentant des risques plus élevés. Ce rapport porte sur les PVVIH et a pour objectif de relater diverses réalités au sein de cette population au Canada avec une approche axée sur les déterminants de la santé qui fait état de l’impact de ces facteurs, comme le niveau de revenu, l’emploi, les environnements sociaux, la culture, le genre, l’accès aux services de santé et les habitudes de vie et les compétences d’adaptation personnellesde vie, sur leur qualité de vie et leur état de santé.
Ce rapport d’étape inclut des chapitres relatifs à la surveillance épidémiologique quant aux PVVIH au Canada, l’expérience vécue de ces personnes, les déterminants de santé qui affectent leur qualité de vie, un aperçu des projets de recherche choisis ainsi qu’un aperçu des réponses en termes de programmes financés au moment de la présente publication.
Les thèmes-clés suivants sont tirés de la production du présent rapport : la diversité des PVVIH au Canada; les défis actuels en termes de stigmatisation et de discrimination; l’expérience de certaines PVVIH du VIH comme une invalidité épisodique; le VIH au cours de la vie d’une personne quant à la prévention de la transmission verticale de la mère à l’enfant pendant la grossesse, aux comorbidités spécifiques liées au VIH et les problèmes associés au vieillissement; les barrières linguistiques et culturelles auxquelles font face certaines personnes pour accéder aux services de soins de santé et de soutien; l’observance du traitement; et le rôle essentiel quant à la participation de la communauté et le soutien.
1.2 Méthodologie
Les thèmes priorisés dans cerapport ont été définis par l’entremise de consultations avec des PVVIH lors de l’assemblé générale annuelle de la Société canadienne du sida et d’un forum pour les PVVIH ainsi que le caucus des Autochtones vivant avec le VIH/sida du Réseau canadien autochtone du sida en 2007. Après ces réunions, l’Agence de la santé publique du Canada a mis en place un groupe de travail consultatif d’experts pour aider au développement et à la dissémination de ce rapport d’étape. Le groupe de travail était composé de PVVIH, de représentants de la communauté, d’organisations non gouvernementales, de chercheurs, d’épidémiologistes et d’experts des politiques et des programmes. Le groupe de travail a agi en tant qu’organe consultatif et fourni des conseils et des commentaires tout au long du processus ainsi que sur les thèmes et les différentes versions du rapport. Des experts supplémentaires ont été consultés de manière ponctuelle pour garantir la précision et l’exhaustivité du rapport.
Au cours de l’élaboration de ce rapport, l’Agence s’est efforcée de suivre le Principe de la participation accrue des PVVIH, ce qui a permis aux PVVIH de jouer un rôle prépondérant sur ce qui les affecte le plus, en reconnaissant ainsi la contribution cruciale qu’elles apportent pour faire avancer la réponse canadienne au VIH/sida. La participation des PVVIH a fait partie intégrante de l’élaboration du présent rapport. Ces dernières ont défini les priorités et thèmes, commenté l’évolution des versions du rapport et apporté leur expérience vécue ainsi que leur expertise au processus.
Le rapport a été élaboré entre juin 2007 et décembre 2011. L’Agence a élaboré une méthodologie interne que chacun des rapports d’étape propres à une population a suivie pour garantir une approche cohérente. Pour chaque chapitre, la méthodologie utilisée a permis de faire la synthèse et le résumé des données probantes les plus récentes et pertinentes possible.
L’examen de la littérature porte principalement sur les publications canadiennes; les données issues de la recherche internationale ont été exclues. Les renseignements épidémiologiques et les données sur la surveillance au niveau national ont été recueillis dans des rapports publiés par l’Agence et d’autres sources. Les documents inclus dans le présent rapport répondaient aux critères suivants : être axés sur le VIH ou le sida; être axés sur les PVVIH au Canada; se rapporter à au moins un des douze déterminants de la santé liés au VIH ou au sida, ou traiter du VIH ou du sida dans le contexte de la prévention, des soins de santé, du traitement, du soutien ou du diagnostic pour les PVVIH. Les renseignements sur le fait de vivre avec le VIH/sida et les déterminants clés de la santé ont été tirés des rapports de recherche et de la littérature grise Note de bas de page 3 publiés du 1er janvier 2005 au 1er mars 2011, en utilisant les termes de recherche et les bases de données cités en annexe A.
Un résumé de projets de recherche choisis, financés entre 2008 et 2010, a été rédigé en compilant les renseignements provenant de sources de financement nationales et d’organisations de financement provinciales sélectionnées. (Voir l’annexe B pour la liste complète des projets de recherche retenus). Des renseignements à la fois quantitatifs et qualitatifs ont été recueillis et analysés.
Des membres du Comité consultatif fédéral-provincial-territorial sur le VIH/sida et des consultants de programmes nationaux et régionaux de l’Agence et la Direction générale de la santé des Premières nations et des Inuits de Santé Canada ont fourni des renseignements sur les stratégies, les réseaux, les comités, les organisations et les projets d’une durée limitée impliqués dans la lutte contre le VIH/sida dans leurs juridictions. Une analyse détaillée des programmes de financement de l’Agence, de Santé Canada et provinciaux a été menée pour obtenir des renseignements au sujet des projets destinés aux PVVIH à l’échelle du Canada. (Voir l’annexe C pour une liste de ces réseaux, coalitions, organismes consultatifs et projets retenus.)
Chapitre 2 – Profil épidémiologique du VIH et du sida au Canada
2.1 Évolution du VIH et du sida au Canada
En mars 1982, le premier cas de décès lié à une maladie qui allait bientôt être connue sous le nom de sida a été déclaré au Canada. (1) Cette déclaration suivait un rapport paru aux États-Unis qui portait sur une grappe de cas d’hommes gais atteints de pneumonie à Pneumocystis carinii et de la maladie de Kaposi, deux infections rares qui ne se développent que chez les personnes dont le système immunitaire est gravement affaibli. Comme les premiers cas identifiés ne touchaient que la communauté gaie, l’appellation « Gay-Related Immune Deficiency » (immunodéficience liée à l’homosexualité) a été proposée, entre autres, pour cette maladie émergente. À la fin de l’année 1982, il était devenu clair que d’autres groupes étaient également affectés, ce qui a porté les Centers for Disease Control and Prevention (Centres pour le contrôle et la prévention des maladies) aux États-Unis à nommer cet ensemble de symptômes « syndrome de l’immunodéficience acquise (sida) ». En 1983, il a été établi qu’un nouveau rétrovirus, nommé par la suite « virus de l’immunodéficience humaine (VIH) », était la cause du sida.
À son émergence au Canada, le VIH était majoritairement prévalent chez les hommes gais, même s’il touchait également les hémophiles et les utilisateurs de drogues injectables. À la fin des années 1980 et au début des années 1990, les femmes ont commencé à en être affectées. Plus récemment, les Autochtones et les personnes provenant de pays où le VIH est endémique sont devenus surreprésentés dans l’épidémie de VIH au Canada. Le taux d’infection au VIH parmi la population carcérale est également plus élevé que parmi la population générale canadienne. (2;3;4)
2.1.1 Situation actuelle
La prévalence du VIH au Canada est relativement faible, la prévalence nationale étant estimée à 0,2 % en 2011. (5) Le Canada a désormais une population croissante de personnes vivant avec le VIH/sida (PVVIH), ce qui s’explique par les deux facteurs suivants : de nouvelles infections au VIH continuent de survenir, et les décès dus au sida ont chuté avec l’introduction des médicaments antirétroviraux. Le taux de nouvelles infections au VIH au Canada est resté relativement stable au cours de la dernière décennie.
Même si n’importe quelle personne peut être affectée par le VIH, celui-ci reste concentré dans certaines populations distinctes au Canada. Tel que mentionné ci-dessus, les populations touchées par le VIH se sont diversifiées, même si les hommes gais constituent toujours la population la plus touchée. L’Initiative fédérale de lutte contre le VIH/sida au Canada est désormais axée sur les populations suivantes, qui sont les plus touchées par le VIH au Canada : les hommes gais et les autres hommes ayant des relations sexuelles avec des hommes (HARSAH), les utilisateurs de drogues injectables, les personnes originaires de pays où le VIH est endémique, les Autochtones, les personnes incarcérées, les jeunes à risque, les femmes et les PVVIH. (4)
Il est important de noter que bon nombre des PVVIH ou à risque au Canada peuvent appartenir à plusieurs de ces groupes. La surveillance du VIH porte sur les principales voies d’exposition au virus (HARSAH, contact hétérosexuel et utilisation de drogues injectables), mais les personnes touchées appartiennent également à différents groupes raciaux ou ethniques et tranches d’âge et de sexe différent; il faut donc des politiques et des programmes de lutte nuancés en matière de prévention, de soin, de traitement et de soutien.
2.2 Données sur le VIH et le sida au Canada
L’Agence de la santé publique du Canada utilise de nombreuses sources de données pour obtenir une vue d’ensemble du VIH chez les Canadiens, notamment la surveillance de routine, la surveillance améliorée des populations vulnérables, les données de recherche et les méthodologies de modélisation, qui servent à produire les estimations nationales. Ce chapitre présente les données provenant de la surveillance de routine et de la surveillance améliorée, ainsi que les estimations du nombre de nouvelles infections au VIH (c’est-à-dire l’incidence) et du nombre total de personnes vivant avec une infection au VIH (c’est-à-dire la prévalence) afin de caractériser le VIH et le sida au Canada.
Le VIH est une maladie à déclaration obligatoire dans toutes les provinces et dans tous les territoires canadiens, ce qui signifie que chaque résultat positif au test du VIH obtenu par un laboratoire ou un prestataire de soins de santé doit être signalé aux autorités sanitaires provinciales. Le sida est uniquement une maladie à déclaration obligatoire dans certaines juridictions, bien que les médecins sont tenus de déclarer tout cas de maladie définissant le sida Note de bas de page 4 chez des patients qui ont déjà reçu un diagnostic d’infection au VIH. Aux fins de surveillance, ces cas sont inclus dans les données nationales sur le sida. Pour tous les cas de sida, des données sur les décès sont également recueillies.
Les provinces et les territoires fournissent sur une base volontaire des données de surveillance de routine à l’Agence. Ces données consistent en déclarations de résultats positifs au test du VIH et des cas de sida déclarés , ne contenant aucun renseignement susceptible d’identifier les personnes concernées. Alors qu’un nombre minimum de données est fourni pour chaque cas (en général, l’âge, le sexe et la date du diagnostic), le nombre des données complémentaires fournies par chaque province et chaque territoire varie; seuls quelques juridictions déclarent le pays de naissance, l’origine ethnique et la catégorie d’exposition. Les données complémentaires sur l’origine ethnique sont importantes, car elles permettent de dégager les tendances d’infection parmi différentes races ou différents groupes ethniques. Les données complémentaires sur les catégories d’exposition sont également importantes, car elles indiquent la voie la plus probable par laquelle une personne a pu contracter le VIH.
Le suivi du VIH est difficile, car la surveillance de routine ne produit des données que sur les personnes qui ont subi un test de dépistage et reçu un diagnostic de VIH ou de sida. On estime que 25 % des PVVIH au Canada ignorent qu’elles sont infectées. (5) La surveillance de routine présente également des limites liées à la sous-déclaration, aux retards dans la déclaration, au risque de double déclaration et aux renseignements manquants. Par conséquent, les données de surveillance de routine à elles seules ne reflètent pas pleinement l’étendue de l’épidémie du VIH au Canada.
Afin d’obtenir un tableau plus précis du VIH au Canada, l’Agence utilise plusieurs approches, notamment la surveillance améliorée (comportementale et biologique) et les estimations de la prévalence et de l’incidence du VIH. La surveillance améliorée consiste à recueillir des données comportementales auprès d’un groupe ciblé, telles que les comportements sexuels, les comportements liés à l’injection et au dépistage du VIH, et l’état sérologique parmi certains groupes ciblés d’individus. L’Agence exerce une surveillance améliorée parmi les hommes gais, bisexuels et les HARSAH (appelée le système de surveillance M-Track) et parmi les utilisateurs de drogues injectables (appelée le système de surveillance I-Track) afin d’obtenir des connaissances plus approfondies au sujet des tendances de dépistage du VIH, des comportements à risque et de la prévalence du VIH. Des systèmes semblables de surveillance améliorée sont en cours d’élaboration; l’un des systèmes vise à effectuer un suivi du VIH et des comportements à risque qui y sont associés parmi les personnes provenant de pays où le VIH est endémique ( portera le nom de système de surveillance E-Track) et l’autre porte sur le suivi du VIH parmi les Autochtones (portera le nom de système de surveillance A-Track).
Des données nationales sur l’état sérologique des nouveau-nés exposés en période périnatale à l’infection au VIH sont recueillies par l’intermédiaire du Programme de surveillance périnatale du VIH au Canada, une initiative du Groupe canadien de recherche sur le sida chez les enfants.
L’Agence réalise également des estimations de la prévalence et de l’incidence du VIH à l’échelle nationale pour évaluer le nombre de PVVIH ignorant leur état sérologique. Ces estimations reposent sur une modélisation mathématique et sont basées sur une combinaison de résultats provenant de la surveillance de routine, de la surveillance améliorée et des données de recherche. Les méthodologies qui permettent d’estimer la prévalence et l’incidence à l’échelle nationale sont complexes et, même si elles sont associées à un certain niveau d’incertitude, elles fournissent un tableau plus précis de l’épidémie du VIH, permettant aux gouvernements et aux fournisseurs de services d’élaborer des programmes et des approches ciblés.
2.2.1 Estimation de l’incidence du VIH
De nouvelles infections au VIH continuent de survenir au Canada. L’Agence estime qu’en 2011, le nombre de nouvelles infections au VIH variait entre 2 250 et 4 100 (figure 1). Cela représente une baisse par rapport à l’incidence culminante de 1985, où l’on estimait le nombre de nouvelles infections entre 3 250 et 6 050. Après 1985, le nombre de nouvelles infections n’a cessé de diminuer progressivement jusqu’au milieu des années 1990; il s’est stabilisé de 1996 à 1999, a connu une hausse de 1999 à 2002 puis s’est à nouveau stabilisé à partir de 2002. (5)
Figure 1 : Nombre estimé de nouvelles infections au VIH au Canada au cours de certaines années
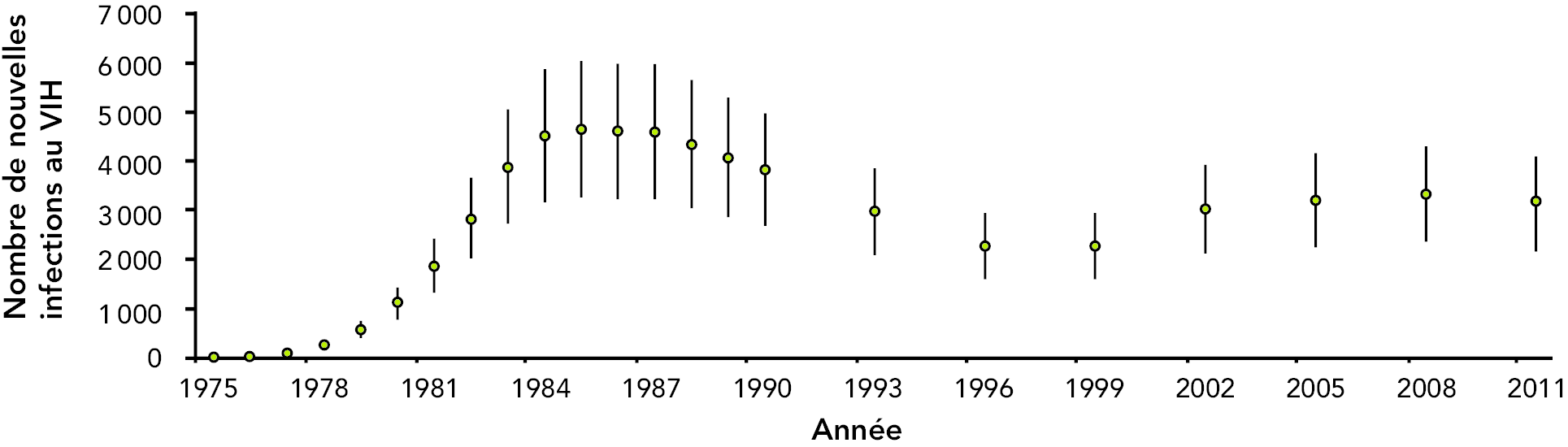
Remarque : L’étendue de l’incertitude est représentée par les barres verticales.
Référence : Agence de la santé publique du Canada. Résumé : Estimations de la prévalence et de l’incidence du VIH au Canada, 2011. Ottawa : Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada; 2012.
2.2.2 Estimation de la prévalence du VIH
À la fin de l’année 2011, on estimait à 71 300 (entre 58 600 et 84 000) le nombre de personnes vivant avec une infection au VIH (y compris le sida). Environ 25 % d’entre elles, soit entre 14 500 et 21 500 personnes, ignoraient qu’elles étaient infectées par le VIH. (5) La figure 2 représente le nombre estimé d’infections au VIH prévalentes au Canada depuis le début de l’infection, accompagné des étendues d’incertitudes associées.
Figure 2 : Nombre estimé de personnes vivant avec une infection au VIH au Canada (tous âges confondus)
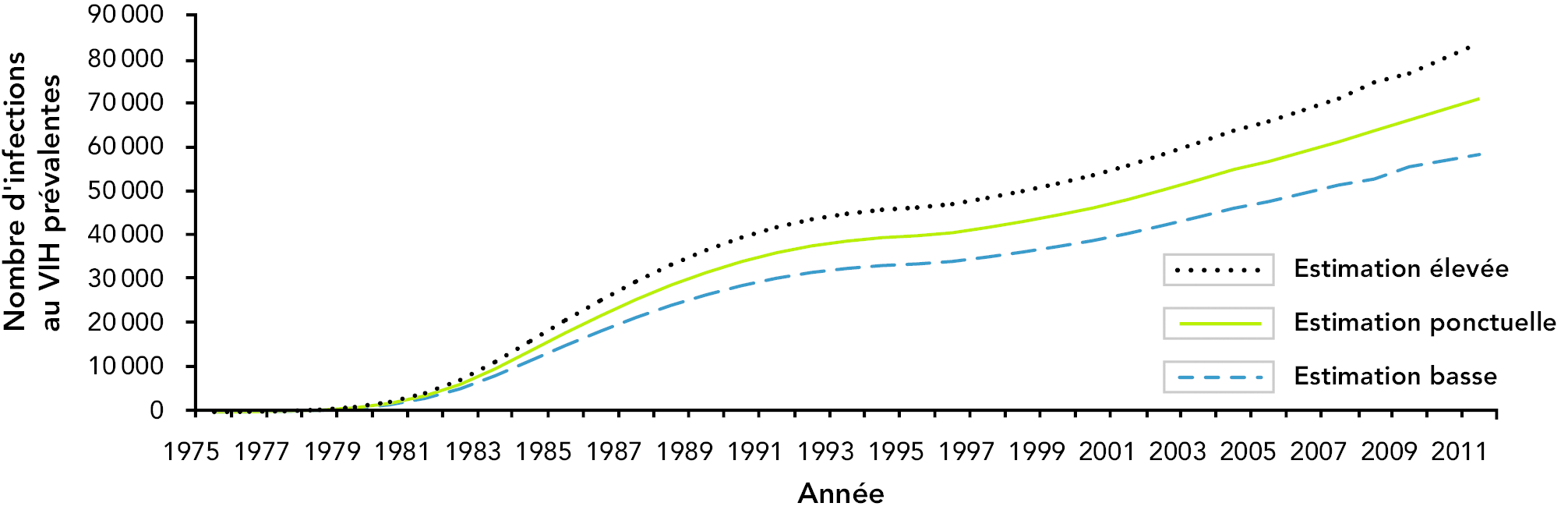
Remarque : La courbe comprend l’étendue de l’incertitude par année.
Référence : Agence de la santé publique du Canada. Résumé : Estimations de la prévalence et de l’incidence du VIH au Canada, 2011. Ottawa : Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada; 2012.
2.3 Sexe biologique
En date du 31 décembre 2011, on estimait le nombre d’hommes vivant avec le VIH au Canada (y compris le sida) à 54 700 et le nombre de femmes, à 16 600. (5) Les données de surveillance de routine indiquent que la proportion relative des hommes et des femmes diagnostiqués avec le VIH a évolué au fil du temps. En 1985, moins de 5 % des déclarations de résultats positifs au test du VIH sur lesquelles le sexe était indiqué concernaient des femmes adultes; alors qu’en 2011, les femmes représentaient 23,3 % des nouvelles déclarations de résultats positifs au test du VIH sur lesquelles le sexe était indiqué. (6)
Cependant, au cours de la dernière décennie, les proportions de cas concernant les hommes et les femmes sont restées relativement stables (voir la figure 3).
Figure 3 : Proportion des déclarations de résultats positifs au test du VIH par sexe (tous âges confondus), de 1985 à 2011 (n = 71 361)
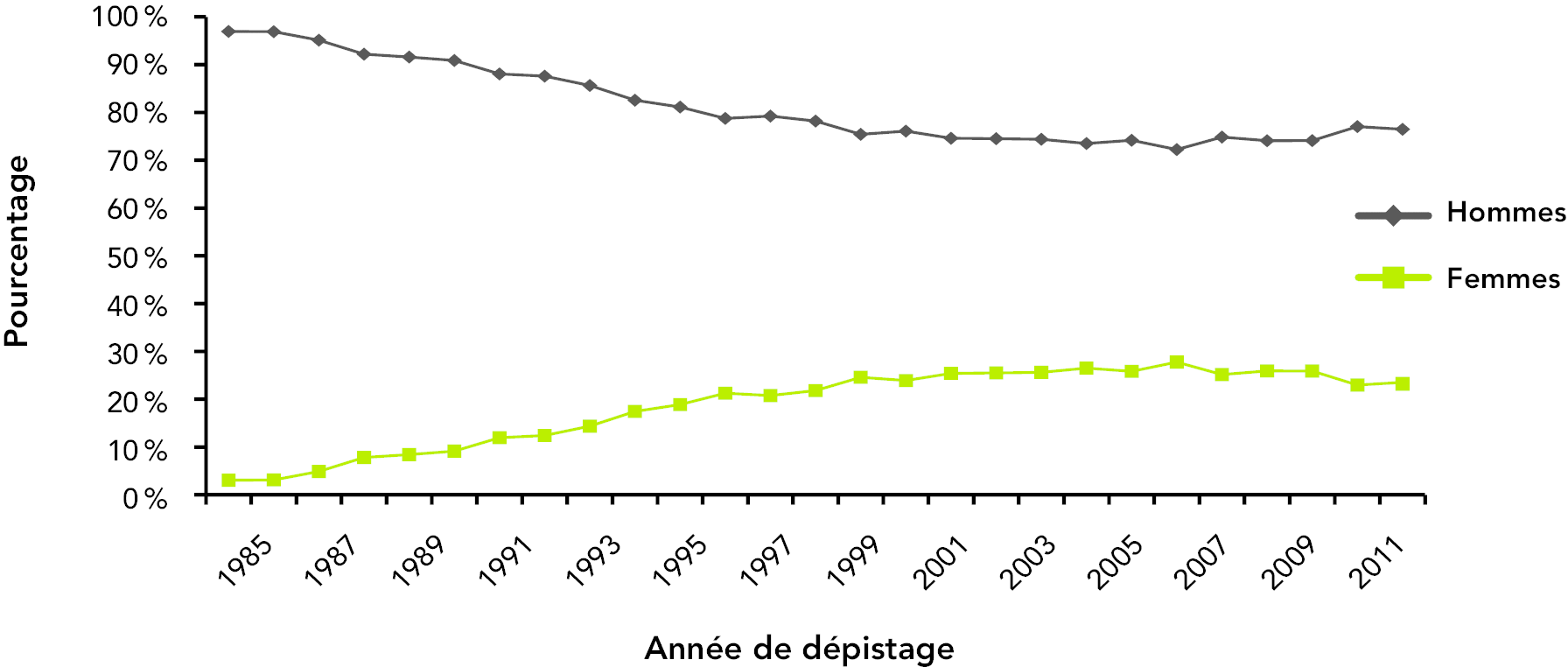
Référence : Agence de la santé publique du Canada, données de 2012.
2.4 Âge au moment du diagnostique
Depuis 1985, parmi les déclarations de résultats positifs au test du VIH sur lesquelles l’âge était indiqué, la proportion la plus importante de cas se situait dans la tranche d’âge de 30 à 39 ans Note de bas de page 5. Bien que cette proportion ait chuté depuis 1994, elle reste la plus forte et, en 2011, cette tranche d’âge représentait 30,3 % des cas. Par contre, la proportion des déclarations de résultats positifs au test du VIH parmi les personnes de 40 à 49 ans croît régulièrement depuis le début de l’épidémie, ayant atteint un sommet de 30,5 % en 2008, puis diminué légèrement de nouveau pour atteindre 25,7 % en 2011. La proportion des déclarations annuelles de résultats positifs au test du VIH chez les personnes de 50 ans et plus a également augmenté depuis le début de l’épidémie, atteignant un sommet de 19,4 % en 2011. (6)
La proportion des déclarations de résultats positifs au test du VIH parmi les personnes de 20 à 29 ans a considérablement diminué au fil du temps, passant d’un sommet de 35,6 % en 1985 à un minimum de 19,3 % en 1999. Depuis 1999, la proportion des déclarations de résultats positifs au test du VIH parmi cette tranche d’âge est restée stable, augmentant seulement légèrement pour se chiffrer à 22,7 % en 2011. La proportion des déclarations de résultats positifs au test du VIH parmi les tranches d’âge les plus jeunes est restée relativement faible depuis le début de l’épidémie, un sommet de 3,0 % atteint en 1985 pour les tranches d’âge de 0 à 14 ans et de 15 à 19 ans. En 2011, la proportion était de 0,6 % pour les personnes de 0 à 14 ans et de 1,7 % pour les personnes de 15 à 19 ans.
Figure 4 : Proportion des déclarations de résultats positifs au test du VIH au Canada par tranche d’âge Figure 4 – Note de bas de page *, de 1985 à 2011 (n = 69 637)
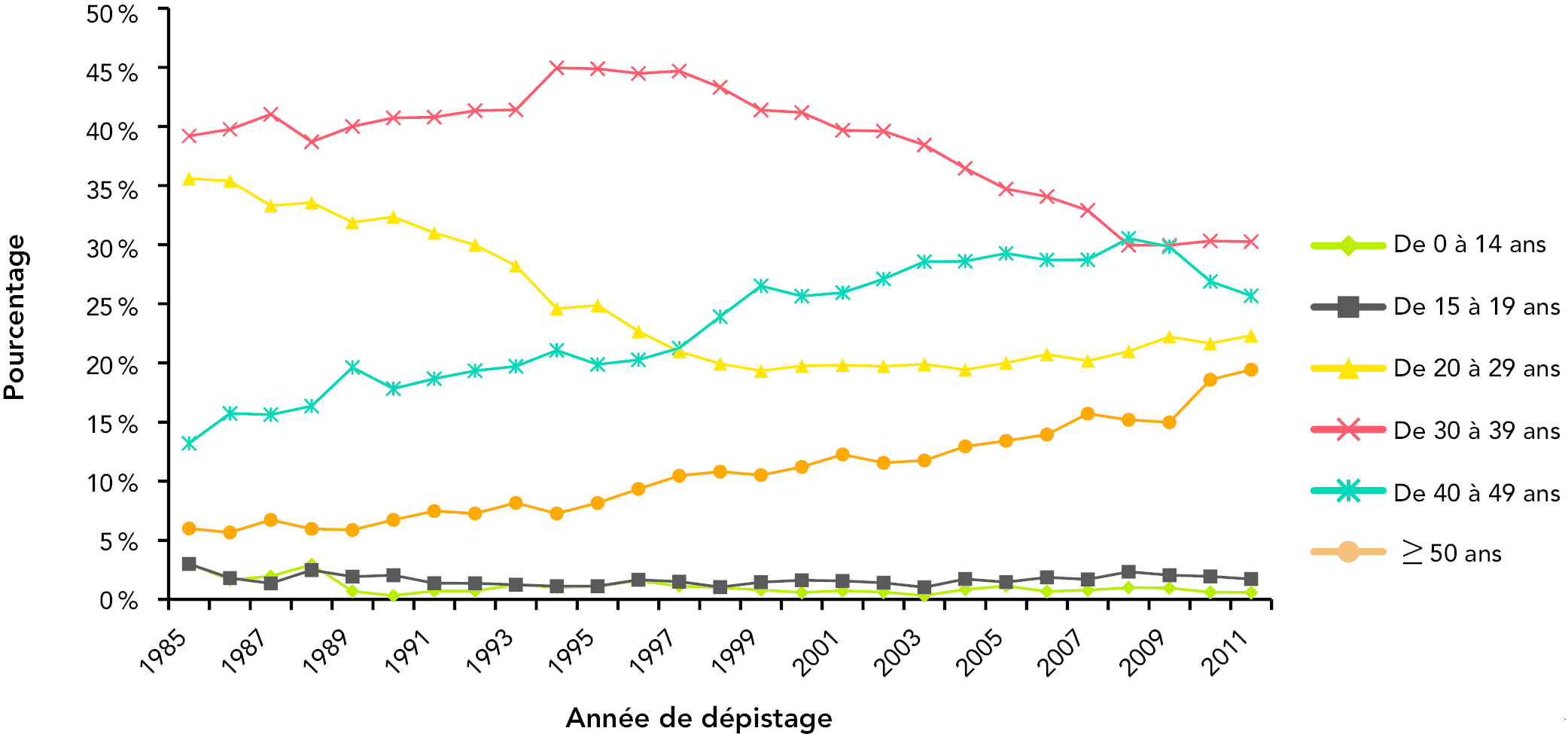
- Figure 4 – Note de bas de page *
- Lorsque l’âge était indiqué.
Référence : Agence de la santé publique du Canada, données de 2012.
2.5 Répartition géographique
La majorité des déclarations de résultats positifs au test du VIH et des cas de sida déclarés au Canada est concentrée dans les quatre provinces les plus peuplées, soit l’Ontario, le Québec, la Colombie-Britannique et l’Alberta, qui représentent environ 86 % de la population canadienne générale (7). Ensemble, ces quatre provinces représentent 93,3 % de l’ensemble des déclarations de résultats positifs au test du VIH depuis 1985, et 94,4 % de l’ensemble des cas de sida déclarés depuis 1979. (6) Il est important de noter que les systèmes de surveillance enregistrent la province dans laquelle les résultats positifs au test du VIH sont obtenus ou dans laquelle le cas de sida est diagnostiqué; cette province ne correspond donc pas nécessairement à la province dans laquelle la personne a été infectée ou dans laquelle elle réside.
Figure 5 : Nombre de déclarations de résultats positifs au test du VIH (n = 74 162) et de cas de sida déclarés (n = 22 473) par province et par territoire, de 1985 à 2011
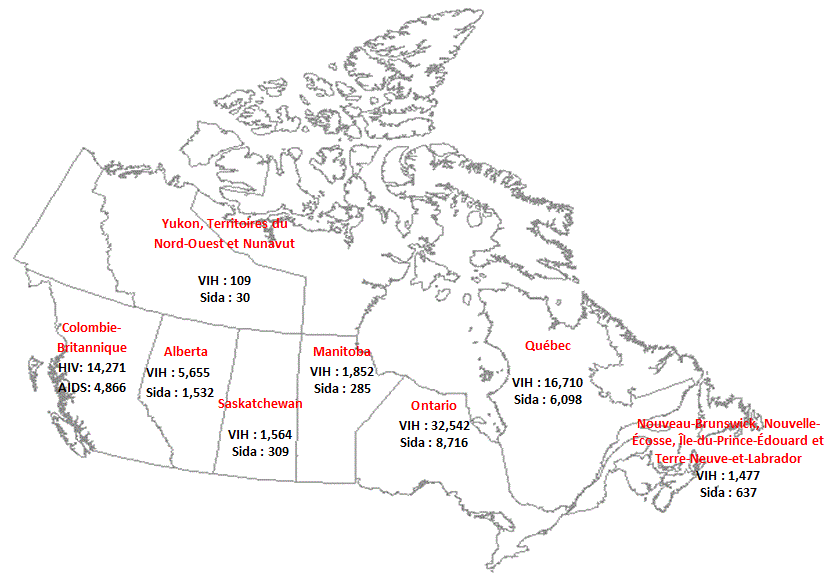
Référence : Agence de la santé publique du Canada, données internes de 2012.
2.6 Catégories nationales d’exposition à l’infection au VIH
Cette section explique la classification des déclarations de résultats positifs au test du VIH par catégorie d’exposition et donne un aperçu général de l’épidémie du VIH au Canada.
2.6.1 Classification des catégories d’exposition
La plupart des déclarations de résultats positifs au test du VIH et des cas de sida déclarés à l’Agence par l’intermédiaire de la surveillance de routine comprennent un ou plusieurs facteurs de risque déclarés, telles que les relations sexuelles avec un homme, les relations sexuelles avec une femme, l’injection de drogues ou la réception d’une transfusion sanguine.
Aux fins de déclaration nationale, les déclarations de résultats positifs au test du VIH et les cas de sida déclarés sont classés dans une seule catégorie d’exposition (en fonction du ou des facteurs de risque déclarés) dans la hiérarchie de l’exposition au risque (voir la figure 6). La hiérarchie des catégories d’exposition a été établie pour permettre de classer les déclarations de résultats positifs au test du VIH et les cas de sida déclarés dont le mode de transmission du VIH est inconnu ou lorsque plusieurs facteurs de risque sont déclarés. Lorsque plusieurs facteurs de risque sont déclarés, le cas est classé selon la catégorie d’exposition qui occupe le rang le plus élevé dans la hiérarchie. Par exemple, si une déclaration de résultats positifs au test du VIH ou un cas de sida cite les facteurs de risque « utilisation de drogues injectables » et « contact hétérosexuel », la déclaration ou le cas est classé dans la catégorie d’exposition par utilisation de drogues injectables en vue de la collecte de données à l’échelle nationale, car cette catégorie représente l’activité dont le risque est le plus élevé. (8)
S’il est connu qu’une personne qui utilise des drogues injectables a contracté le VIH par exposition professionnelle, le cas est classé dans la catégorie « exposition professionnelle », même si cette dernière occupe un rang inférieur dans la hiérarchie, puisque la voie réelle d’infection au VIH est connue.
La hiérarchie des catégories d’exposition a été créée en collaboration avec des intervenants à l’échelle nationale lorsque le système de surveillance du VIH a premier été établi au Canada. Elle était basée sur les tendances épidémiques de l’époque et visait à servir d’outil épidémiologique pour la surveillance et la classification des cas.
Figure 6 : Hiérarchie nationale des catégories d’exposition à l’infection au VIH
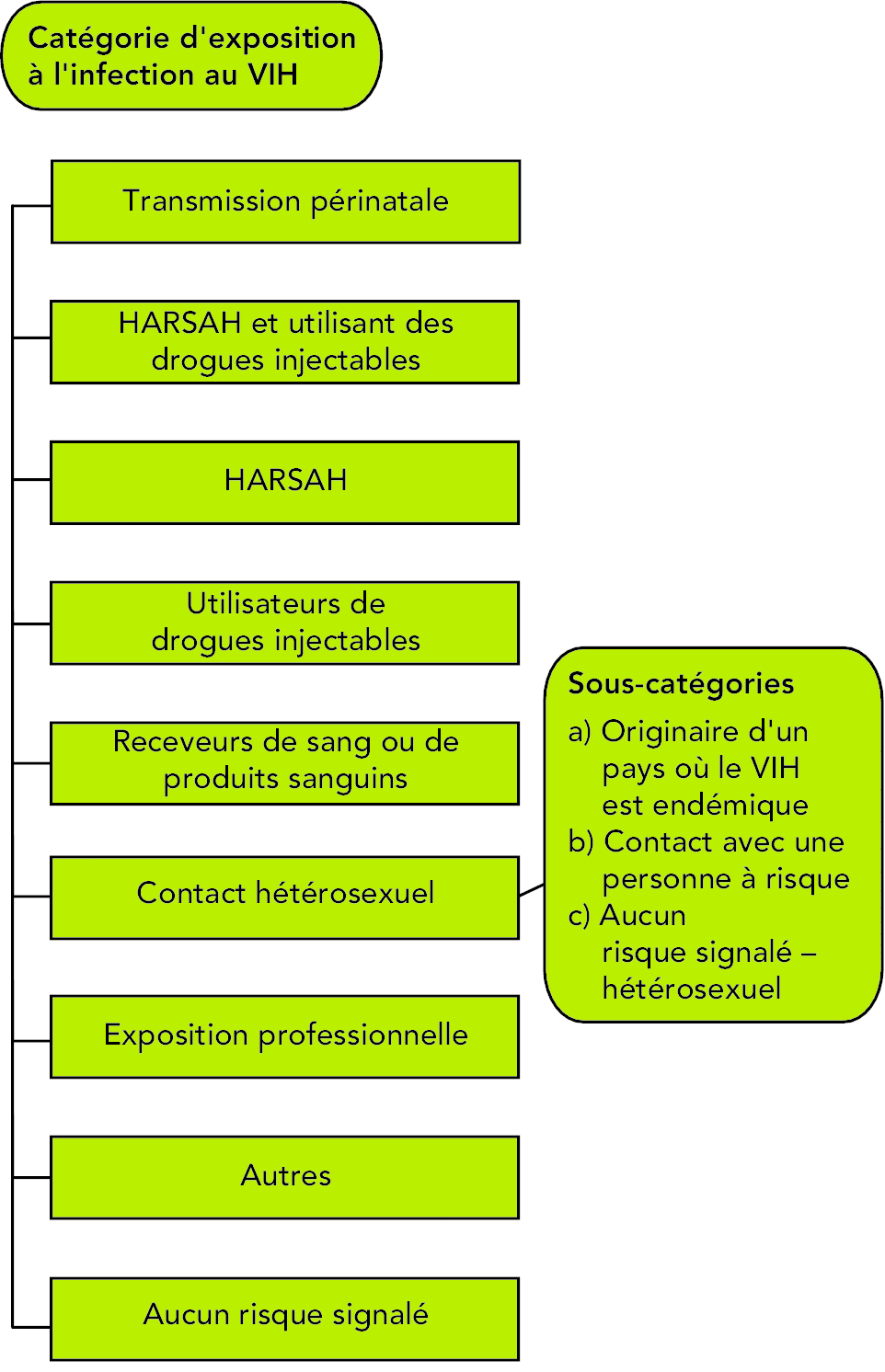
Référence : Agence de la santé publique du Canada, données internes, 2012.
2.6.2. Aperçu du VIH au Canada par catégorie d’exposition
Cette section donne un aperçu général de l’épidémie du VIH au Canada par catégorie d’exposition à l’aide de données provenant d’estimations nationales et de la surveillance de routine. Elle décrit la différence de répartition de ces catégories au fil du temps et entre les hommes et les femmes adultes.
Au Canada, à la fin de l’année 2011, la catégorie d’exposition qui affichait la plus grande proportion du nombre estimé d’infections prévalentes était celle des HARSAH avec 46,7 % des cas, suivie par la catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH n’est pas endémique Note de bas de page 6 et la catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique Note de bas de page 7, avec respectivement 17,6 % et 14,9 % des cas prévalents de VIH, ainsi que la catégorie d’exposition par utilisation de drogues injectables avec 16,9 %. On estime que la catégorie combinée des HARSAH et utilisant des drogues injectables représente 3 % de la proportion totale de cas de VIH prévalents et que les autres catégories d’exposition, comme les receveurs de sang ou de facteurs de coagulation, la transmission périnatale et la transmission professionnelle, représentent 0,8 % cumulativement. (5)
En 2011, le nombre estimé de nouvelles déclarations de résultats positifs au test du VIH classées dans la catégorie d’exposition des HARSAH était de 1 480 (soit 46,6 %). Le nombre estimé de nouvelles infections au VIH classées dans les catégories d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH n’est pas endémique et contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique était respectivement de 645 (20,3 %) et de 535 (16,9 %). Par ailleurs, 435 cas (13,7 %) ont été classés dans la catégorie d’exposition par utilisation de drogues injectables et 80 cas (2,5 %) ont été classés dans la catégorie d’exposition des HARSAH et utilisant des drogues injectables. (5) La figure 7 illustre les tendances du nombre estimé de nouvelles infections au VIH par catégorie d’exposition au fil du temps.
Figure 7 : Nombre estimé de nouvelles infections au VIH au Canada par année et par catégorie d’exposition (étendue d’incertitude omise)

Référence : Agence de la santé publique du Canada. Résumé : Estimations de la prévalence et de l’incidence du VIH au Canada, 2011. Ottawa : Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada; 2012.
Le fardeau du VIH au Canada a évolué au cours des 30 dernières années. Lorsque la déclaration du VIH a commencé en 1985, la catégorie d’exposition des HARSAH représentait plus de 80 % de l’ensemble des cas et a continué à représenter la majorité des cas pendant les dix années suivantes (voir la figure 8a). Bien que cette catégorie d’exposition reste prédominante, la proportion a considérablement diminué au fil des ans. Entre 2002 et 2011, la catégorie d’exposition des HARSAH représentait 42,0 % des nouvelles déclarations de résultats positifs au test du VIH chez les adultes, suivie par les catégories d’exposition par contact hétérosexuel (30,8 %) et par utilisation de drogues injectables (20,7 %) (voir la figure 8b). (6)
Figure 8a : Proportion des déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans), par catégorie d’exposition, de 1985 à 1994 (n = 15 372)
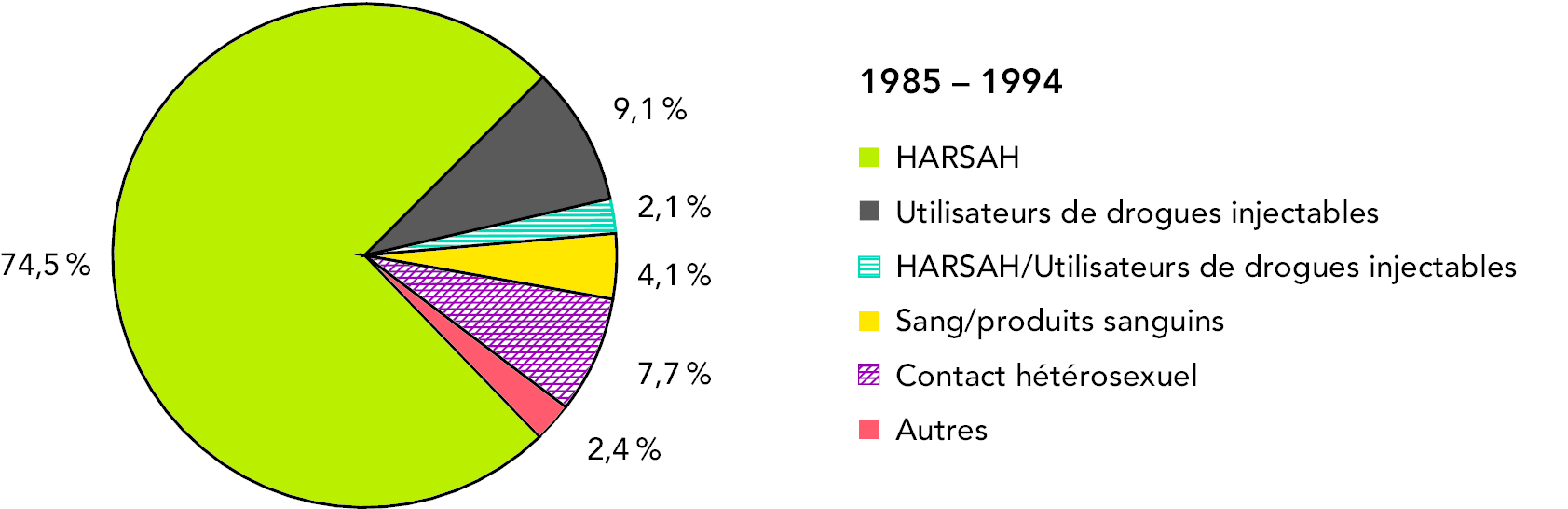
Équivalent textuel – Figure 8a
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition n’était pas indiquée ou était inconnue.
Référence : Agence de la santé publique du Canada, données internes, 2012.
Figure 8b : Proportion des déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans), par catégorie d’exposition, de 2002 à 2011 (n = 12 966)

Équivalent textuel – Figure 8b
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition était inconnue.
Référence : Agence de la santé publique du Canada, données internes, 2012.
La proportion relative des déclarations de résultats positifs au test du VIH attribuées aux hommes et femmes adultes (≥ 15 ans) a également évolué au fil du temps. En 1985, plus de 95 % des déclarations de résultats positifs au test du VIH pour lesquelles l’âge et la catégorie d’exposition étaient connus concernaient des hommes adultes; 85 % de ces déclarations étaient classées dans la catégorie d’exposition des HARSAH. En 2011, les femmes adultes (dont l’âge et la catégorie d’exposition étaient connu) représentaient 20,5 % des nouvelles déclarations de résultats positifs au test du VIH, ce qui représente une baisse par rapport au sommet de 25,9 % enregistré en 2006; les deux principales catégories d’exposition indiquées étaient le contact hétérosexuel et l’utilisation de drogues injectables. La figure 9 illustre la répartition des catégories d’exposition pour les hommes et les femmes adultes.
Figure 9 : Nombre de déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans), par sexe et par catégorie d’exposition, de 2002 à 2011 (n = 12 950)
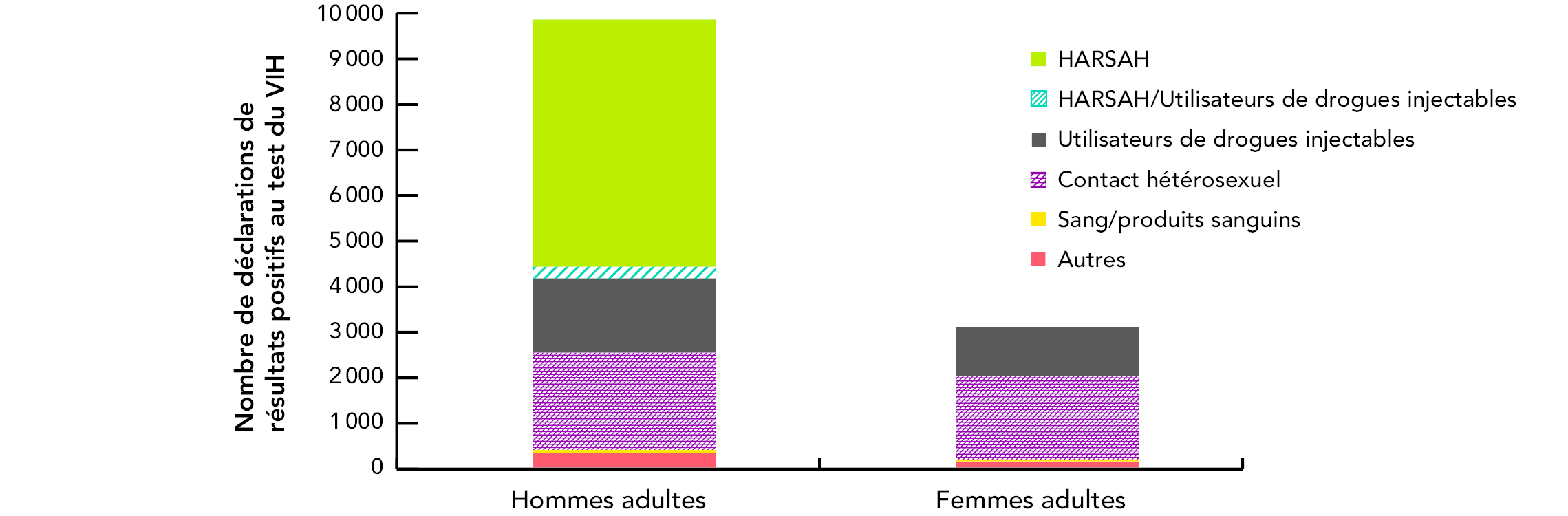
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition ou le sexe étaient inconnus.
Référence : Agence de la santé publique du Canada, données internes, 2012.
2.7 Tendances au sein de chaque catégorie d’exposition
Les sections suivantes donnent un aperçu des tendances au sein de chaque catégorie d’exposition, à l’aide d’estimations et de données provenant de la surveillance de routine et de la surveillance améliorée (lorsqu’elles sont disponibles). L’ordre de présentation suit la hiérarchie nationale des catégories d’exposition à l’infection au VIH et non le nombre relatif de personnes infectées dans chaque catégorie d’exposition.
2.7.1 Transmission périnatale
Les données présentées dans cette section portent sur les nouveau-nés dont la séropositivité de la mère était connue lors de sa grossesse. Il convient de noter que les femmes enceintes séropositives ne connaissent pas toutes leur état sérologique à l’égard du VIH ou ne font pas toutes l’objet d’un diagnostic pendant leur grossesse. Elles ne sont donc pas en mesure de bénéficier des médicaments antirétroviraux pendant la grossesse, même si toutes les provinces et tous les territoires offrent un test de dépistage du VIH aux femmes enceintes. (9)
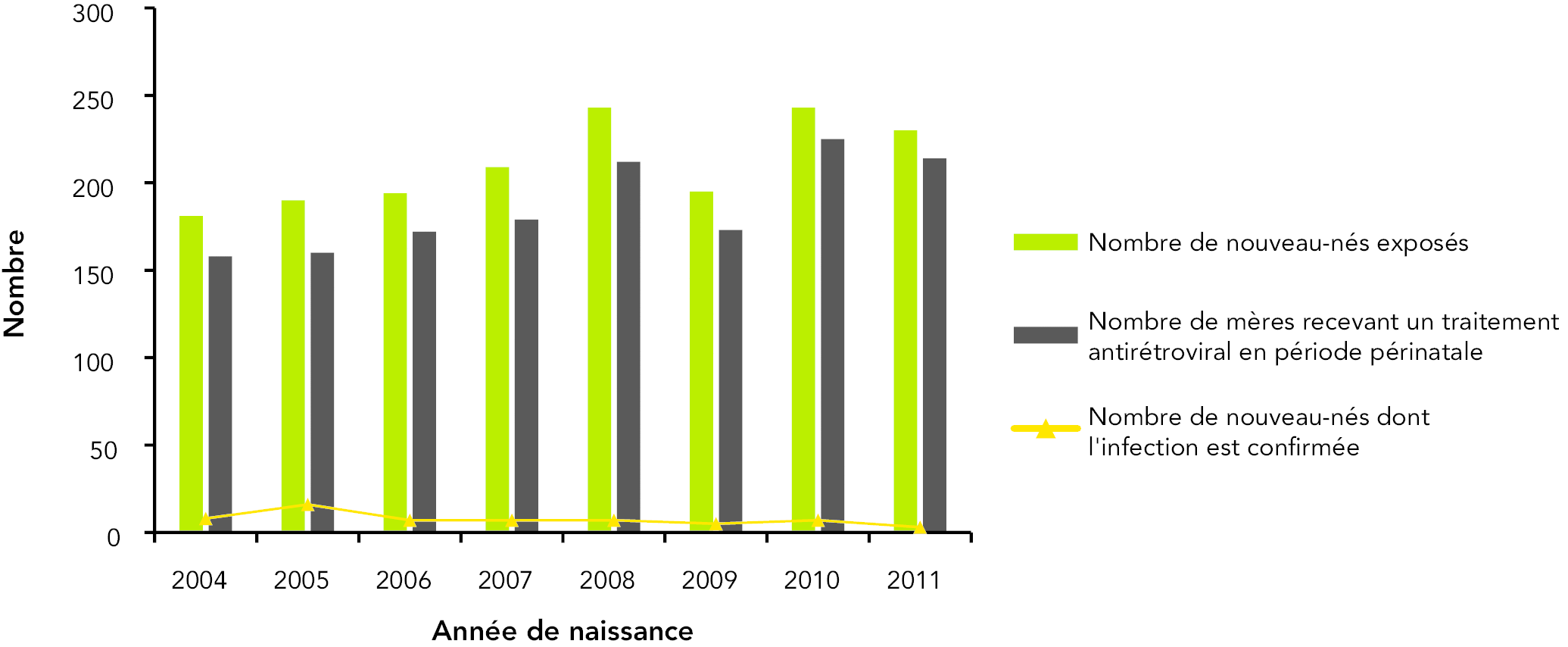
Figure 10 : Nombre rapporté de nouveau-nés exposés au VIH en période périnatale, traitement antirétroviral suivi par la mère et nombre de nouveau-nés atteints d’une infection confirmée au VIH, au Canada, de 2004 à 2011 (n = 1 685)
Équivalent textuel – Figure 10
Référence : Agence de la santé publique du Canada, données internes, 2012.
Entre 1984 et 2011, 3 567 nouveau-nés ont été exposés au VIH en période périnatale tel que rapporté. Parmi ces nouveau-nés, 584 (16,4 %) étaient atteints d’une infection au VIH confirmée, 2 908 (81,5 %) n’étaient atteints d’aucune infection au VIH et l’état sérologique des 75 nouveau-nés restants n’était pas confirmé, c’est-à-dire que ces nouveau-nés n’ont fait l’objet d’aucun suivi. (6)
Le nombre de nouveau-nés exposés chaque année au VIH en période périnatale au Canada a fluctué ces dernières années, passant de 181 en 2004 à un sommet de 243 en 2008 et en 2010 tel que rapporté. Toutefois, le nombre de nouveau-nés dont la séropositivité a été confirmée à la suite d’une exposition périnatale a diminué, passant de 16 (8,8 % des nouveau-nés exposés en période périnatale) en 2005 à 3 (1,3 %) en 2011. Cette réduction s’explique en grande partie par le test généralisé de dépistage volontaire du VIH chez les femmes enceintes et l’administration subséquente de médicaments antirétroviraux; par exemple, en 2011, 93 % des femmes enceintes dont la séropositivité était connue ont reçu un traitement antirétroviral pendant la grossesse. (6)
Les nouveau-nés noirs et autochtones sont représentés de façon disproportionnée dans les infections confirmées au VIH parmi les enfants au Canada. Les nouveau-nés noirs représentaient 48,3 % (1 723 sur 3 567) de tous les nouveau-nés exposés au VIH en période périnatale entre 1984 et 2011 des cas rapportés, bien que la population noire ne compose que 2,5 % de la population canadienne. (10) Pendant la même période, les nouveau-nés autochtones représentaient 16,8 % de tous les nouveau-nés exposés au VIH en période périnatale des cas rapportés, alors que les Autochtones ne composent que 3,8 % de la population canadienne. (5;6;11)
2.7.2 Hommes ayant des relations sexuelles avec d’autres hommes et utilisant des drogues injectables
On estime que la catégorie d’exposition des HARSAH et utilisant des drogues injectables représentait 3 % des infections prévalentes au Canada en 2011, soit 2 160 cas (allant de 1 520 à 2 800). (5) Cette catégorie a depuis toujours représenté un nombre relativement petit des résultats positifs au test du VIH déclarés chaque année dans le cadre de la surveillance de routine. Chez les adultes, la catégorie d’exposition des HARSAH et utilisant des drogues injectables représentait 876 (2,4 %) des déclarations de résultats positifs au test du VIH entre 1985 et 2011. En 2011 seulement, 23 déclarations de résultats positifs ont été classées dans cette catégorie d’exposition et représentaient 2,1 % des cas déclarés parmi tous les adultes et 2,6 % des cas déclarés parmi les hommes adultes lors de cette année. (6)
2.7.3 Hommes ayant des relations sexuelles avec d’autres hommes (HARSAH)
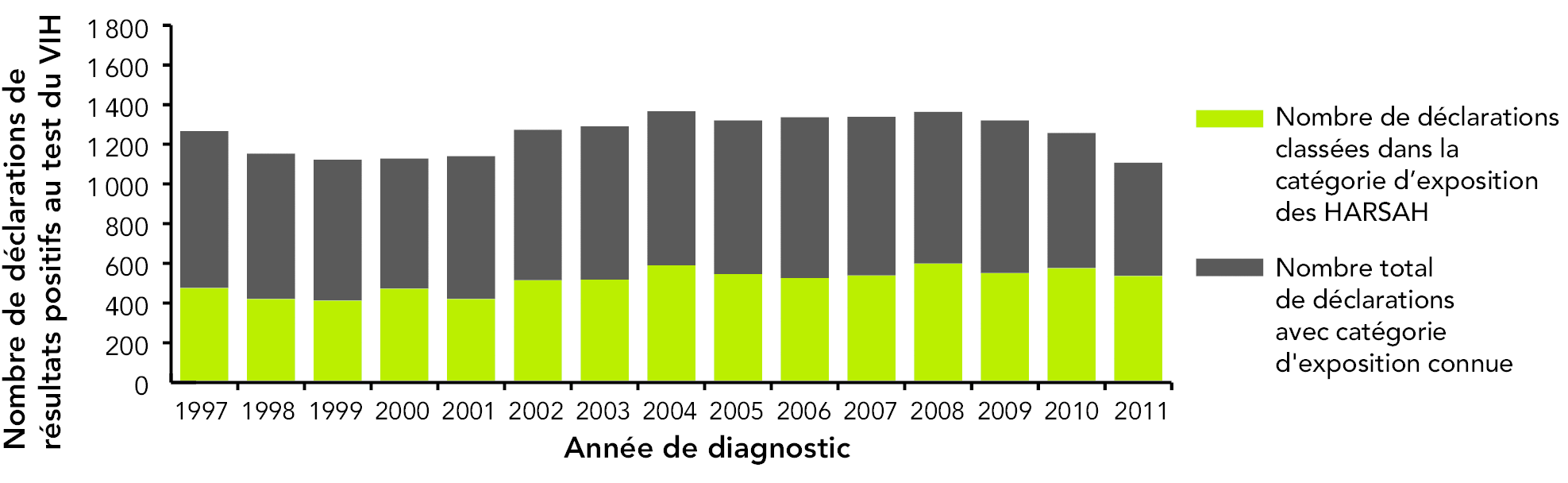
Les HARSAH étaient et sont toujours la catégorie d’exposition la plus importante au Canada rapportée. On estime que la catégorie d’exposition des HARSAH représentait 46,7 % des infections prévalentes, soit 33 330 cas (allant de 28 160 à 38 500), au Canada en 2011. (5) Selon les données de surveillance de routine, la catégorie HARSAH représentait 48,1 % de toutes les déclarations de résultats positifs chez les adultes (≥ 15 ans) en 2011, une proportion qui est restée relativement stable au cours des dix dernières années (figure 11). Cumulativement, de 1985 à 2011, 54,7 % des déclarations de résultats positifs au test du VIH chez des adultes ont été classées dans la catégorie des HARSAH. (6)
Figure 11 : Nombre total de déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans), par catégorie d’exposition, par rapport à la catégorie des HARSAH, de 1997 à 2011 (n = 18 768)
Équivalent textuel – Figure 11
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition était inconnue.
Référence : Agence de la santé publique du Canada, Centre de la lutte contre les maladies transmissibles et les infections. Données internes, 2012.
Outre les données de surveillance de routine, des données provenant d’un système de surveillance améliorée appelé M-Track sont également disponibles. L’enquête M-Track assure le suivi du VIH et d’autres infections transmissibles sexuellement et par le sang ainsi que des comportements à risque apparentés chez les HARSAH, dans des sites sentinelles dans tout le Canada. La phase 1 de l’enquête M-Track a été menée entre 2005 et 2007 auprès de plus de 4 800 hommes dans cinq sites (Montréal, Ottawa, Toronto, Winnipeg et Victoria). La phase 2 a été menée auprès de plus de 3 000 hommes dans deux sites entre 2008 et 2010. Parmi les hommes interrogés pendant la phase 1 de l’enquête M-Track, 86 % avaient déjà subi au moins un test de dépistage du VIH. Parmi les participants à l’enquête M-Track qui ont fourni un échantillon biologique d’une taille suffisante pour être testé en laboratoire, la prévalence générale du VIH s’élevait à 15,1 %, allant d’un minimum de 11,1 % à Ottawa jusqu’à un maximum de 23,1 % à Toronto (figure 12). Un peu plus de 80 % des hommes séropositifs connaissaient leur état sérologique; cette proportion allait d’un minimum de 76,8 % à Montréal à un maximum de 87,5 % à Victoria. Inversement, 19 % ne savaient pas qu’ils étaient séropositifs. (12)
Figure 12 : Prévalence (%) du VIH chez les HARSAH qui ont participé à la phase 1 de l’enquête M-Track, de 2005 à 2007 (n = 3 309Figure 12 – Note de bas de page *)
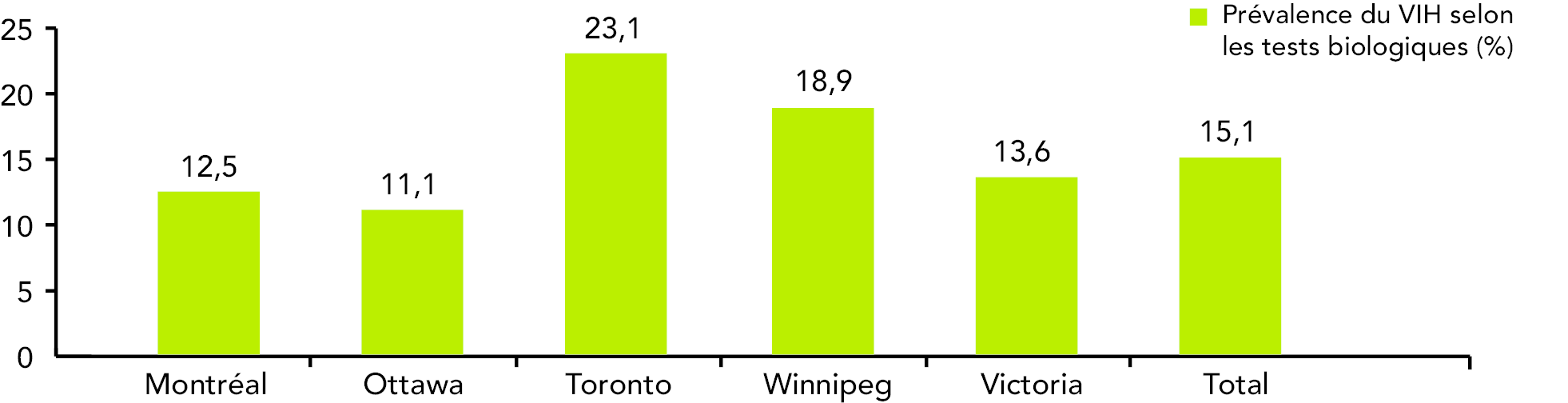
Équivalent textuel – Figure 12
- Figure 12 – Note de bas de page *
- Sur les 4 793 hommes qui ont rempli un questionnaire pendant la phase 1 de l’enquête M-Track, 3 309 ont fourni un échantillon de sang séché de taille suffisante pour effectuer un test de dépistage du VIH.
Référence : Agence de la santé publique du Canada. M-Track : Surveillance améliorée de l’infection à VIH, des infections transmissibles sexuellement et par le sang et des comportements à risque associés chez les hommes ayant des relations sexuelles avec d’autres hommes au Canada. Rapport sur la phase 1. Ottawa : Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada; 2011.
2.7.4 Utilisation de drogues injectables
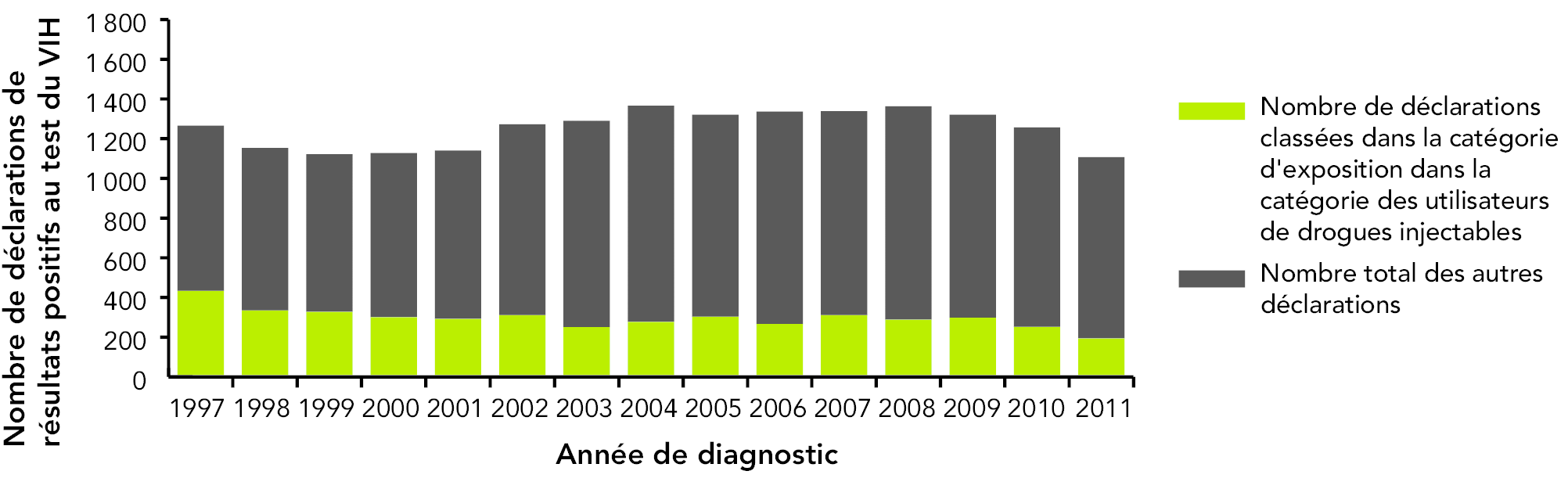
Les utilisateurs de drogues injectables représentaient environ 16,9 % des infections prévalentes, soit 12 040 cas (allant de 9 580 à 14 500), au Canada en 2011. (5) Au cours de la dernière décennie, l’utilisation de drogues injectables était la troisième catégorie la plus fréquemment déclarée parmi les adultes (après les HARSAH et le contact hétérosexuel). Les données de surveillance de routine indiquent que la catégorie d’exposition par utilisation de drogues injectables représente 18,1 % des déclarations cumulatives de résultats positifs au test du VIH pendant la période allant de 1985 à 2011 (figure 13). (6)
Dans cette catégorie, parmi les adultes, la majorité (64,2 %) des résultats positifs au test du VIH en 2011 (pour lesquels l’âge et la catégorie d’exposition étaient disponibles) était attribuée aux personnes âgées de 30 à 49 ans. (6)
Figure 13 : Nombre total de déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans), toutes catégories d’exposition confondues, et attribué à la catégorie d’utilisation de drogues injectables, de 1997 à 2011 (n = 18 768)
Équivalent textuel – Figure 13
Remarque : La figure exclut les déclarations pour lesquelles la catégorie d’exposition ou l’âge étaient inconnus.
Référence : Agence de la santé publique du Canada, données internes, 2012.
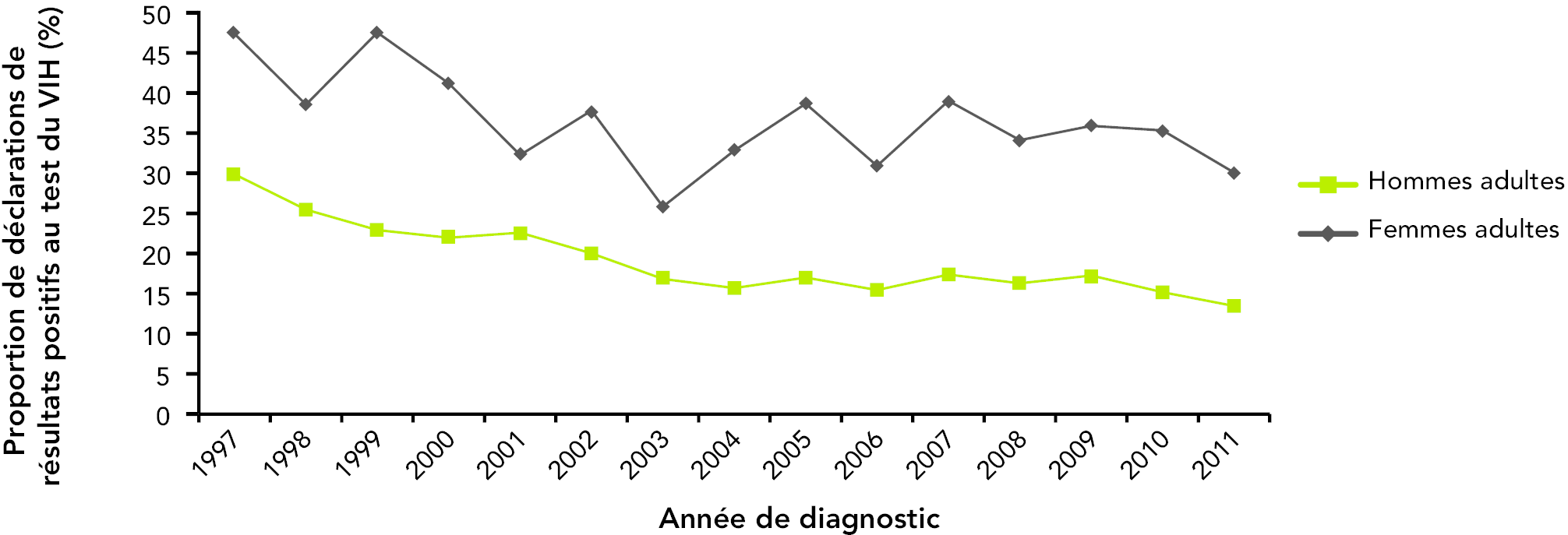
Au cours de la dernière décennie, les données de surveillance ont démontré une tendance à la baisse dans la proportion de résultats positifs au test du VIH classés dans la catégorie d’exposition par utilisation de drogues injectables parmi les hommes adultes, alors que la proportion parmi les femmes adultes a dans l’ensemble augmenté et est beaucoup plus stable (figure 14). Les données de surveillance ont révélé que les utilisateurs de drogues par injection ont joué un rôle plus important dans les déclarations de résultats positifs au test du VIH chez les femmes adultes que chez les hommes adultes. Comme le montre la figure 14, la proportion de déclarations de résultats au test du VIH attribuée aux utilisateurs de drogues par injection chez les hommes adultes a diminué de façon assez constante, soit de 29,9 % en 1997 à 13,5 % en 2011. Par contre, cette catégorie d’exposition a fluctué au fil du temps chez les femmes adultes, passant de la proportion la plus élevée de 47,5 % en 1999 à la proportion la plus faible de 25,8 % en 2003.
Figure 14 : Proportion de déclarations de résultats positifs au test du VIH parmi les adultes (≥ 15 ans) classées dans la catégorie d’exposition par utilisation de drogues injectables, femmes et hommes, de 1997 à 2011 (n = 4 328)
Équivalent textuel – Figure 14
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition et le sexe étaient inconnus.
Référence : Agence de la santé publique du Canada, données internes, 2012.
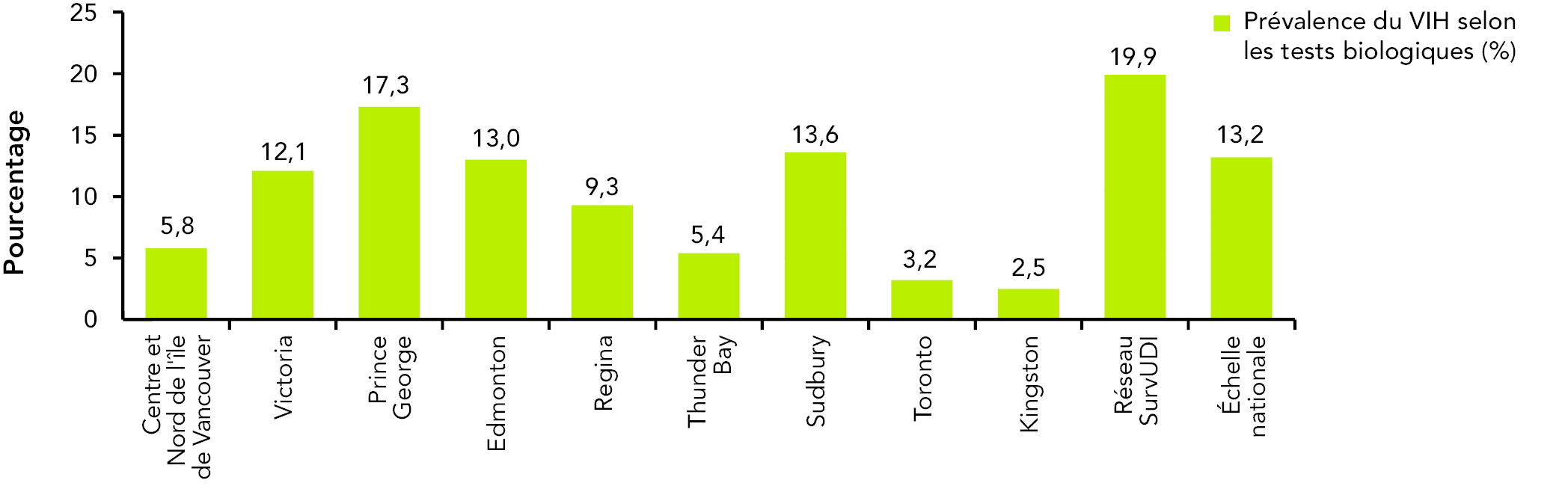
Les résultats de l’enquête I-Track, un système national de surveillance améliorée qui effectue le suivi des comportements à risque liés au VIH et au virus de l’hépatite C (VHC) parmi les utilisateurs de drogues injectables, indiquent que la prévalence du VIH varie au Canada. La proportion globale des participants à la phase 2 de l’enquête I-Track (de 2005 à 2008), qui ont fourni un échantillon biologique dont la taille était suffisante pour effectuer des analyses et dont le test au VIH a donné des résultats positifs, s’élevait à 13,2 % : on a observé une proportion de 11,4 % chez les femmes et de 14,1 % chez les hommes. La prévalence du VIH variait d’un site sentinelle à l’autre, allant de 2,5 % à Kingston et 3,2 % à Toronto à 17,3 % à Prince George et 19,9 % dans le réseau SurvUDI, qui comprend Ottawa et diverses villes dans la province de Québec (figure 15). Parmi les personnes dont le test au VIH était positif selon les résultats de laboratoire, 20,9 % ne savaient pas qu’elles étaient séropositives. (14)
Figure 15 : Prévalence (%) du VIH parmi les participants à la phase 2 de l’enquête I-Track qui utilisaient des drogues injectables, de 2005 à 2008 (n = 2 970)
Équivalent textuel – Figure 15
Référence : Agence de la santé publique du Canada. Données non publiées de l’enquêteI-Track : Surveillance améliorée des comportements à risque chez les utilisateurs de drogues injectables. Phase 2 (2005-2008). Ottawa : Centre de la lutte contre les maladies transmissibles et les infections, Agence de la santé publique du Canada; 2012.
2.7.5 Receveurs de sang ou de produits sanguins
De 1985 à 1995, un nombre cumulatif de 815 déclarations de résultats positifs au test du VIH ont été classées dans la catégorie d’exposition des receveurs de sang ou de produits sanguins (p. ex. facteur de coagulation). Bon nombre des personnes affectées étaient hémophiles. En novembre 1985, lorsqu’il est devenu évident que le VIH pouvait être transmis par don de sang et par transfusion, le dépistage du VIH dans les produits sanguins a été institué.
À partir de 1995, le nombre annuel de déclarations de résultats positifs au test du VIH attribuées à la catégorie d’exposition par le sang ou les produits sanguins a grandement diminué. Depuis 2000, entre 6 et 16 cas de VIH classés dans cette catégorie ont été déclarés chaque année. (6) Étant donné les procédures en place pour le dépistage du VIH dans le sang et les produits sanguins, on suppose que ces personnes ont reçu des produits sanguins au Canada avant 1985 ou qu’elles ont reçu des produits sanguins dans d’autres pays où les pratiques de dépistage du sang peuvent être différentes.
2.7.6 Contact hétérosexuel
Les données de surveillance définissent trois sous-catégories de transmission par contact hétérosexuel : contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique (hétérosexuel – endémique) Note de bas de page 8, contact hétérosexuel avec une personne à risque (hétérosexuel – à risque) et contact hétérosexuel avec une personne sans aucun risque signalé (ARS-HET).
On estime que la catégorie d’exposition par contact hétérosexuel représentait 32,5 % des infections prévalentes, soit 23 170 cas (allant de 19 040 à 27 300), au Canada à la fin de l’année 2011. On estime que 17,6 % des infections prévalentes totales étaient classées dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH n’est pas endémique (y compris les sous-catégories d’exposition par contact hétérosexuel avec une personne à risque et par contact hétérosexuel avec une personne sans aucun risque signalé) et que 14,9 % des infections prévalentes totales étaient classées dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique. (5)
Les données de surveillance de routine indiquent qu’en 2001, la catégorie d’exposition par contact hétérosexuel a dépassé la catégorie d’exposition par utilisation de drogues injectables, devenant la deuxième catégorie d’exposition la plus déclarée chez les adultes (après les HARSAH), et que cette catégorie représente depuis lors environ un tiers des déclarations de résultats positifs au test du VIH reçues chaque année. (6)
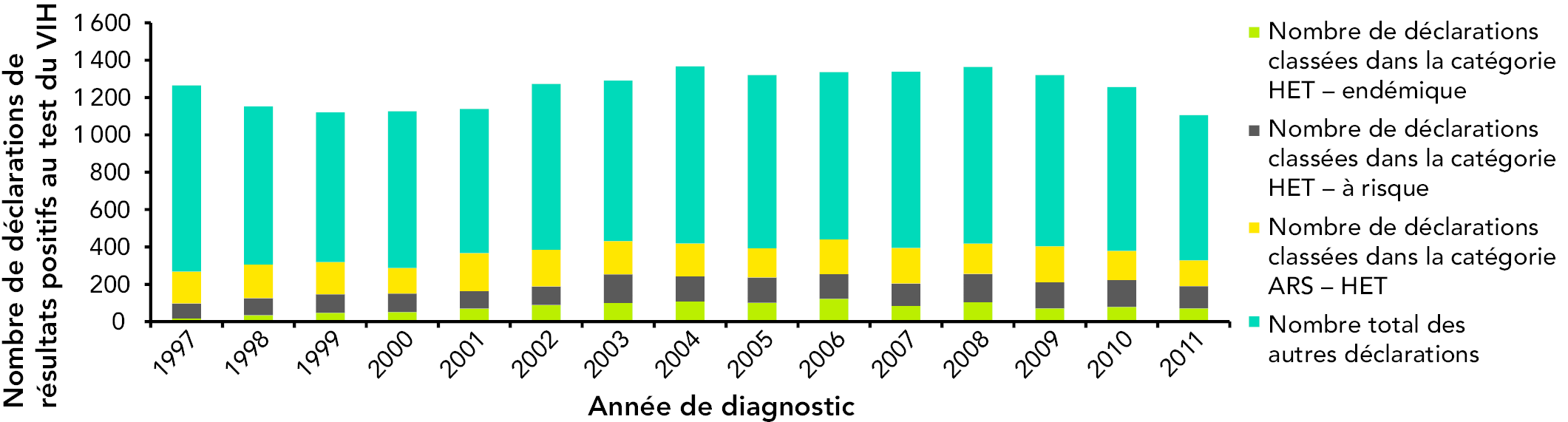
Les déclarations de résultats positifs au test du VIH chez les adultes indiquent que, de 1997 à 2011, 29,5 % des cas (5 543) étaient classés dans la catégorie d’exposition combinée par contact hétérosexuel. Parmi ces cas, 13,8 % (2 597) des déclarations étaient classées dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne sans aucun risque signalé, 9,5 % (1 789) dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne à risque, et 6,2 % (1 157) dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique (voir la figure 16). (6) Ces sous-catégories sont étudiées plus en détail dans les sections suivantes.
Figure 16 : Nombre total de déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans), toutes catégorie d’exposition confondues, et attribué à la catégorie d’exposition par contact hétérosexuel, de 1997 à 2011 (n = 18 768)
Équivalent textuel – Figure 16
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition était inconnue.
Référence : Agence de la santé publique du Canada, données internes de 2012.
2.7.6.1 Contact hétérosexuel : analyse par sexe biologique
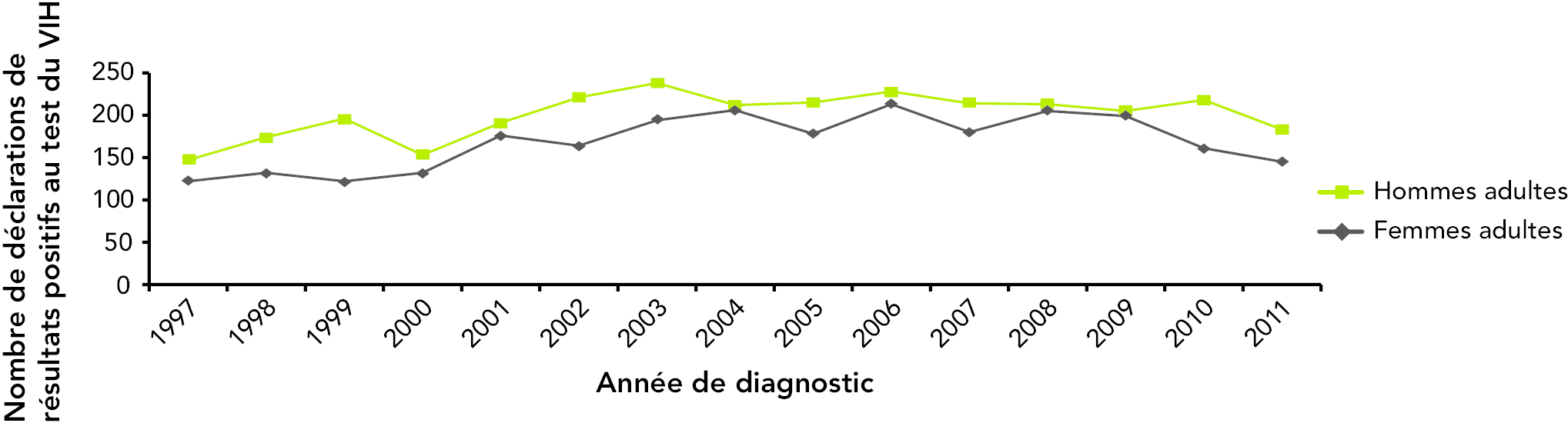
Dans la catégorie d’exposition par contact hétérosexuel, le nombre de déclarations de résultats positifs au test du VIH attribué aux hommes adultes et aux femmes adultes est assez semblable. (Voir la figure 17.)
Figure 17 : Nombre de déclarations de résultats positifs au test du VIH parmi les adultes (≥ 15 ans) classées dans la catégorie d’exposition par contact hétérosexuel, par sexe, de 1997 à 2011 (n = 5 537)
Équivalent textuel – Figure 17
Remarque : La figure exclut les cas pour lesquels la catégorie d’exposition, le sexe et l’âge étaient inconnus.
Référence : Agence de la santé publique du Canada, données internes, 2012.
Alors que les proportions de déclarations de résultats positifs au test du VIH parmi les adultes classées dans la sous-catégorie par contact hétérosexuel avec une personne à risque est similaire pour les femmes et les hommes (respectivement 34,3 % et 30,6 %), chez les femmes, une plus grande proportion de cas ont été classés dans la sous-catégorie par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique, soit 24,5 % de tous les cas chez les femmes entre 1997 et 2011, par rapport à une proportion de 17,7 % de tous les cas chez les hommes (voir la figure 18).
Figure 18 : Nombre total de déclarations de résultats positifs au test du VIH parmi les adultes (≥ 15 ans) classées dans la sous-catégorie d’exposition par contact hétérosexuel, par sexe, de 1997 à 2011 (n = 5 537)
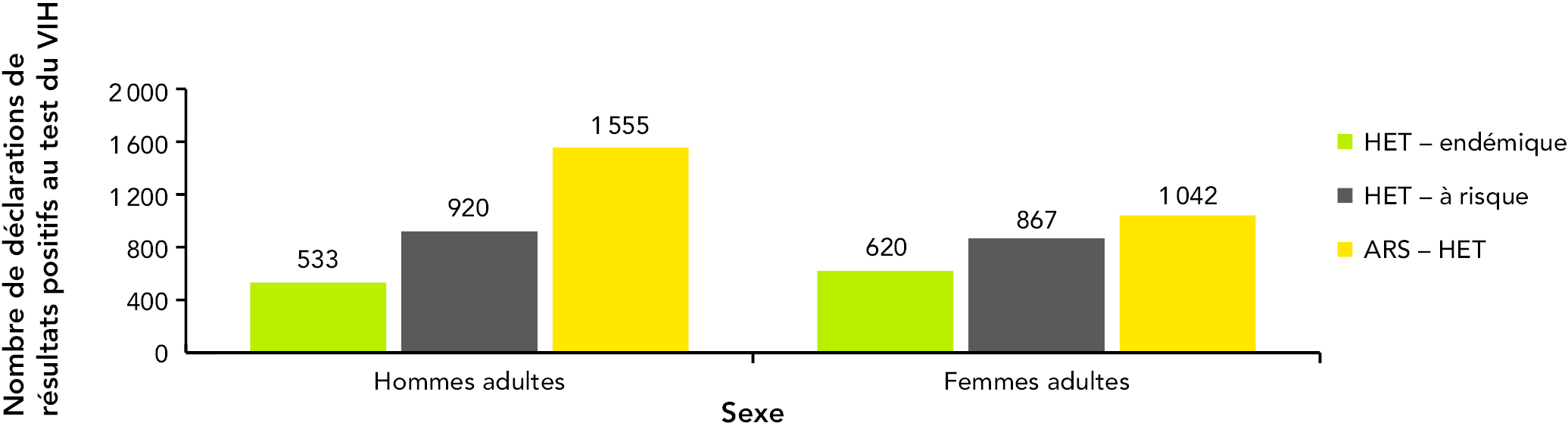
Équivalent textuel – Figure 18
Remarque : La figure exclut les cas pour lesquels le sexe est inconnu.
Référence : Agence de la santé publique du Canada, données internes, 2012.
2.7.6.2 Contact hétérosexuel : analyse par tranche d’âge
L’examen des déclarations de cas de VIH réparties selon l’âge révèle une tendance différente dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique par rapport aux autres sous-catégories d’exposition par contact hétérosexuel. De 1997 à 2011, 74,7 % des déclarations de résultats positifs au test du VIH (adultes uniquement) classées dans la catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique concernaient des personnes âgées de 15 à 39 ans. Cette proportion est significativement plus élevée que la proportion de déclarations classées dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne à risque et dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne sans aucun risque signalé (respectivement de 63,4 % et de 59,1 %) pour la même tranche d’âge. Ces données laissent entendre que les cas de VIH classés dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique ont tendance à être diagnostiqués à un plus jeune âge. (6)
2.7.6.3 Contact hétérosexuel : personne originaire d’un pays où le VIH est endémique
On a remarqué des taux d’infection disproportionnés parmi les personnes qui vivent au Canada, et qui sont nées dans un pays où le VIH est endémique. Ce groupe représente environ 2,2 % de la population canadienne; (15) cependant, selon les estimations de 2011 relatives au VIH, il représentait environ 16,9 % des nouvelles infections et 14,9 % des infections prévalentes à la fin de l’année 2011. Par conséquent, pour 2011, le taux estimé de nouvelles infections parmi les personnes originaires d’un pays où le VIH est endémique est environ neuf fois plus élevé que parmi les autres Canadiens. (5)
Bien que le Canada effectue un test de dépistage du VIH pendant l’examen médical pour l’immigration, un diagnostic de séropositivité n’empêche pas automatiquement l’entrée au Canada. Les résultats positifs au test du VIH obtenus dans le cadre des examens médicaux pour l’immigration effectués au Canada sont déclarés aux provinces et aux territoires et transmis à l’échelle nationale, comme le sont toutes les autres déclarations de résultats positifs au test du VIH. Par conséquent, les données présentées dans les rapports de surveillance sous la catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique comprennent une combinaison de déclarations de résultats de tests médicaux de routine (c’est-à-dire prénatals), d’examens médicaux pour l’immigration et d’autres sources. En raison du système de déclaration, il n’est pas toujours possible de déterminer si les infections classées dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique sont effectivement survenues dans un autre pays avant l’arrivée du nouveau venu au Canada, ou si l’infection s’est produite après son arrivée.
Dans l’ensemble, de 1997 à 2011, les femmes représentaient 23,4 % des déclarations de résultats positifs de tous les tests du VIH chez les adultes au Canada pour lesquelles le sexe était connu. Cependant, dans la sous-catégorie d’exposition par contact avec une personne originaire d’un pays où le VIH est endémique, la proportion est assez différente : les femmes adultes représentent 53,8 % des déclarations de résultats positifs au test du VIH reçues pendant cette période. (6) Il s’agit de la seule catégorie d’exposition ou sous-catégorie dont la proportion de cas est plus élevée chez les femmes adultes que chez les hommes adultes.
2.7.6.4 Contact hétérosexuel : contact sexuel avec une personne à risque
Les hommes et les femmes adultes peuvent indiquer un partenaire sexuel séropositif ou adoptant des comportements associés à un risque élevé de transmission du VIH, tel que l’utilisation de drogues injectables, comme voie de transmission la plus probable. Un tel facteur de risque est classifié dans la sous-catégorie de contact sexuel avec une personne à risque. Cumulativement, de 1985 à 2011, 6,9 % de l’ensemble des cas de VIH chez les adultes ont été classés dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne à risque. (6) Au cours de la même période, le nombre absolu de cas de VIH dans la catégorie d’exposition par contact hétérosexuel avec une personne à risque rapportés chez les hommes est très semblable à celui des femmes (1 270 et 1 285, respectivement); toutefois, proportionnellement, cette catégorie joue un rôle plus important dans les déclarations de nouveaux cas chez les femmes. Par exemple, lorsqu’on connaît la catégorie d’exposition et le sexe, la catégorie d’exposition par contact hétérosexuel avec une personne à risque représente 21 % de toutes les déclarations de résultats positifs au test du VIH chez les femmes adultes, en comparaison à 4,1 % chez les hommes adultes.
2.7.6.5 Contact hétérosexuel : contact sexuel avec une personne sans aucun risque signalé
Cette catégorie comprend des personnes dont le seul facteur de risque est le contact hétérosexuel et pour lesquelles on ne sait rien au sujet des facteurs de risque liés au VIH associés au ou aux partenaires sexuels, au pays d’origine, à l’utilisation de drogues injectables, etc. Au sein de la catégorie d’exposition par contact hétérosexuel, la sous-catégorie d’exposition par contact hétérosexuel avec une personne sans aucun risque signalé et la sous-catégorie d’exposition par contact hétérosexuel avec une personne à risque représentaient le nombre le plus élevé de déclarations de cas de VIH parmi les femmes adultes. Cumulativement, de 1985 à 2011, 9,0 % des cas de VIH chez les adultes ont été classés dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne sans aucun risque signalé. Au sein de la catégorie d’exposition par contact hétérosexuel, cette sous-catégorie représente 45,8 % des cas cumulatifs de VIH parmi les adultes. (6)
2.8 Race ou origine ethnique et VIH
La collecte de données sur la race ou l’origine ethnique présente plusieurs difficultés au Canada. Les catégories sont limitées, elles diffèrent d’une province à l’autre, certaines provinces n’envoient pas les données à l’Agence et, même lorsqu’elles le font, les renseignements ne sont pas toujours exhaustifs. Néanmoins, les données de surveillance disponibles et les études ciblées menées auprès de populations vulnérables laissent entendre que la répartition des catégories d’exposition varie d’une race ou d’un groupe ethnique à l’autre. Chez les adultes, la proportion la plus élevée des déclarations de résultats positifs au test du VIH classées dans la catégorie d’exposition par contact hétérosexuel (89,7 %) se situe chez les personnes qui s’identifient comme étant Noires, alors que la proportion la plus élevée de déclarations de résultats positifs au test du VIH classées dans la catégorie d’exposition par utilisation de drogues injectables (60,1 %) se situe chez les Autochtones. (6)
Figure 19 : Proportion des déclarations de résultats positifs au test du VIH chez les adultes (≥ 15 ans) selon la race ou l’origine ethnique et par catégorie d’exposition, de 1998 à 2011 (n = 9 964)
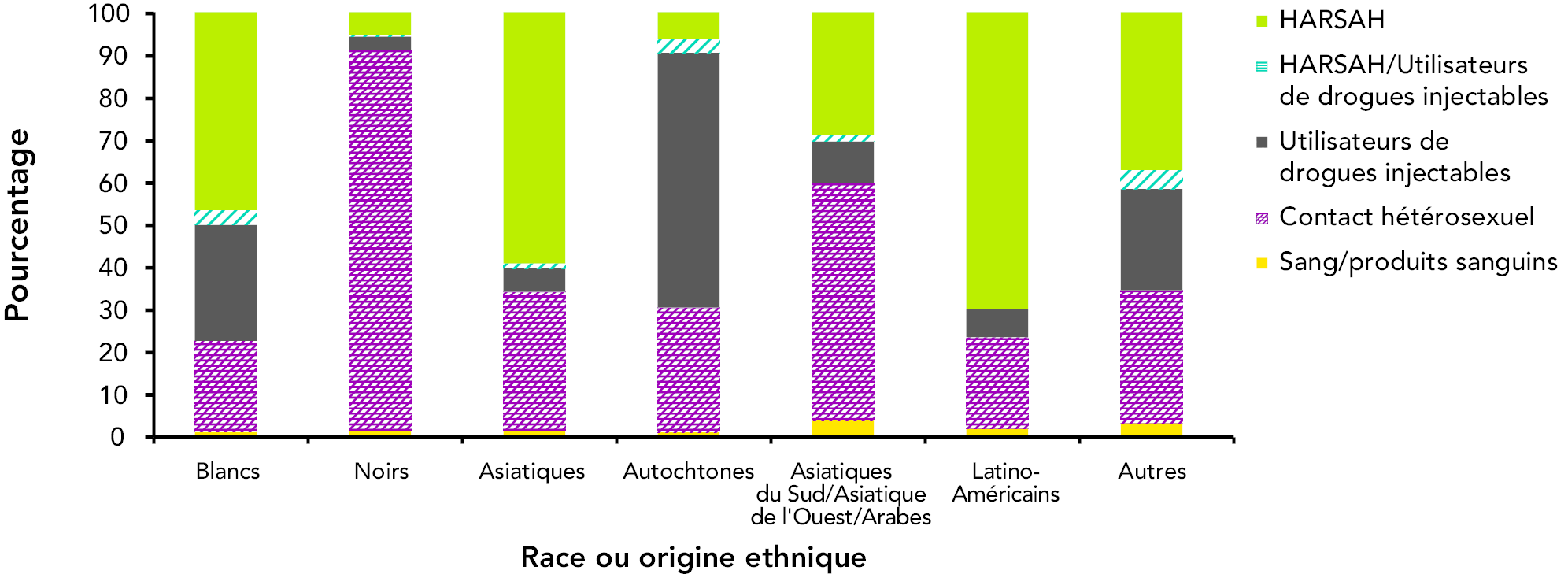
Équivalent textuel – Figure 19
Remarque : La figure exclut les cas dont la race ou l’origine ethnique est inconnue.
Référence : Agence de la santé publique du Canada, données internes, 2012.
2.8.1 Autochtones
Les Autochtones sont affectés par le VIH de manière disproportionnée. Étant donné les difficultés liées à la collecte de données sur la race ou l’origine ethnique, les estimations de l’incidence et de la prévalence du VIH donnent une idée plus précise du fardeau de l’infection au VIH qui pèse sur la population autochtone que la surveillance des déclarations de résultats positifs au test du VIH. Même si les Autochtones ne composaient que 3,8 % de la population canadienne générale en 2006 (11), cette population représentait un estimé d’environ 12,2 % des nouvelles infections en 2008 et 8,9 % de toutes les infections prévalentes à la fin de l’année 2011. Par conséquent, pour 2011, le taux estimé de nouvelles infections parmi la population autochtone canadienne est environ 3,5 fois plus élevé que parmi la population non autochtone. (5) Les données de surveillance de routine indiquent que 89,6 % des déclarations de résultats positifs au test du VIH chez les adultes autochtones sont classées dans les catégories d’exposition par utilisation de drogues injectables ou par contact hétérosexuel (voir la figure 19). (6)
2.8.2 Population noire
La sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique ne correspond pas à une race ou à une origine ethnique particulière; cependant, la population noire d’origine africaine et caribéenne représente une large proportion des déclarations de résultats positifs au test du VIH dans cette catégorie d’exposition. Parmi les 71 pays où le VIH a été déclaré endémique, 65 se trouvent en Afrique et dans les Caraïbes. Les données de surveillance de routine indiquent que la population noire adulte représente 93,8 % des déclarations de résultats positifs au test du VIH classées dans la sous-catégorie d’exposition par contact hétérosexuel avec une personne originaire d’un pays où le VIH est endémique. (6)
2.9 Population incarcérée
Les données de surveillance fournies par le Service correctionnel du Canada (SCC) indiquent qu’en 2006, 52,1 % de toutes les nouvelles personnes incarcérées admises dans les établissements correctionnels fédéraux avaient passé un test de dépistage du VIH. En fonction de l’échantillon des personnes ayant subi un test, la prévalence du VIH à la fin de l’année correspondait à 1,6 % de la population carcérale sous responsabilité fédérale. La prévalence à la fin de l’année n’était pas la même chez les femmes (4,5 %) et chez les hommes (1,5 %). En 2006, on estimait la population carcérale vivant avec le VIH à 375 personnes. (16)
Le SCC signale que la majorité des personnes dont les résultats au test du VIH étaient positifs au moment de l’admission dans une prison fédérale connaissaient déjà leur séropositivité. Sur les 162 cas de personnes reconnues séropositives au moment de l’admission en 2006, seuls sept étaient nouvellement diagnostiqués, alors que les 155 cas de séropositivité restants avaient déjà été diagnostiqués. La population carcérale est issue de la population générale et s’y réintègre. En 2006, dans l’ensemble du pays, 193 personnes dont la séropositivité était connue sont sorties d’établissements correctionnels fédéraux pour réintégrer la collectivité. (16)
En 2007, le SCC a mené une enquête au sein de la population carcérale, intitulée Sondage national auprès des détenu(e)s sur les maladies infectieuses et les comportements à risque. Les personnes interrogées devaient divulguer leur état sérologique quant au VIH et au VHC. Parmi les personnes qui avaient déjà subi un test de dépistage du VIH (y compris celles qui ont subi un test de dépistage avant l’admission, au moment de l’admission ou après l’admission), 4,6 % ont déclaré être séropositives. Les proportions variaient entre les femmes et les hommes : 7,9 % des femmes ont déclaré être séropositives, contre 4,5 % des hommes. La prévalence autodéclarée du VIH chez les femmes autochtones ayant répondu au questionnaire (11,7 %) était plus que deux fois supérieure à la prévalence chez les autres femmes (5,5 %). (17) Les différences de méthodologie entre les données de surveillance et les données de recherche empêchent les comparaisons directes entre les résultats du Sondage national auprès des détenu(e)s sur les maladies infectieuses et les comportements à risque et les données de surveillance du SCC.
Figure 20 : Pourcentage des personnes incarcérées ayant déclaré un résultat positif au test du VIH ou du virus de l’hépatite C; résultats par sexe et par auto-identification autochtone
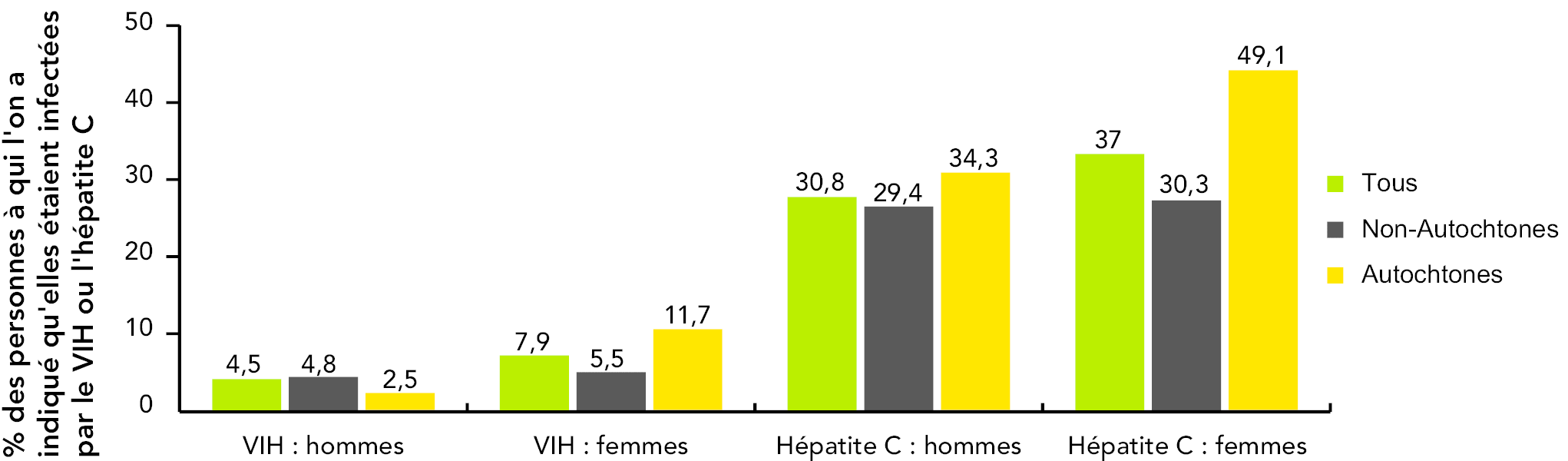
Équivalent textuel – Figure 20
Référence : Zakaria D, Thompson JM, Jarvis A, Borgatta F. Résumé des conclusions du Sondage national auprès des détenu(e)s sur les maladies infectieuses et les comportements à risque de 2007. Ottawa : Service correctionnel du Canada; 2010.
Outre les données recueillies par le SCC, des études sont en cours pour examiner la prévalence du VIH et du VHC ainsi que des facteurs de risque apparentés dans les prisons provinciales et territoriales. La courte durée des peines de prison entraîne un roulement constant de la population, ce qui rend la surveillance dans ces établissements difficile. Vous trouverez ci-dessous un résumé des données disponibles et des résultats publiés pour la période allant de 2002 à 2011.
- Une étude a été menée en 2003 pour déterminer la prévalence du VIH et du VHC et examiner les facteurs de risque apparentés parmi les personnes incarcérées dans les prisons provinciales au Québec. Poulin et al. ont effectué un sondage dans sept prisons à l’aide d’un questionnaire auto-administré et d’échantillons de salive prélevés auprès des personnes interrogées. Parmi les 1 607 participants, la prévalence générale du VIH s’établissait à 3,4 %. Chez les femmes, la prévalence du VIH était de 8,8 %, une valeur considérablement plus élevée que celle de la prévalence du VIH chez les hommes (2,4 %). Parmi les personnes interrogées qui ont obtenu des résultats positifs au test du VIH, 20 % ne connaissaient pas leur état sérologique. L’utilisation de drogues injectables était le facteur de risque le plus important associé à l’infection au VIH dans la population sondée. (18)
- L’étude Ontario Remand Study a été menée entre 2003 et 2004 dans 13 établissements ontariens de détention provisoire. Elle était composée d’un sondage transversal volontaire anonyme et de l’obtention d’échantillons de salive destinés à un test de dépistage. Cette étude comprenait 1 528 personnes interrogées et a signalé une prévalence pondérée du VIH de 2,0 % parmi les adultes de la population carcérale de l’Ontario. Cette étude a établi que la prévalence du VIH chez les hommes était plus élevée que chez les femmes (2,1 % par rapport à 1,8 %), et que la prévalence de l’infection au VIH était moins élevée chez les Autochtones (0,0 %) que chez les autres personnes ayant répondu au sondage (2,2 %). L’étude Ontario Remand Study a déterminé que les antécédents d’utilisation de drogues injectables sont le comportement à risque le plus fortement associé à l’infection au VIH. (19)
- Une récente étude sur la prévalence des infections transmissibles sexuellement et par le sang, menée auprès d’un échantillon aléatoire de 374 personnes dans les prisons provinciales du Manitoba, a permis d’établir que 0,8 % de ces personnes ont obtenu des résultats positifs au test du VIH. La prévalence du VIH parmi les femmes était plus de trois fois supérieure à la prévalence chez les hommes; 1,9 % des femmes ayant obtenu des résultats positifs au test du VIH, contre 0,6 % des hommes. (20)
- Un sondage auto-administré auprès de 104 femmes détenues au Centre correctionnel pour femmes de Burnaby, en Colombie-Britannique, a conclu que 8 % des personnes interrogées vivaient avec le VIH, selon leurs propres dires. (21)
Les infections déclarées pourraient sous-estimer le fardeau de la maladie au sein des établissements correctionnels, car les personnes infectées par le VIH ne subissent pas toutes un test de dépistage ou ne se déclarent pas infectées, en partie par crainte de la discrimination. Dans le Sondage national auprès des détenu(e)s sur les maladies infectieuses et les comportements à risque, 67 % des PVVIH dans les prisons fédérales ont signalé des préoccupations liées à la discrimination. (17)
2.10 Co-infection par des infections transmissibles sexuellement ou par le sang
Pour les PVVIH, avoir une autre infection, telle que le VHC ou une infection transmissible sexuellement, peut avoir des répercussions complexes sur les soins. Les données nationales disponibles sur les co-infections par d’autres infections transmissibles sexuellement et par le sang sont limitées. Les systèmes de surveillance améliorée fournissent certains renseignements au sujet de la co-séropositivité avec le VHC et la syphilis parmi des populations vulnérables précises. Le terme « co-séropositivité » est ici utilisé plutôt que « co-infection », parce que le test de laboratoire utilisé en surveillance améliorée ne détecte que la prévalence au cours de la vie et ne fait aucune distinction entre les infections passées et les infections actuelles (c’est-à-dire qu’il ne détecte que les anticorps). Parmi les participants à la phase 1 de l’enquête M-Track (de 2005 à 2007) qui ont fourni un échantillon biologique d’une taille suffisante pour dépister le VIH et la syphilis ainsi que pour dépister le VIH et le VHC, 2,9 % étaient séropositifs au VIH et à la syphilis et 2,2 % étaient séropositifs au VIH et au VHC. (12) Parmi les utilisateurs de drogues injectables qui ont participé à la phase 2 de l’enquête I-Track (de 2005 à 2008), la co-séropositivité confirmée en laboratoire au VIH et au VHC était de 11,6 %. (14)
2.11 Pharmacorésistance
L’évolution des traitements antirétroviraux a amélioré la prise en charge du VIH et réduit les taux de morbidité et de mortalité pour de nombreuses PVVIH au Canada. Malgré des schémas thérapeutiques simplifiés et très efficaces, on craint que l’utilisation généralisée des médicaments antirétroviraux augmente la transmission des souches de VIH pharmacorésistantes. Le Programme canadien de surveillance des souches et de la résistance aux médicaments effectue le suivi de la pharmacorésistance du VIH transmise chez les personnes recevant un nouveau diagnostic d’infection au VIH et n’ayant jamais été traitées au Canada.
Parmi les 4 521 échantillons de dépistage du VIH prélevés de 1999 à 2008 par le Programme canadien de surveillance des souches et de la résistance aux médicaments, la prévalence globale de la résistance à au moins un médicament antirétroviral chez les PVVIH ayant reçu leur diagnostic récemment et n’ayant jamais reçu de traitement antirétroviral s’élevait à 9,8 %. La proportion de résistance à une ou plusieurs classes de médicaments antirétroviraux était de 1,0 %. Les données disponibles laissent entendre que ces estimations sont semblables à celles qui ont été observées dans d’autres pays industrialisés où des traitements antirétroviraux très actifs sont administrés. L’infection aux souches de VIH pharmacorésistantes reflète probablement la transmission du VIH à partir de personnes ayant déjà reçu le diagnostic de VIH et recevant déjà des soins. Il se peut que les personnes infectées par des souches du VIH pharmacorésistantes n’aient que des options de traitement limitées et qu’elles courent un risque plus important d’échec du traitement médical. Du point de vue de la santé publique, la transmission de la pharmacorésistance du VIH complique la prévention et le contrôle du VIH et pourrait entraîner une augmentation du coût des soins de santé. (22)
2.12 Déclaration du sida
Au Canada, les médecins sont tenus de déclarer les cas de maladies définissant le sida chez les patients ayant déjà reçu un diagnostic de VIH. Au total, 22 473 cas de sida avaient été déclarés à l’Agence en date du 31 décembre 2011, le premier cas ayant été identifié rétrospectivement en 1979. On a signalé le nombre le plus élevé de cas en 1993 alors que 1 833 déclarations de cas de sida ont été rapportées. En 2011, 189 cas de sida ont été déclarés. (6)
Pendant la période qui précédait l’utilisation généralisée des médicaments antirétroviraux, l’apparition d’une maladie définissant le sida était significative et constituait généralement un indicateur de progression sévère de la maladie se rapprochant souvent d’un décès. Cependant, en 1996, le profil de la maladie a considérablement changé avec l’introduction des médicaments antirétroviraux. Pour de nombreuses personnes, le VIH n’est plus une condamnation à mort. L’apparition d’une maladie définissant le sida est devenue moins probable, sauf dans des circonstances particulières, par exemple lorsque les médicaments ne font pas effet ou lorsque la personne vivant avec le VIH ou le sida ne reçoit pas des soins médicaux réguliers ou ne suit pas correctement le traitement. Le VIH est devenu, pour beaucoup de personnes, une maladie chronique complexe qui peut être prise en charge au fil du temps.
Au vu des changements décrits plus haut, les médecins ne continuent pas tous à déclarer les maladies définissant le sida chez les patients vivant déjà avec le VIH. En outre, bien que le sida soit encore une maladie à déclaration obligatoire à l’échelle nationale, les provinces et les territoires ne recueillent et n’envoient pas tous des données sur les cas de sida à l’Agence. Par conséquent, il est entendu que les cas de sida sont sous-déclarés à l’échelle nationale; il est ainsi difficile de se faire une idée de l’épidémie de sida au Canada. (6)
2.13 Décès dus au sida
Entre 1980 et 2011, 13 584 décès dus au sida ont été déclarés au Canada. (6) La figure 21 illustre la baisse spectaculaire de la mortalité due au sida après 1996.
Figure 21 : Nombre de décès déclarés parmi les cas de sida déclarés, de 1980 à 2011 (n = 13 584)
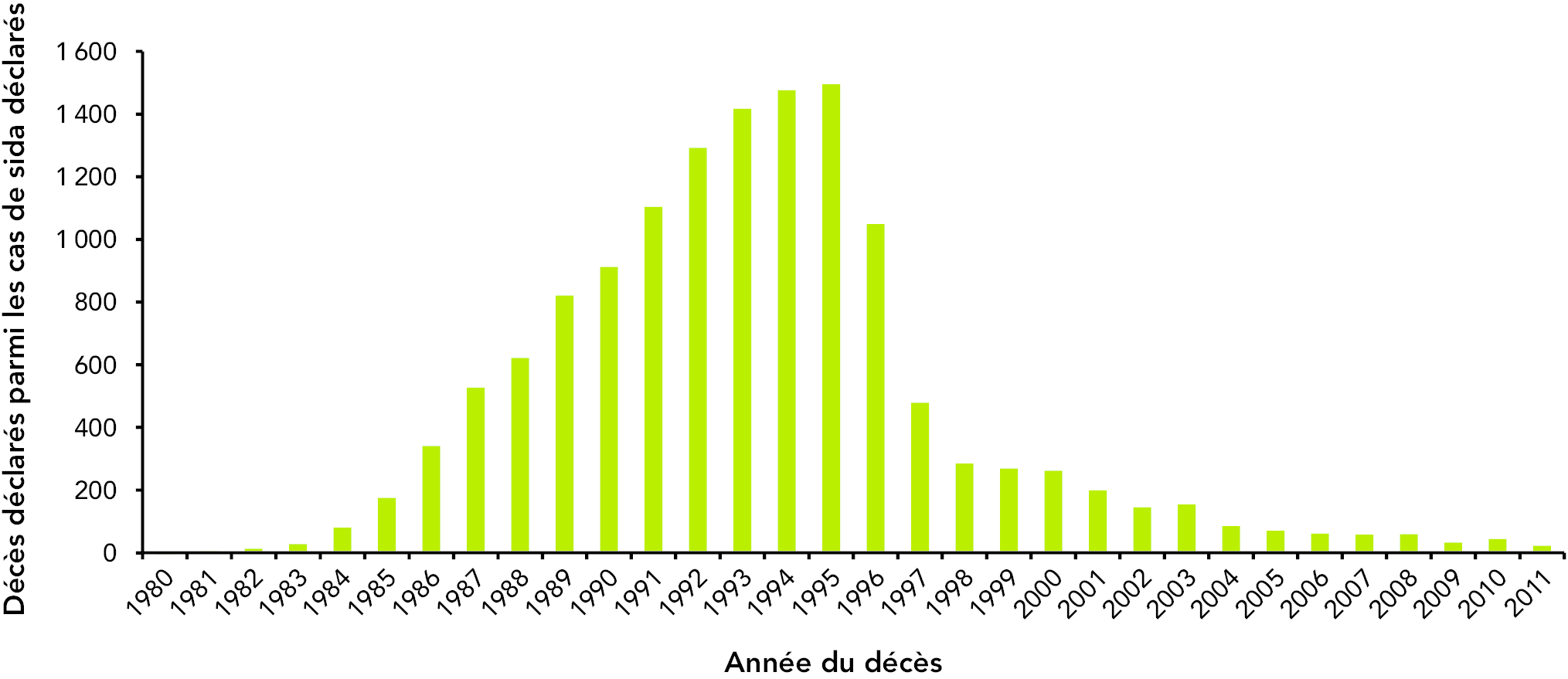
Équivalent textuel – Figure 21
Référence : Agence de la santé publique du Canada, données internes, 2012.
Il convient de noter que le nombre de décès déclarés parmi les cas de sida déclarés ne correspond pas tout à fait au nombre réel de décès parmi les personnes vivant avec le sida. Plusieurs raisons expliquent ce fait : les retards de déclaration; la déclaration de causes de décès apparentées, comme la pneumonie, au lieu du sida; la sous-déclaration des cas de sida qui fait que les décès parmi les cas non déclarés ne sont pas enregistrés; le fait que le décès ne soit pas une variable à déclaration obligatoire dans le système de surveillance du VIH et du sida; le fait que les provinces et territoires n’envoient pas tous des données sur le sida.
2.14 Conclusion
Malgré certaines limites en ce qui concerne la collecte et la déclaration des données, un certain nombre de déductions et de conclusions utiles peuvent être tirées des renseignements présentés dans ce chapitre. Les données de surveillance et les données épidémiologiques décrivent une population de plus en plus diverse de PVVIH au Canada, soutenant le passage à des recherches et à des programmes ciblés propres à chaque population. Le fait que de nouvelles infections continuent à survenir montre qu’il est nécessaire d’adopter une approche durable et renouvelée qui traite les besoins spécifiques des diverses populations à risque ou vivant avec le VIH, en matière de prévention, de soins, de traitement et de soutien.
Chapitre 3 – Vivre avec le VIH et le sida
Vivre avec le VIH et le sida a des répercussions importantes sur la santé et le bien-être des personnes infectées. On peut comprendre de nombreuses caractéristiques par rapport à la vie lorsqu’on est atteint du VIH en examinant les déterminants de la santé et leur incidence sur les personnes vivant avec le VIH/sida (PVVIH), qui sont abordés en détail dans le chapitre 4 de ce rapport. Le présent chapitre porte sur la vie lorsqu’on est atteint du VIH, et ce, à compter du moment où on effectue le test de dépistage et qu’on reçoit le diagnostic. Vivre avec le VIH est une expérience complexe qui peut être très différente d’une personne à une autre, mais les PVVIH au Canada ont des enjeux communs.
Ce chapitre passe en revue la documentation en lien avec le dépistage et le diagnostic, la divulgation, la prévention de la retransmission, les difficultés médicales liées à la vie avec le VIH, les problèmes de traitement, le VIH au sein de la famille, un mode de vie sain, et la santé sexuelle. Finalement, ce chapitre discutera de la recherche concernant le VIH et le vieillissement, les soins palliatifs et le deuil.
3.1 Dépistage et diagnostic du VIH
Même si le dépistage du VIH est largement disponible au Canada, d’après les estimations, une personne sur cinq vivant avec le VIH au Canada n’est pas diagnostiquée et, par conséquent, ne sait pas qu’elle est séropositive. Le dépistage du VIH est primordial pour que les personnes infectées puissent accéder aux soins, aux traitements et aux services de soutien, et qu’elles adoptent des comportements préventifs pour réduire la transmission du VIH. Une fois diagnostiquées, la majorité des PVVIH veulent éviter de transmettre le VIH à leurs partenaires.
Toutes les provinces et tous les territoires du Canada offrent un dépistage volontaire du VIH chez les médecins de premier recours, dans les bureaux de santé publique, les cliniques de santé sexuelle et d’autres structures de soins de santé. (1) Les résultats de tests positifs sont signalés aux responsables de la santé publique de façon nominale ou non Note de bas de page 9, selon la province ou le territoire. Le dépistage anonyme et le dépistage rapide dans les points de service sont offerts dans certaines provinces.
Avant l’arrivée de traitements efficaces et accessibles contre le VIH, beaucoup de personnes hésitaient à effectuer un test de dépistage du VIH. On avait l’impression qu’il ne servait à rien de connaître son état sérologique lorsqu’il n’y avait aucun traitement. En raison des options de traitement désormais offertes, connaître son état sérologique offre de nombreux avantages. Par exemple, les nouvelles données montrent que les traitements antirétroviraux peuvent réduire la réplication virale et la progression lente de la maladie au point où l’infection au VIH est devenue une condition chronique gérable. De plus, les données indiquent que dans certaines populations, les personnes qui observent leur traitement antirétroviral peuvent supprimer leur charge virale à des niveaux indétectables. Elles sont ainsi moins susceptibles de transmettre le VIH à leurs partenaires sexuels.
Le Canada a réussi à réduire de manière substantielle la transmission verticale du VIH de la mère à l’enfant. Les approches de dépistage ciblées pour les femmes enceintes permettent de leur fournir des traitements qui empêchent la transmission du VIH à l’enfant. (2) L’évaluation de dépistage prénatal du VIH en Alberta a démontré que les femmes qui décident de se soustraire au dépistage pourraient avoir un risque d’infection plus élevé que les femmes qui décident de subir le test de dépistage. (3;4)
En dépit de ces progrès en matière de technologies de dépistage et de traitement, et de l’accès élargi au dépistage volontaire offert dans plusieurs provinces et territoires du Canada, de nombreuses personnes ne demandent toujours pas le dépistage. (4-6) Comme il est indiqué dans le chapitre 2, on estime que 25 % des 71 300 (58 600 – 84 000) de Canadiens vivant avec le VIH/sida en 2011 ignoraient qu’ils étaient infectés par le VIH. Le pourcentage estimé de personnes vivant avec le VIH qui ignorent leur séropositivité varie selon les catégories d’exposition. On estime que 34 % des personnes infectées dans la catégorie d’exposition des hétérosexuels ignorent leur état séropositif, par rapport à 20 % dans la catégorie d’exposition des hommes ayant des relations sexuelles avec d’autres hommes (HARSAH). (6)
Le dépistage et le diagnostic tardifs du VIH sont liés à des taux de morbidité et de mortalité plus élevés et contribuent à des périodes plus longues où le VIH peut être transmis sans le savoir. Les infections au VIH non diagnostiquées représentent un obstacle considérable aux efforts déployés en matière de santé publique pour réduire la transmission du VIH. Lors des premiers stades de l’infection, il y a un plus grand risque de transmission du VIH, comme la personne nouvellement infectée a une charge virale plus élevée pendant cette période. Les personnes nouvellement infectées sont plus susceptibles d’être non diagnostiquées et peuvent continuer d’adopter des comportements à risque, alors que les PVVIH qui sont au courant de leur infection sont plus enclines à prendre des mesures actives pour prévenir la retransmission du virus. À l’inverse, une détection précoce du VIH peut améliorer les résultats de santé de la personne concernée.
3.1.1 Accepter un diagnostic de VIH
Recevoir un diagnostic d’une infection au VIH est une expérience qui change le cours de la vie. Les répercussions d’un diagnostic de VIH ont évolué avec le temps, en raison des progrès réalisés sur le plan des traitements et de la réduction de la stigmatisation et de la discrimination envers les PVVIH. Un diagnostic de VIH n’est plus une « condamnation à mort », comme c’était le cas auparavant.
La nature du counseling et du soutien offerts au patient qui subit le test de dépistage détermine en partie l’expérience du dépistage et du diagnostic du VIH. Des modèles de counseling préalable et postérieur au dépistage élaborés pour aider les gens à s’adapter à un diagnostic de VIH et aux soins, aux traitements et au soutien de suivi sont d’une importance cruciale pour le processus de dépistage du VIH. (7;8) Malgré ces modèles bien développés, vivre un diagnostic positif du VIH est une expérience qui est différente d’une personne à l’autre.
Il [un omnipraticien] était très digne de confiance, et il m’a donné beaucoup de counseling après le test. Il n’a jamais insisté pour que je passe un test de dépistage du VIH, mais il m’a toujours rassuré que, le moment venu, il serait là. Lorsque je suis venu le consulter, il m’a consacré beaucoup de temps. Il m’a dit dès que je suis entré dans son bureau que j’étais séropositif. Il m’a pris dans ses bras et m’a serré, et il a pleuré avec moi.
– Autochtone vivant avec le VIH/sida Note de bas de page 10 (9)
Ils m’ont apporté à l’unité psychiatrique et m’y ont enfermé. Ils ne m’ont pas donné mes résultats immédiatement… le médecin est venu, et il a dit : « Il n’y a pas de façon facile de vous annoncer la nouvelle, donc je vais vous le dire directement, vous êtes séropositif. Avez-vous des questions? » Et c’était tout.
– Autochtone vivant avec le VIH/sida (9)
L’expérience du dépistage et du diagnostic est différente selon les personnes, et selon leurs circonstances. Les PVVIH peuvent éprouver différentes émotions et réactions dans le cadre de leur adaptation aux répercussions de leur état séropositif sur leur santé, ainsi que sur leur vie personnelle, physique et sociale. (7;10;11)
Je n’avais aucun espoir, ma vie était terminée, c’était tout. Je suis mort. J’étais un mort vivant (après le diagnostic]… Après environ un an, j’ai commencé à vouloir en apprendre davantage au sujet du virus et en discuter avec d’autres gens, mais immédiatement après le diagnostic, je ne savais rien au sujet de la maladie, seulement que j’étais malade et c’est tout… J’avais une maladie terminale et j’allais en mourir.
– Personne vivant avec le VIH/sida (10)
Je me souviens clairement de quitter le bureau du médecin, et tout ce que je pouvais sentir était la partie supérieure de mon corps. Je ne sais pas comment je me déplaçais, mais honnêtement, je ne pouvais pas sentir mes jambes, et j’avais l’impression que tous les gens se déplaçaient lentement… Je ne pouvais rien entendre, et je ne voyais pas leur bouche bouger comme s’ils se parlaient. Seule la partie supérieure de mon corps bougeait, je ne pouvais pas sentir mes jambes.
– Personne vivant avec le VIH/sida (7)
Accepter un diagnostic de VIH peut prendre longtemps pour une personne vivant avec le VIH/sida; la plupart des personnes séropositives vivent un processus graduel d’acceptation et de (ré)-émergence d’espoir et de planification pour l’avenir. (9;10;12-15) Dans une étude de douze hommes gais vivant avec le VIH, différents « continuums de prise en charge » — le processus par lequel les PVVIH prennent des mesures en vue d’avoir un contrôle plus actif de leur vie et de participer à leur traitement – sont décrits. Les continums comprennent un changement en matière de perception, dans le cadre duquel les personnes passent d’un état d’esprit où elles sont contrôlées par le VIH à un état d’esprit où elles prennent le contrôle, où elles découvrent un sens et un but à la vie, l’acceptation de soi, l’acception de la mort, et où elles changent leur perspective, et passent de la victimisation au sentiment d’être un survivant du VIH. (13)
Le VIH avait tout le contrôle sur ma vie et sur moi au début; cela a pris des années, mais j’ai commencé à contrôler ma propre vie après un moment.
– Homme gai vivant avec le VIH/sida (13)
Les PVVIH diagnostiquées avant l’arrivée d’un traitement efficace ont dû s’adapter à un avenir toujours différent – de la prévision d’une mort précoce, à de faux espoirs créés par les premiers médicaments, à une plus grande certitude d’une durée de vie normale.
C’est difficile de croire qu’on va mourir et de soudainement se rendre compte qu’il est possible que ce n’est peut-être pas le cas… la transition est difficile… ce revirement est semblable à une renaissance… c’était vraiment effrayant.
– Personne vivant avec le VIH/sida (15)
Alors que certaines PVVIH peuvent se tourner vers des pratiques d’adaptation comme la consommation de drogues et l’auto-isolation, d’autres utilisent leur diagnostic comme catalyseur pour des changements positifs. Pour de nombreuses personnes, particulièrement celles qui prenaient part à des modes de vie difficiles, par exemple la consommation de drogues, un diagnostic de VIH peut les mener à mieux prendre soin d’eux-mêmes et à adopter un mode de vie plus sain. (9-11;13;16-18)
La donne de la vie n’est plus la même, et on veut se concentrer sur ce qui est réellement important et significatif.
– Homme gai vivant avec le VIH/sida (13)
Je suis beaucoup plus forte que je l’étais avant mon diagnostic de VIH. Je me suis donnée du pouvoir. Je me suis renseignée, je me suis éduquée. Je ne me sens plus seule, car je sais que je ne suis pas la seule à vivre avec cette maladie. Je suis donc une meilleure personne, croyez-le ou non.
– Femme vivant avec le VIH/sida (17)
Le premier mois, j’avais l’impression que ma vie était terminée, que je ferais aussi bien de tout abandonner… Je suis finalement sorti, et je me suis rendu compte que c’était un tout nouveau jour, que je pouvais recommencer ma vie, et que cette fois, je pouvais faire quelqu’un de moi-même. Donc, oui, ma vie a changé, dans le sens où je suis devenu une personne plus forte qui pouvait faire ce qu’elle voulait, et cela m’a donné la volonté d’aller de l’avant davantage. J’ai reculé d’un pas pendant un mois, et ensuite, j’ai avancé de quatre pas.
– Jeune vivant avec le VIH/sida (11)
Le chapitre 4 de ce rapport présente davantage de détails sur les stratégies d’adaptation auxquelles ont recours les PVVIH en ce qui concerne les habitudes de vie, à la section 4.10.
3.1.2 Notification aux partenaires
La notification aux partenaires est un élément important des services de dépistage du VIH dans toutes les provinces et tous les territoires canadiens. Les médecins et responsables locaux de la santé publique conseillent aux personnes qui ont récemment reçu un diagnostic de VIH d’informer leurs partenaires passés ou actuels (rapports sexuels ou partage de matériel de consommation de drogues) qu’ils ont peut-être été exposés au virus. La notification aux partenaires implique généralement l’aide d’un médecin ou des services de santé publique et est effectuée sans révéler l’identité de la personne à l’origine de l’exposition. On considère la notification comme une mesure de prévention secondaire, car elle facilite l’accès au dépistage du VIH pour les personnes pouvant être à risque d’infection.
3.1.3 Divulgation de son état sérologique
La divulgation de son état sérologique aux autres, par exemple à sa famille, à ses amis, à ses collègues, et à ses fournisseurs de soins de santé ou d’autres services, est une décision très personnelle, et les PVVIH prennent différentes décisions par rapport à qui le dire, et à qui ne pas le dire. La divulgation peut avoir plusieurs avantages potentiels pour les PVVIH, y compris davantage d’occasions d’obtenir du soutien social, de discuter et de mettre en œuvre des options de traitement et de réduction des risques du VIH, et davantage d’occasions de planifier son avenir. En choisissant de divulguer leur état, les PVVIH doivent négocier leurs craintes par rapport aux risques de stigmatisation et de discrimination, à la possibilité du rejet, et, pour certains, aux risques de violence. Certaines personnes choisissent de garder leur état secret.
C’est difficile de ma perspective, car je ne l’ai pas dit à ma famille, ni à aucun de mes proches. Pourquoi me tournerais-je vers quelqu’un qui ne sait pas du tout ce que je vis, qui ne connaît pas ma réalité? Comment pourrait-il possiblement m’aider?
– Autochtone vivant avec le VIH/sida (7)
Mon cœur est passionné par cette situation, et par mon désir d’aider les gens à comprendre; pourtant, je ne sais pas comment le dire à ma famille. Je veux tellement être là, et être ouverte, mais j’ai tellement de craintes. C’est le plus gros obstacle auquel je suis confrontée actuellement.
– Femme vivant avec le VIH/sida (19)
Les PVVIH ont l’obligation légale de divulguer leur état sérologique avant d’avoir des rapports sexuels qui représentent un risque important de transmission du VIH. Toutefois, elles ne sont pas légalement tenues de divulguer leur état sérologique à leurs employeurs, aux membres de leur famille, à leurs amis ou à leurs connaissances. Elles peuvent néanmoins ne pas comprendre dans quelles circonstances elles ont l’obligation légale de divulgation, et par conséquent, elles peuvent se sentir obligées d’informer des gens dans des circonstances où la divulgation n’est pas obligatoire. Cela peut mener à la stigmatisation et à la discrimination, au stress, au rejet ou à l’abandon.
Au Canada, les PVVIH qui décident de divulguer leur état à un employeur ou à des collègues sont protégées par la loi contre la discrimination et la violation de la confidentialité; toutefois, des études démontrent qu’il y a toujours des cas où les employeurs agissent de façon discriminatoire contre des PVVIH malgré ces protections légales. (15;17;20-23)
Divulguer son état sérologique à ses partenaires sexuels actuels ou futurs ou aux gens avec qui on a partagé du matériel de consommation de drogue peut les motiver à faire un test de dépistage et à changer de comportement, ce qui peut en fin de compte les protéger contre l’infection et réduire la transmission du VIH. Un certain nombre de PVVIH au Canada ont été reconnues coupables d’infractions criminelles, par exemple d’agression, d’agression sexuelle, et de meurtre, dans des cas où il a été trouvé que la personne n’avait pas divulgué son état sérologique positif, ce qui invalidait le consentement de leur partenaire à une relation sexuelle, car le partenaire n’aurait pas nécessairement consenti à cette relation si l’état sérologique positif avait été divulgué.
La question de la divulgation de la séropositivité a été traitée dans une étude de 34 hommes, qui avaient presque tous des relations sexuelles non protégées avec d’autres hommes en tout temps ou la plupart du temps. Parmi les 34 hommes, 24 étaient séropositifs. Ces PVVIH ont eu différentes réactions à ces convictions : certaines appuyaient l’obligation de divulguer, alors que d’autres mettaient l’accent sur la responsabilité partagée individuelle de se protéger contre l’infection. (24;25)
Je ne crois pas qu’il s’agit d’une question de confidentialité lorsque tu as des relations sexuelles avec différentes personnes – non? Vous les placez dans une situation où ils sont susceptibles à l’infection. D’après moi, si vous avez des relations sexuelles avec différentes personnes, et que vous ne les avisez pas de votre état sérologique positif et qu’elles l’apprennent par la suite, elles ont le droit de porter des accusations contre vous.
– Homme gai vivant avec le VIH/sida (24)
Si nous allons avoir des relations sexuelles, je les avise de mon état, et c’est légal. Je dois divulguer mon état sérologique.
– Homme gai vivant avec le VIH/sida(25)
De plus en plus, il y a des poursuites judiciaires qui appuient des décisions selon lesquelles vous êtes responsable si vous ne divulguez pas votre état. Suis-je d’accord? Non, car je crois que tout le monde devrait être responsable de sa propre santé; cela étant dit, si on faisait tous preuve de responsabilité envers notre santé, il n’y aurait probablement pas autant de personnes séropositives.
– Homme gai vivant avec le VIH/sida (24)
Ces convictions ont créé des difficultés pour les PVVIH. Les procès criminels retentissants sont très médiatisés, et les PVVIH signalent des sentiments accrus de stigmatisation et de peur – la peur de divulguer son état, par crainte d’être rejeté ou d’être victime d’abus émotionnel ou physique. Pour ces raisons, certaines personnes à risque pourraient hésiter à solliciter un dépistage du VIH et un traitement. (Il est à noter qu’au moment d’écrire ce rapport, il n’y a pas de données empiriques canadiennes qui démontrent que la peur de poursuites au criminel dissuade les gens d’effectuer un test de dépistage.) Certaines PVVIH indiquent sentir une isolation et une discrimination accrues. Des rapports qualitatifs fournis par des PVVIH laissent entendre que la divulgation d’un état séropositif peut être utilisée de façon coercitive contre elles.
…une amie à moi et une autre femme ont porté des accusations contre un homme qui les avait infectées, et c’était dans le journal. Et mon partenaire à ce moment, je n’ai pas, ben, je ne lui ai pas dit qui cette femme était, je ne voulais pas qu’il le sache, mais quand il a lu l’article dans le journal un jour, il est venu à moi, m’a montré le journal, et m’a dit, vous savez, il m’a dit « Si jamais tu me quittes, c’est ce que je vais te faire. Je vais intenter une poursuite contre toi. Et je vais leur dire, je vais leur dire que tu m’as infecté. »
– Femme autochtone vivant avec le VIH/sida (12)
J’ai peur d’entendre que si tu as eu des relations sexuelles avec quelqu’un, qu’il a été infecté et que tu ne lui as pas dit, il pourrait te poursuivre en justice.
– Jeune femme vivant avec le VIH/sida (26)
Les PVVIH peuvent ressentir énormément de stress émotionnel et de culpabilisation liés à leur crainte d’infecter leurs partenaires intimes. La peur du rejet, de l’abandon, et de la possibilité de violence fait en sorte que la divulgation de leur état séropositif soit une tâche difficile pour les PVVIH dans les relations intimes. (12;26-28) Il a été établi que l’obligation de divulguer son état séropositif dissuadait certaines femmes séropositives de chercher des relations intimes en raison de la crainte du rejet et de la violence. (27)
Tout a changé après cela [divulgation]. Il m’a dit qu’il ne voulait pas une femme comme moi. Il a été très méchant envers moi, et j’avais vraiment peur. J’ai pleuré parce que je l’aimais réellement, et j’avais peur qu’il le dise à quelqu’un.
– Jeune femme vivant avec le VIH/sida (26)
3.2 Prévention
Prévenir la propagation du VIH est un objectif important de santé publique à l’échelle nationale et internationale. Cette section aborde ce que la prévention pour les PVVIH signifie et implique.
3.2.1 Prévention positive
Prévenir la propagation de maladies infectieuses, comme le VIH, est une responsabilité commune de tous les membres de la société. Les stratégies de prévention du VIH ont été critiquées par le passé, car elles mettaient trop l’accent sur les personnes séronégatives et omettaient de mettre à profit les contributions que pourraient apporter les PVVIH à la prévention du VIH. Le concept de prévention positive découle d’un effort de la part des PVVIH de participer aux activités qui pourraient contribuer à prévenir la transmission du VIH. « La prévention positive est une façon de réduire la transmission du VIH élaborée précisément par les personnes vivant avec le VIH, à l’intention de ces mêmes personnes. » Note de bas de page 11 (29) La prévention positive comprend la reconnaissance d’une responsabilité partagée entre les partenaires séropositifs et séronégatifs.
La prévention positive ne consiste pas seulement à arrêter la transmission du VIH; elle comprend également des changements de comportement, et l’amélioration des aptitudes en matière de communication et de la confiance en sa capacité à prendre des décisions concernant sa propre santé et à réduire les risques possibles pour ses partenaires sexuels. La prévention positive fait appel à la divulgation active de l’état séropositif par les PVVIH et comprend l’élaboration de stratégies pour faire face aux conséquences de la divulgation de son état séropositif, y compris le rejet possible. (29) L’incidence des approches de prévention positive sur la réduction de la transmission du VIH n’a pas fait l’objet de recherches importantes jusqu’à maintenant.
3.2.2 Sérosélection
Les PVVIH peuvent également se livrer à la pratique de la sérosélection, ou chercher particulièrement des partenaires sexuels qui sont également séropositifs. On a recours à cette pratique en partie afin de réduire le risque de transmission du VIH et en partie afin d’avoir ce qu’on croit être des relations sexuelles plus sécuritaires. (30) La divulgation peut être effectuée explicitement; toutefois, la sérosélection est souvent fondée sur des suppositions par rapport à l’état sérologique d’un partenaire, plutôt que sur la divulgation explicite de l’état du partenaire. (31) Par exemple, la documentation indique que certains hommes gais et d’autres HARSAH formulent des hypothèses par rapport à l’état sérologique de leur partenaire en fonction de la volonté de celui-ci de porter un condom. (25;32) Toutefois, les hypothèses sont souvent basées sur des perceptions liées à un risque élevé, qui peuvent être inexactes. Par exemple, la réticence d’un partenaire sexuel à utiliser un condom peut être interprétée comme un signe qu’il est séropositif (et donc qu’il n’est pas inquiet par rapport à une exposition au VIH, comme il est déjà infecté), ou qu’il est séronégatif (et donc qu’il n’a pas peur de transmettre le VIH à son partenaire).
La sérosélection part du principe que les relations sexuelles entre des partenaires séropositifs ne comprennent pas un risque de transmission du VIH. Alors que le but de la sérosélection est de réduire les risques, la pratique peut mener à une utilisation retardée du condom, ou à la non-utilisation d’un condom, et par conséquent, à une exposition à des infections transmissibles sexuellement et à d’autres souches du VIH, y compris des souches pharmacorésistantes. (25;30;33;34)
3.2.3 Traitement et transmission du VIH
Des éléments de preuve récents à l’échelle internationale permettent l’examen de l’avantage du « traitement comme mesure de prévention » – c’est-à-dire que les PVVIH qui prennent des médicaments antirétroviraux, et qui ont donc une charge virale indétectable, sont beaucoup moins susceptibles de transmettre le VIH. Ces preuves, bien qu’encourageantes, créent de nouveaux défis par rapport à la prévention. (35)
Une supposition des PVVIH que certains comportements à risque sont moins dangereux pendant qu’elles suivent un traitement, de concert avec des hypothèses possiblement inexactes concernant leur charge virale et la transmissibilité, peuvent se traduire par des idées fausses concernant le risque, et ainsi contribuer à la retransmission. Des recherches supplémentaires sont nécessaires pour évaluer l’efficacité du « traitement comme mesure de prévention » dans des situations réelles. Un problème nécessitant des recherches supplémentaires concerne la compréhension des PVVIH par rapport à l’effet du traitement sur le risque de transmission du VIH et les conditions requises pour qu’une stratégie de « traitement comme mesure de prévention » soit efficace. Le traitement comme mesure de prévention ne remplace pas les stratégies de réduction des risques, mais s’avère plutôt efficace lorsque combiné avec les techniques de prévention existantes. L’impact de compensation de la prise de risques, c’est-à-dire où les gens peuvent avoir moins recours aux mesures de prévention du VIH, car ils croient que le risque de transmission du VIH est moins élevé, est un autre problème clé qui devra être abordé.
3.3 Conditions médicales se rapportant au VIH/sida
Les PVVIH peuvent être touchées par différentes conditions médicales se rapportant à leur infection au VIH, y compris des maladies liées au sida, les effets secondaires du traitement, et des affections associées au VIH, autres que le sida. Ces personnes peuvent également vivre avec des maladies ou des co-infections qui ne sont pas liées à leur infection au VIH, mais le traitement pour ces conditions peut être compliqué par leur infection au VIH. Pour certaines PVVIH, l’infection au VIH est une invalidité épisodique, c’est-à-dire que des périodes de bonne santé peuvent être interrompues par des périodes imprévisibles de mauvaise santé et d’invalidité. (36)
En dépit des progrès réalisés par rapport au traitement du VIH, l’infection a encore des répercussions importantes sur l’espérance de vie. Une étude qui a analysé l’espérance de vie de personnes qui prennent une combinaison de médicaments antirétroviraux dans les pays à revenu élevé, y compris le Canada, a trouvé que le nombre d’années qu’il restait à vivre à 20 ans correspondait seulement à environ deux tiers de l’espérance de vie de la population générale dans ces pays. Il y avait des différences considérables entre les sous-groupes : les femmes avaient une espérance de vie plus élevée que les hommes, et les personnes dont on suppose que l’infection a été contractée par l’utilisation de drogues injectables avaient une espérance de vie moins élevée que les personnes d’autres groupes. Les personnes qui ont commencé le traitement avec une numération des lymphocytes T-CD4 de base plus faible avaient également une espérance de vie moins élevée Note de bas de page 12. (37)
Une autre grande étude qui a examiné plus de 44 000 PVVIH inscrites à des études de cohorte canadiennes et américaines a trouvé que, même si les numérations de cellules CD4 à la première présentation pour l’obtention de soins liés au VIH avaient augmenté entre 1997 et 2007, la numération médiane de cellules CD4 était encore inférieure au seuil standard pour entamer le traitement antirétroviral (cellules CD4 inférieures à 350, ce qui laisse entendre qu’il y a encore un besoin urgent pour un diagnostic et un traitement plus précoces. (38)
3.3.1 Syndrome de l’immunodéficience acquise (sida)
Lorsqu’une personne infectée ne reçoit pas un traitement de médicaments antirétroviraux, l’infection au VIH évoluera pour devenir le syndrome de l’immunodéficience acquise (sida). On considère que les PVVIH ont le sida lorsqu’elles ont une ou plusieurs des 28 conditions cliniques caractérisées comme des maladies définissant le sida. Une liste des maladies définissant le sida est fournie ci-après.
Maladies révélatrices pour les adultes et les cas pédiatriques :
- Pneumonie bactérienne (récurrente)
- Candidose (bronches, trachée ou poumons)
- Candidose (œsophagienne)
- Cancer du col de l’utérus (invasif)
- Coccidioïdomycose (diffuse ou extrapulmonaire)
- Cryptococcose (extrapulmonaire)
- Cryptosporidiose intestinale chronique (> 1 mois)
- Infections à cytomégalovirus (ailleurs que dans le foie, la rate ou les ganglions)
- Rétinite à cytomégalovirus (avec perte de vision)
- Encéphalopathie liée au VIH (démence)
- Herpes simplex : ulcération(s) chronique(s) (> 1 mois) ou bronchite, pneumonie ou œsophagite
- Histoplasmose (diffuse ou extrapulmonaire)
- Isosporiase intestinale chronique (> 1 mois)
- Sarcome de Kaposi
- Lymphome de Burkitt (ou terme équivalent)
- Lymphome immunoblastique (ou terme équivalent)
- Lymphome (primaire du cerveau)
- Complexe Mycobacterium aviumou M. kansasii (infection diffuse ou extrapulmonaire)
- Mycobacterium appartenant à une autre espèce ou à une espèce non identifiée
- M. tuberculosis (infection diffuse ou extrapulmonaire)
- M. tuberculosis (pulmonaire)
- Pneumonie à Pneumocystis jirovecii (auparavant Pneumocystis carinii) (PCP)
- Leucoencéphalopathie multifocale progressive
- Septicémie à Salmonella (récurrente)
- Toxoplasmose du cerveau
- Syndrome cachectique dû au VIH
Maladies révélatrices qui s’appliquent seulement aux cas pédiatriques (moins de 15 ans) :
- Infections bactériennes (multiples ou récurrentes, à l’exclusion de la pneumonie bactérienne récurrente)
- Pneumonie lymphoïde interstitielle et/ou hyperplasie lymphoïde pulmonaire
Source : Agence de la santé publique du Canada
Les progrès thérapeutiques ont fait en sorte que les maladies définissant le sida sont beaucoup moins courantes au Canada, comme la prise de médicaments antirétroviraux appropriée signifie que l’évolution vers le sida devient moins fréquente. (29) Néanmoins, il y a encore des personnes qui décèdent du sida. Une étude de tous les décès en Colombie-Britannique qui ont été signalés comme étant liés au sida de 1997 à 2005, 40 % des personnes qui sont décédées n’ont jamais reçu un traitement, même si ce dernier était fourni gratuitement. Un statut socioéconomique faible a été associé à ce retard à demander un traitement, et à une mortalité accrue parmi les PVVIH qui accèdent au traitement. (39)
Les progrès thérapeutiques ont fait en sorte que les causes de décès parmi les PVVIH sont de plus en plus semblables à celles de la population générale. Une étude qui examinait les causes de décès parmi les PVVIH en Alberta a révélé que les décès découlant de causes liées au sida ont grandement diminué, alors qu’on a observé une augmentation des décès non liés au sida, y compris les décès causés par l’hépatite B, le virus de l’hépatite C (VHC), le tabagisme et une surdose de drogues injectables. (40)
3.3.2 VIH et comorbidités
Les comorbidités indiquent la présence d’une ou plusieurs maladies en plus de maladies déjà existantes. Elles peuvent poser des problèmes dans le traitement et la gestion de diverses conditions. Les PVVIH qui prennent des médicaments antirétroviraux ont des taux plus élevés de certaines maladies, y compris les maladies cardiovasculaires, le diabète, la perte osseuse, et certains cancers. Ces affections associées au VIH, autres que le sida, sont un sujet d’enquête en évolution dans les recherches actuelles. Les affectations associées au VIH, autres que le sida, peuvent être causées par une infection au VIH, par les effets secondaires des médicaments antirétroviraux ou par une combinaison des deux. (36)
3.3.3 Santé mentale
La santé mentale peut avoir une incidence sur la vulnérabilité à l’infection au VIH, et des troubles de santé mentale peuvent découler de l’infection au VIH, des effets secondaires du traitement du VIH ou d’une combinaison des deux. (29) La santé mentale et la qualité de vie sont des sujets de préoccupations importants pour les PVVIH, peu importe si elles reçoivent ou non un traitement antirétroviral. Les PVVIH ont des niveaux de dépression et d’apathie plus élevés que ceux de la population générale canadienne. (41;42) Une enquête menée auprès de PVVIH en Ontario a trouvé que plus de 50 % d’entre elles souffrent de dépression. (43) On a constaté que les PVVIH qui sont nées à l’extérieur du Canada avaient des symptômes de dépression plus importants que celles nées au Canada, lorsqu’on tenait compte des répercussions de la stigmatisation sur la santé mentale. (44) La dépression parmi les PVVIH a été associée à une moins bonne santé, à une qualité de vie liée à la santé inférieure, à des stratégies d’adaptation négatives et à une utilisation plus élevée des services et des ressources. (41;43;45)
Les problèmes de santé mentale, par exemple l’anxiété, la nervosité, les étourdissements, et l’insomnie, sont également plus courants chez les PVVIH. (36) Les PVVIH qui souffrent de symptômes neurologiques peuvent avoir une qualité de vie liée à la santé inférieure. (41;46)
3.3.4 Co-infections du VIH
Une difficulté importante en ce qui concerne la gestion de la santé des PVVIH est l’infection par d’autres maladies ayant une voie de transmission commune, la vulnérabilité à ces maladies ou une susceptibilité accrue due à une réponse immunitaire plus faible. Les co-infections courantes chez les PVVIH au Canada comprennent la tuberculose ainsi que les infections transmissibles sexuellement et par le sang (ITSS), par exemple l’hépatite B, VHCVHC et la syphilis. (29;47-49) Les PVVIH qui sont coinfectées par des ITSS ont des taux de morbidité et de mortalité plus élevés que les PVVIH qui n’ont pas de co-infection. (36)
Une co-infection peut rendre la vie plus difficile pour une personne vivant avec le VIH/sida, ainsi que compliquer le traitement et le diagnostic. (29) Par exemple, une étude épidémiologique qui a été effectuée entre 2001 et 2006 a examiné l’augmentation des cas de syphilis infectieuse à Ottawa et a laissé entendre qu’une approche diagnostique et thérapeutique plus intensive est nécessaire pour détecter la syphilis chez les PVVIH en raison du tableau clinique modifié de la syphilis chez les personnes infectées par le VIH. (50)
Le VIH, les autres ITSS et la tuberculose ont une relation synergétique. La présence du VIH peut considérablement affaiblir la capacité du système immunitaire de se défendre contre les infections, tandis que la présence de plusieurs ITSS peut accroître la vulnérabilité ou le risque d’infection au VIH. L’infection au VIH contribue de façon significative à l’évolution de la tuberculose progressive parmi les PVVIH ayant la tuberculose latente. (51)
La plupart des recherches récentes portant sur les co-infections courantes du VIH chez les PVVIH sont axées sur le VHC. L’infection par le VHC parmi les PVVIH est en hausse au Canada, particulièrement chez les utilisateurs de drogues injectables. (29) Une infection par le VHC chez les PVVIH est un facteur prédictif indépendant de morbidité. (52) Le VHC comme co-infection du VIH est aussi associée de façon indépendante à des niveaux plus faibles de l’observance du traitement, et à de moins bons résultats du traitement. (52-54)
Les PVVIH qui sont également infectées par le VHC peuvent souffrir de problèmes de santé mentale et physique importants, y compris davantage de symptômes de dépression, une fatigue accrue, et une moins bonne qualité de vie que les PVVIH qui sont seulement infectées par le VIH. (55) Une étude de 482 PVVIH en Ontario a révélé que les personnes également infectées par le VHC étaient plus susceptibles de signaler une consommation de drogues et des antécédents d’itinérance, et beaucoup plus susceptibles de souffrir de dépression que les personnes infectées seulement par le VIH. Il était également plus rare qu’elles recevaient un traitement antirétroviral. De plus, les personnes co-infectées étaient plus susceptibles d’être hétérosexuelles, autochtones, moins éduquées et sans emploi. (56)
Les PVVIH qui sont co-infectées par le VHC peuvent également faire face à des obstacles sociaux de taille en ce qui concerne l’accès aux soins, au traitement et au soutien. (57) Plusieurs de ces obstacles sociaux sont traités dans le chapitre 4 du présent rapport. En particulier, les PVVIH qui sont co-infectées et qui utilisent des drogues injectables font face à des complications supplémentaires par rapport à l’accès au traitement et aux services. (58)
Plusieurs co-infections (hépatite C/VIH, et tuberculose/VIH) sont connues pour avoir des répercussions négatives sur les résultats du traitement contre le VIH. Les régimes thérapeutiques pour une infection peuvent interagir avec ceux pour une autre infection. Il peut donc être difficile de traiter les PVVIH qui sont co-infectées, et le traitement contre le VIH et d’autres co-infections peut être retardé. (29)
Dans le cadre d’une étude récente sur des patients co-infectés par le VIH et le VHC qui recevaient des soins d’une clinique d’Ottawa, on a observé différentes raisons pour l’interruption de traitement chez les patients masculins et féminins; les femmes étaient beaucoup plus susceptibles que les hommes d’interrompre le traitement pour des raisons neuropsychiatriques, comme la dépression ou des maux de tête. On a également constaté que les taux de décès étaient disproportionnellement plus élevés chez les femmes co-infectées par le VIH et le VHC. (59) Une grande part des résultats élevés de mauvaise santé et des mauvais résultats des traitements chez les PVVIH co-infectées sont dus à de mauvais déterminants de la santé sous-jacents, qui sont traités davantage dans le chapitre 4 du présent rapport. (60;61)
3.3.5 Invalidité épisodique
Pour de nombreuses PVVIH, le VIH est une invalidité épisodique, où des périodes de bonne santé peuvent être interrompues par des périodes imprévisibles de mauvaise santé et d’invalidité. (29;36;62;63) Selon la définition générale, le terme invalidité comprend les difficultés physiques et mentales, comme la douleur, la fatigue ou la perte de mémoire; les difficultés à effectuer des activités quotidiennes, comme marcher ou monter les escaliers; et les restrictions quant à la participation sociale, comme des difficultés à travailler ou à participer à des activités sociales. Certaines PVVIH ont des invalidités chroniques à long terme, mais de nombreuses invalidités liées au VIH vont et viennent, sans suivre un profil clair de durée et de gravité. En plus des difficultés auxquelles les PVVIH sont confrontées pour faire face à l’invalidité et pour s’adapter à celle-ci, elles sont également confrontées à des difficultés et à des stress supplémentaires en raison de l’incertitude liée au fait qu’il n’est pas possible de prévoir ces épisodes, et de planifier en conséquence. (29;36;63)
De nouveaux traitements contre le VIH se traduisent par des améliorations importantes en ce qui concerne la gestion des symptômes et la qualité de vie des PVVIH. Pour les PVVIH qui ont été infectées récemment, et qui ont eu accès au traitement à un stade précoce, les périodes d’invalidité peuvent être moins courantes. D’autres études de suivi plus étendues seront nécessaires pour déterminer si cette tendance se poursuit.
3.4 Traitement
En grande partie en raison des médicaments antirétroviraux, le VIH est maintenant considéré comme une maladie chronique mais maîtrisable. Il y a eu une augmentation importante et significative de l’espérance de vie et une diminution de la mortalité parmi les PVVIH qui accèdent aux régimes actuels de traitement antirétroviral hautement actif. (6;64) La disponibilité et la prise accrues de médicaments antirétroviraux ont été associées à des résultats virologiques améliorés et à une pharmacorésistance réduite parmi les PVVIH. (65) Ces médicaments ont aussi entraîné des diminutions importantes de l’incidence des cancers définissant le sida. (66;67)
En dépit de ces réalisations, il y a différentes difficultés associées au traitement. Dans le cadre d’une étude menée sur 38 PVVIH, qui a examiné les effets du traitement antirétroviral sur la qualité de vie, les PVVIH percevaient le traitement comme un compromis entre une moins bonne qualité de vie et une espérance de vie plus grande. Elles ont relevé des problèmes comme les conséquences des effets secondaires, y compris les répercussions sur l’estime de soi, et sur la santé sociale et sexuelle, et l’incidence des toxicités médicamenteuses. D’autres facteurs négatifs comprenaient les tensions avec les travailleurs de la santé, la perte de prise de décisions indépendante, les facteurs de dissuasion en ce qui concerne le retour au travail, le fardeau de prendre des médicaments, et le stress lié à cacher leur état séropositif. (68)
Le traitement au Canada est offert publiquement par l’entremise des systèmes de santé provinciaux et territoriaux, et la plupart des PVVIH accèdent au traitement, aux soins et au soutien. (29) Toutefois, ce ne sont pas toutes les PVVIH au Canada qui accèdent au traitement recommandé. (39) Les PVVIH doivent tenir compte de plusieurs considérations importantes lorsque vient le temps de décider du moment opportun de commencer le traitement. (29;69) Une fois qu’une personne vivant avec le VIH/sida commence le traitement, on lui recommande de continuer celui-ci pour le reste de sa vie. (29) Une analyse des données recueillies auprès de 104 PVVIH en Ontario n’a pas révélé de différences importantes entre les hommes et les femmes vivant avec le VIH/sida en ce qui concerne le recours au traitement; en moyenne, les hommes et les femmes commençaient la prise de médicaments antirétroviraux 2,2 ou 2,3 années après leur diagnostic initial de VIH. (70) Différents obstacles personnels ou sociaux peuvent avoir une incidence sur la capacité et la volonté des PVVIH de suivre le traitement lorsqu’il est recommandé par un médecin.
Divers facteurs ont une incidence sur le succès du traitement. L’observance est un facteur clé – les PVVIH doivent prendre leurs médicaments quotidiennement et ne pas interrompre le traitement. La section 3.4.2 abordera les problèmes d’observance en détail. D’autres facteurs ayant une incidence sur le succès du traitement comprennent le fait qu’une personne vivant avec le VIH/sida peut répondre différemment à différents régimes thérapeutiques, et que le recours retardé ou différé au traitement a une incidence sur la mortalité de la personne vivant avec le VIH/sida. (71) Finalement, l’insécurité alimentaire, où l’accès à des aliments suffisamment nutritifs est limité ou instable, a été associée à des interruptions de traitement, à de moins bons résultats de traitement et à la mortalité liée au VIH. (72;73) Dans une étude faisant le suivi de 1 119 participants d’un programme thérapeutique contre le VIH/sida en Colombie-Britannique entre 1998 et 2007, les personnes qui souffraient d’une insécurité alimentaire et d’un déficit de poids étaient presque deux fois plus susceptibles de mourir que les autres participants de l’étude qui n’avaient pas ces problèmes. (72)
3.4.1 Effets secondaires du traitement et interactions
Différents régimes thérapeutiques peuvent causer des effets secondaires, qui peuvent nuire à la santé et à la qualité de vie des PVVIH. Il est souvent difficile de déterminer si les problèmes de santé et les symptômes dont souffrent les personnes vivant avec le VIH sont causés par les médicaments contre le VIH, ou par le virus lui-même. Dans de nombreux cas, ces problèmes de santé peuvent être le résultat des effets secondaires du traitement, et de l’infection au VIH. (29;36)
Les effets secondaires du traitement contre le VIH varient selon la personne vivant avec le VIH/sida, et selon les régimes thérapeutiques antirétroviraux. Alors que certaines PVVIH ont de graves effets secondaires découlant du traitement, d’autres n’ont que des effets secondaires légers, ou aucune réaction indésirable. Les effets secondaires rapportés : perte d’appétit; nausées et vomissements, problèmes digestifs, par exemple de la diarrhée et de la flatulence; redistribution des tissus adipeux; problèmes cardiovasculaires, y compris les accidents vasculaires cérébraux et les crises cardiaques; résistance à l’insuline et diabète; problèmes osseux, y compris les décès osseux; problèmes de foie, pancréatite; problèmes de la peau; douleur musculaire et articulaire, et faiblesse musculaire; maux de tête; troubles de santé mentale, comme la dépression et l’anxiété. (29;36;68;74)
De nombreuses études ont révélé que les changements de la forme corporelle et de l’image de soi découlant de la lipodystrophie – un effet secondaire de certains médicaments, où les tissus adipeux sont redistribués – nuisent à la qualité de vie des PVVIH qui prennent des médicaments antirétroviraux. (68;75;76) Toutefois, il est moins probable que les régimes thérapeutiques plus récents causent cet effet secondaire. (36)
J’ai des problèmes d’estime de soi en raison de changements corporels liés à mes médicaments; ces problèmes m’ont tellement affecté que j’ai été suicidaire… Je me sens encore [juron] en ce qui concerne mon apparence, et des fois je me réveille le matin et je ne veux pas me réveiller, ce qui est un sentiment nouveau chez moi depuis que j’ai un plus gros ventre, et que je n’ai plus de gras dans mes jambes et mes bras.
– Personne vivant avec le VIH/sida (68)
Le traitement a beaucoup amélioré la vie des PVVIH malgré les répercussions négatives des effets secondaires chez certaines personnes.. Une comparaison des résultats liés à la santé sur la qualité de vie de PVVIH qui avaient recours à différents régimes thérapeutiques dans un essai multinational de trois ans a révélé que généralement, commencer un traitement était associé à une qualité de vie liée à la santé maintenue ou améliorée. (77)
3.4.2 Observance du traitement
La réussite de la suppression du VIH exige une observance absolue du traitement de médicaments antirétroviraux. Les interruptions de traitement peuvent avoir des conséquences cliniques négatives, y compris le développement d’une pharmacorésistance. (36;78) Les recherches sur le succès des médicaments antirétroviraux ont étudié l’admission ou la réadmission à l’hôpital en tant que facteur prédictif de la mortalité. (79;80) Il a été démontré que l’observance du traitement de médicaments antirétroviraux diminuait le risque de réadmission à l’hôpital pour les PVVIH dans le cadre d’une comparaison de deux cohortes composées du même nombre de PVVIH qui suivaient un traitement antirétroviral hautement actif, et de PVVIH qui ne suivaient pas un traitement antirétroviral hautement actif. (80) Une autre étude examinant les facteurs prédictifs d’hospitalisation parmi un grand échantillon de PVVIH prenant des médicaments antirétroviraux en Colombie-Britannique a trouvé qu’une faible numération de cellules CD4, ainsi qu’une mauvaise observance du traitement, une hospitalisation antérieure, le sexe féminin, et l’utilisation de drogues injectables, permettaient de prévoir les taux d’hospitalisation. (81) Dans une étude connexe sur la même cohorte, les personnes ayant une observance sous-optimale avaient un risque d’hospitalisation 1,888 fois plus élevé. (79)
Des régimes thérapeutiques simplifiés contribuent à améliorer l’observance. Dans le cadre d’une étude menée en Ontario auprès de 779 PVVIH, 15 % des participants ont signalé avoir manqué au moins une dose de médicaments antirétroviraux dans les quatre jours avant leur entrevue. Il y avait deux fois moins de chance que les participants avec une posologie uniquotidienne manquent une dose, par rapport à ceux ayant plus d’une dose à prendre par jour. D’autres facteurs associés à une observance sous-optimale comprennent un plus jeune âge, une interaction sociale positive plus faible, et une fréquence accrue de consommation excessive d’alcool. (82)
3.4.2.1 Facteurs ayant une incidence sur l’observance
L’observance est une pratique de santé qui exige un engagement personnel de la part des PVVIH de remplir régulièrement leurs prescriptions et de prendre des médicaments tous les jours pour le reste de leur vie. La rigidité de l’observance requise pour les traitements contre le VIH signifie que commencer le traitement peut comprendre des changements importants au style de vie de certaines PVVIH. (29;36;83) Le traitement est associé à des effets secondaires et peut compliquer d’autres conditions, et peut aussi retarder ou interrompre le traitement d’autres infections. Par conséquent, les PVVIH doivent tenir compte des avantages et des inconvénients de commencer le traitement.
Lorsque j’ai commencé le régime thérapeutique, il me semblait très accablant, et je trouvais cela difficile de demander aux autres de s’accommoder au moment où il fallait que je mange, lorsque j’étais avec des amis, et qu’on était à un souper ou à une activité semblable.
– Personne vivant avec le VIH/sida (83)
Ma vie est centrée sur mes médicaments. Par exemple, je ne peux pas quitter la maison sans eux, ou je dois revenir à la maison pour une heure fixe parce que je n’aime pas me déplacer avec eux si ce n’est pas obligatoire; je vais donc aller chez un ami, et ensuite je devrai partir pour prendre mes médicaments.
– Personne vivant avec le VIH/sida (83)
La dépression en soi est un facteur de risque pour la mortalité – même pour les PVVIH qui suivent un traitement – et peut avoir une incidence sur la capacité des PVVIH d’observer la posologie recommandée. L’effet de l’observance sur la relation entre les symptômes de dépression et la mortalité parmi 563 PVVIH qui commençaient un traitement antirétroviral hautement actif a été étudié sur une période de six ans. (84) Parmi ces patients, 51 % étaient classés comme ayant des symptômes de dépression à la date de référence. Ceux avec des symptômes de dépression et un taux d’observance de moins de 95 % étaient 5,9 fois plus susceptibles de mourir que ceux qui n’avaient pas de symptômes de dépression et qui respectaient le traitement.
La capacité et la volonté des PVVIH d’observer les régimes thérapeutiques prescrits sont compliquées par des facteurs psychosociaux. (85-88) La crainte de la stigmatisation et de la discrimination peut influer sur les pratiques d’observance parmi les PVVIH. Quinze PVVIH ont décrit les raisons qui ont influé sur leur décision de refuser un traitement antirétroviral hautement actif lorsque ce dernier avait été recommandé par un médecin. (85) Les facteurs qui découragent les participants de commencer le traitement comprennent les résultats attendus, les facteurs de médication, et les états d’humeur, par exemple la dépression, l’anxiété et la colère. Les participants ont également cité la crainte que les effets secondaires des médicaments exposent leur infection au VIH et entraînent de la gêne, du jugement, du rejet, et de l’abandon de relations sociales.
Je n’ai pas la force nécessaire pour dire aux autres que j’ai le sida. Je m’inquiète de ce que les gens penseraient de moi, de la façon dont ils me regarderaient, et de la façon dont ils me traiteraient. Je ne prends donc pas de médicament, car je ne veux pas que les autres le sachent.
– Personne vivant avec le VIH/sida (85)
En grande partie, il s’agit d’un déni de mon état séropositif. C’est la raison la plus importante, et les effets secondaires, mais les trois premières raisons sont : déni, déni, déni. Lorsque les gens me le demandent, je peux dire que je vais bien, aussi longtemps que je ne prends pas de médicament.
– Personne vivant avec le VIH/sida (85)
En plus de l’initiative et des responsabilités requises de la part des PVVIH, atteindre une observance optimale nécessite l’engagement des fournisseurs de soins des PVVIH pour offrir différences activités de soutien de l’observance. Dans le cadre d’une enquête menée auprès de médecins, de pharmaciens et d’infirmiers qui prodiguent des soins à des patients infectés par le VIH en Ontario, diverses activités de soutien de l’observance étaient appuyées par la majorité des répondants, mais ils ont également signalé qu’ils ne fournissaient pas toujours ces activités de soutien. Les obstacles relevés comprenaient le manque de temps, le besoin de professionnels de soins de santé supplémentaires auxquels ils pourraient renvoyer les patients pour obtenir du soutien de l’observance, et la perception que certaines activités ne font pas partie de leur rôle. (69) L’accès des PVVIH à du soutien social peut également avoir une incidence sur les résultats cliniques parmi les PVVIH qui prennent des médicaments antirétroviraux. Une étude examinant 34 PVVIH qui prenaient des médicaments antirétroviraux systématiquement sur une période de quatre ans a déterminé qu’un soutien interpersonnel, informationnel, et émotionnel accru était associé à de meilleurs avantages cliniques, mesurés en fonction de la suppression virale. (89)
Le processus de réinstallation peut interrompre l’accès au traitement et nuire aux pratiques d’observance pour les PVVIH. Dans une étude menée auprès de 2 421 PVVIH en Colombie-Britannique, les participants qui ont déménagé au moins trois fois pendant l’étude étaient 1,79 fois plus susceptibles de ne pas respecter la posologie recommandée. (90) Les voyages à l’étranger peuvent également nuire aux pratiques d’observance – dans une enquête anonyme menée auprès de 290 PVVIH qui recevaient des soins d’une clinique de soins du VIH de Toronto, 133 ont signalé des voyages à l’étranger; parmi celles-ci, 29 % ont indiqué avoir arrêté de prendre leurs médicaments, ou ne se sont pas bien conformés au traitement pendant le voyage. (91)
3.4.2.2 Observance du traitement parmi des populations distinctes
Certaines populations ont plus de difficulté à accéder au traitement, et à l’observer. Dans une étude menée auprès de 892 PVVIH qui reçoivent un traitement en Colombie-Britannique, les Autochtones vivant avec le VIH/sida ont démontré des niveaux inférieurs d’observance du traitement que les autres PVVIH. (92) De plus, on a observé que les Autochtones vivant avec le VIH/sida qui avaient des antécédents d’utilisation de drogues injectables attendaient plus longtemps avant de commencer le traitement. (93) La marginalisation sociale, les sentiments d’invincibilité et les idées fausses par rapport au traitement peuvent jouer un rôle dans l’observance du traitement parmi les jeunes Autochtones vivant avec le VIH. (94) Les obstacles sociaux et structuraux ont nui à l’accès au traitement contre le VIH et aux services, et à l’utilisation de ceux-ci, par les femmes dans l’industrie du sexe dans le centre-est de Vancouver, une population qui a un taux élevé d’utilisation de drogues injectables. (95)
Il est connu que les PVVIH qui sont également infectées par le VHC et qui utilisent des drogues injectables font face à des obstacles importants en ce qui concerne l’accès au traitement, ce qui nuit à l’observance du traitement. (96) De plus, le traitement des co-infections dans cette population peut être compliqué par les interactions entre les traitements et les drogues illégales. Il a été déterminé qu’une co-infection par le VHC était un facteur prédictif des mauvaises tendances d’observance, indépendamment de l’utilisation de drogues injectables, dans un échantillon de 1 186 PVVIH, y compris 606 personnes ayant également le VHC. (97) Il a été démontré que le traitement à la méthadone peut avoir le potentiel d’améliorer l’observance du traitement et les résultats chez les personnes co-infectées par le VIH et le VHC qui utilisent des drogues injectables. (58;98)
De très nombreuses recherches sur le traitement au Canada examinent le lien entre l’utilisation de drogues injectables, l’observance et la mortalité. Au Canada, les taux d’observance faibles sont disproportionnellement élevés parmi les communautés ayant un nombre élevé de personnes qui utilisent des drogues injectables. (60;61;98;99) Par contre, les PVVIH qui utilisaient des drogues injectables n’ont pas démontré des taux élevés de résistance antirétrovirale par rapport aux PVVIH n’ayant pas d’antécédents d’utilisation de drogues injectables. (93) Les PVVIH qui utilisent des drogues injectables sont plus susceptibles de respecter le traitement recommandé lorsqu’on leur prescrit un régime thérapeutique quotidien à une seule pilule. (100)
Des études qui ont comparé la mortalité des PVVIH qui s’injectent des drogues, et celles qui ne le font pas, sont arrivées à différentes conclusions. Dans une étude qui modélise l’espérance de vie de différents groupes de PVVIH, on a trouvé que les PVVIH qui utilisent des drogues injectables avaient des disparités importantes en ce qui concerne l’espérance de vie par rapport aux PVVIH qui n’utilisent pas de drogues injectables. (101) Néanmoins, dans une étude qui a fait le suivi de 3 116 PVVIH qui commençaient un traitement antirétroviral hautement actif, dont 915 (29 %) étaient des utilisateurs de drogues injectables, les taux de survie sur cinq ans étaient presque identiques, après avoir tenu compte des décès par surdose. (102)
Dans une étude de 160 PVVIH qui participaient à une plus grande étude sur les utilisateurs de drogues injectables à Vancouver, 44 % ont arrêté le traitement pendant la période d’étude. Les raisons les plus courantes données pour l’arrêt du traitement étaient l’incarcération (44 %) et les effets secondaires des médicaments (41 %). (103) Dans le cadre d’une étude qualitative de douze utilisateurs de drogues injectables séropositifs qui avaient été incarcérés, les participants ont indiqué avoir eu des interruptions de traitement et avoir reçu des conseils sous-optimaux relatifs à leur traitement pendant qu’ils étaient en prison. (104)
3.5 Médecines douces et parallèles
L’expression « thérapies de médecines douces et parallèles » est un terme général qui fait référence à toute thérapie qui ne fait pas partie du modèle standard occidental. (29) La majorité des PVVIH qui ont recours aux thérapies de médecines douces et parallèles le font pour tirer profit des avantages de ces médecines, et de ceux de la médecine traditionnelle. Les médecines douces sont utilisées en combinaison avec des médicaments antirétroviraux, pour alléger les symptômes du VIH et du sida, pour soulager les effets secondaires, ou pour améliorer de façon générale sa qualité de vie. À l’heure actuelle, la plupart des coûts des médecines douces et parallèles ne sont pas couverts par les plans de soins de santé publique au Canada, bien que certaines PVVIH aient recours à certaines médecines douces et parallèles par l’entremise d’une assurance maladie privée. (36)
Des exemples de médecines douces et parallèles comprennent les affirmations et la visualisation, l’acuponcture, l’aromathérapie, la médecine ayurvédique, la phytothérapie, l’homéopathie, les massages et le toucher thérapeutique, la méditation, les traditions de guérison autochtones nord-américaines, la naturopathie, la médecine chinoise traditionnelle et le yoga. Les PVVIH peuvent utiliser les médecines douces et parallèles pour les raisons suivantes : accroître leur niveau d’énergie, renforcer leur santé spirituelle, soulager leur douleur chronique, soulager les nausées, aider à se rétablir de la toxicité médicamenteuse, calmer le stress et améliorer leur capacité d’adaptation. (36) Pour d’autres, l’utilisation de médecines douces et parallèles fait partie d’un mode de vie. Les Autochtones vivant avec le VIH/sida décrivent souvent la combinaison des pratiques de guérison autochtones et des thérapies occidentales dans leur approche holistique à la gestion de la santé. (105)
Je crois que connaître une approche occidentale, ainsi qu’une approche autochtone et différents types d’enseignements culturels serait préférable, comme nous ne vivons pas à l’extérieur de monde occidental. En fait, nous vivons dans ce monde. Et certaines personnes y répondraient seulement, car elles ont été blessées par de nombreuses personnes autochtones au fil du temps. Nous devons donc connaître les deux approches.
– Autochtone vivant avec le VIH/sida (105)
Le cannabis est une substance contrôlée au Canada; toutefois, l’accès légal aux fins d’utilisation médicinale peut être accordé aux personnes ayant des maladies graves, y compris le VIH et le sida, par l’entremise du Règlement sur l’accès à la marihuana à des fins médicales. En 2007, moins de 1 400 Canadiens avaient obtenu une approbation dans le cadre de ce Règlement. Dans une étude menée sur 197 PVVIH, près d’un tiers d’entre elles ont indiqué utiliser le cannabis pour s’autotraiter. Un total de 80 % de ces participants ont indiqué dépendre de voies illégales pour obtenir du cannabis. Des facteurs comme le manque d’information, et des préoccupations au sujet de la qualité du produit, ont été mentionnés comme des obstacles à l’accès légal au cannabis. De plus, de nombreux participants étaient d’avis que le processus d’application en vertu du Règlement sur l’accès à la marihuana à des fins médicales était stressant, et l’ont décrit comme étant long, pénible, compliqué et déroutant. (106)
Il y a de plus en plus de preuves qui indiquent que les réactions indésirables et la pharmacorésistance surviennent en raison d’interactions entre les produits de santé naturels et les médicaments antirétroviraux. (36;107-110) Les produits de santé naturels peuvent inclure les suppléments, les remèdes à base de plantes et les vitamines. (36) Une récente étude des rapports sur les cas canadiens d’effets indésirables, ainsi que des études cliniques réalisées avec des humains pour les patients qui prennent des médicaments antirétroviraux et des produits de santé naturels, a établi que le risque de résistance et de modifications thérapeutiques peut exister pendant l’utilisation simultanée de produits de santé naturels et de médicaments antirétroviraux. (110) Une autre étude systématique effectuée en 2005 a trouvé que des changements importants aux concentrations des médicaments surviennent lorsque des produits de santé naturels sont combinés à des médicaments antirétroviraux. Cette étude a relevé des interactions importantes entre les médicaments antirétroviraux et l’ail, et entre les médicaments antirétroviraux et le millepertuis commun, même si des limites méthodologiques font en sorte qu’il n’est pas possible de généraliser ces résultats pour les patients. (109) En raison de la proportion importante connue des PVVIH qui ont recours à des produits de santé naturels au Canada, il est nécessaire d’effectuer davantage de recherches sur les interactions entre ces produits et les médicaments antirétroviraux.
En résumé, il existe très peu de recherches qui indiquent l’efficacité des médecines douces et parallèles. Le peu de preuves pour de nombreuses interventions par médecines douces et parallèles signifie que ces options ne sont donc pas considérées comme des traitements fondés sur des preuves. (36) En raison de l’estimation selon laquelle 90 % des PVVIH utilisent un type de médecine douce ou parallèle au Canada, il y a un besoin important de recherches et d’évaluations supplémentaires sur l’efficacité des différents types de médecines douces et parallèles utilisées par les PVVIH. (36)
3.6 VIH au sein de la famille
Avoir un ou plusieurs membres d’une famille atteints du VIH a des répercussions sur l’ensemble de la famille, y compris sur les conjoints, les enfants et les familles élargies. La prestation de soins est extrêmement importante pour la santé et le bien-être des PVVIH. La famille joue un rôle de premier plan dans la prestation de ces soins, comme la plupart des soins non médicaux sont donnés dans le milieu familial.
Aux fins du présent rapport, le terme « famille » s’entend de toute association de deux personnes ou plus liées entre elles par des liens de consentement mutuel, de la naissance, par l’adoption ou le placement et qui, ensemble, assument la responsabilité de diverses combinaisons de certains des éléments suivants : entretien matériel et soins des membres du groupe; l’ajout de nouveaux membres par le biais de la procréation ou de l’adoption; la socialisation des enfants; le contrôle social des enfants; le contrôle social des membres; la production, la consommation et la distribution de biens et de services; et la satisfaction des besoins affectifs. (111)
3.6.1 Santé génésique et planification familiale
Pour les PVVIH qui veulent avoir des enfants, la décision est rendue plus complexe par le risque de transmettre le VIH à son partenaire sexuel et aux enfants pendant la grossesse, ainsi que par le besoin de ressources familiales et de soins médicaux exhaustifs pour le VIH. Élever une famille lorsqu’on est séropositif peut nécessiter une gestion attentive de la santé et la prise en considération des réalités de la stigmatisation et de la discrimination contre les membres de la famille. Cela comprend également du soutien social et des pratiques d’adaptation saines pour surmonter les obstacles d’être parent lorsqu’on a une maladie chronique.
Comme il a été mentionné au chapitre 2, la transmission verticale de la mère à l’enfant pendant la grossesse a considérablement diminué au Canada depuis l’introduction du dépistage généralisé chez les femmes enceintes et la prise de médicaments antirétroviraux. Une augmentation du désir de devenir enceinte parmi les femmes vivant avec le VIH au Canada a récemment été documentée. (112-114) On croit que cette augmentation est le résultat de technologies améliorées pour le traitement et la prévention de la transmission verticale. (114) Le désir ou le sentiment d’obligation de nombreuses femmes vivant avec le VIH d’avoir des enfants a également été lié au genre et aux croyances culturelles par rapport à la maternité et à la féminité. (113) Une discussion sur les recherches récentes concernant le genre comme un déterminant de la santé se trouve au chapitre 4 du présent rapport.
Le traitement est un facteur pour déterminer la charge virale et le risque de transmission dans les couples sérodiscordants (où un partenaire est séropositif, et l’autre est séronégatif) qui tentent de concevoir. (115) Dans le cadre de la planification de grossesse, il faut tenir compte sérieusement des problèmes de traitement pour les femmes enceintes vivant avec le VIH/sida. Des réactions indésirables aux médicaments peuvent survenir chez les femmes enceintes qui prennent des médicaments antirétroviraux. Une étude effectuée entre 1997 et 2006 a fait le suivi de 103 femmes séropositives qui ont reçu un traitement antirétroviral hautement actif pendant la grossesse : il y a eu 98 réactions indésirables aux médicaments dans 49 du total de 133 grossesses (certaines femmes ont signalé plus d’une réaction). La plupart des rapports de réactions indésirables portaient sur des réactions faibles à modérées. Les réactions indésirables aux médicaments les plus courantes étaient de nature gastro-intestinale, suivies de symptômes au niveau du système nerveux central, d’anémie, de niveaux d’enzymes élevés dans le foie ou le pancréas, et d’éruptions cutanées. (116)
Les chercheurs tentent de déterminer si les médicaments antirétroviraux pris par les femmes enceintes ont des effets négatifs sur leurs nouveau-nés. Des résultats d’une cohorte de 206 mères séropositives qui avaient été traitées par des médicaments antirétroviraux de 1997 à 2005 n’ont pas indiqué un risque accru important de naissance prématurée ou d’insuffisance de poids à la naissance chez leurs nouveau-nés. Les nouveau-nés dans cet échantillon ont atteint des percentiles de croissance normaux dans les deux premières années de vie. (117)
3.6.2 Parents et VIH
Le lien entre la maternité et l’infection au VIH a récemment été relevé comme un sujet de préoccupation dans les recherches sur la santé. Les études qui examinent les expériences des femmes qui vivent avec le VIH mentionnent souvent les défis des priorités en concurrence associés au fait d’être une mère. (118) Elles se démènent pour équilibrer leurs propres besoins de santé et le besoin de garantir un hébergement familial sécuritaire et stable, de trouver un emploi, de répondre aux besoins de leurs enfants et pour certaines, d’éviter la violence et l’abus. Une recherche qualitative laisse entendre que les femmes vivant avec le VIH ont tendance à sacrifier leurs propres besoins en matière de santé en accordant la priorité aux besoins de leur famille. (12;118-121)
Je suis la seule personne qui va m’occuper de ces enfants. Essentiellement, je me suis assise, je me suis parlé, et je me suis dit que je devais y arriver.
– Femme vivant avec le VIH/sida (121)
Je crois que je n’ai pas le temps de m’occuper de moi-même en tant que femme, car je suis trop occupée à prendre soin d’autres personnes. Et je le fais… c’est finalement quand j’en peux presque plus que je me rends compte que je dois faire quelque chose pour moi-même. Et vous savez, j’ai un [jeune enfant] qui demande beaucoup d’attention, car il a des problèmes.
– Femme vivant avec le VIH/sida (12)
La crainte de perdre ses enfants aux services sociaux en raison de la stigmatisation liée au VIH a été décrite comme un problème important par les parents vivant avec le VIH/sida. (121;122)
J’ai entendu des histoires d’horreur d’autres parents, concernant des travailleurs sociaux qui ont été appelés pour absolument aucune raison. Ils supposent qu’il y a un problème social dans votre famille [s’il y a des cas de séropositivité]. C’est comme si vous étiez marqué, d’une certaine façon.
– Parent vivant avec le VIH/sida (121)
Le revenu familial et la stabilité en logement peuvent avoir une incidence sur le développement sain d’enfants vivant avec le VIH. Une étude qualitative analysant l’expérience de 50 parents vivant avec le VIH en Ontario laisse entendre que l’instabilité au niveau du logement peut mener à un milieu de vie instable pour les enfants, et à de l’incertitude au sujet de l’avenir. Le fait d’être mère monoparentale et les difficultés connexes liées au revenu et à l’instabilité en logement, ainsi que l’infection au VIH, ont été établis comme des facteurs ayant une incidence sur la capacité parentale des PVVIH. Les parents vivant avec le VIH ont décrit la perte de la garde de leur enfant, ou la crainte de perdre la garde en raison de l’infection au VIH et de l’instabilité en hébergement. (121)
J’étais très déprimée, et j’étais contrariée. Les services des enfants et de la famille m’ont dit que j’étais malade, et que si je n’avais pas de famille, comment allais-je pouvoir prendre soin de ma fille? Comment allais-je m’occuper de mon fils? Cela m’a beaucoup dérangée, car lorsque j’ai reçu le diagnostic, ils s’en fichaient, et ensuite, quand je suis tombée malade, on m’a enlevé ma fille, et ensuite mon fils, et cela m’a beaucoup blessée.
– Parent vivant avec le VIH/sida (121)
3.6.3 Enfants et jeunes vivant avec le VIH/sida
Il y a un petit groupe d’enfants et de jeunes au Canada qui ont été infectés par le VIH pendant la période périnatale, alors que d’autres sont devenus séropositifs à l’adolescence. Cette section porte sur les enfants qui vivent avec le VIH depuis leur naissance.
Les parents et les professionnels de la santé sont responsables de divulguer aux enfants qu’ils sont séropositifs. Cette divulgation est un processus continu qui commence lorsque l’enfant est très jeune, et qui continue progressivement. Par exemple, on peut dire à un jeune enfant : « Ce médicament aidera à garder ton sang fort ». (123) Les enfants plus vieux et les adolescents peuvent comprendre des renseignements médicaux plus complexes. Il est important qu’ils soient bien informés au sujet des relations, de la santé sexuelle et de la prévention avant qu’ils deviennent actifs sexuellement. Divulguer une infection au VIH à un enfant séropositif peut créer un stress émotionnel grave pour les parents et les enfants, y compris le stress lié à la crainte du rejet par la communauté, et à la crainte que l’enfant blâme sa mère lorsque son infection a été transmise de façon verticale. (123)
Les décisions concernant la divulgation du VIH à l’école et aux amis ont été établies comme des sources importantes de stress parmi les enfants et les jeunes vivant avec le VIH. (11;124) Deux études récentes sur les enfants vivant avec le VIH au Canada laissent entendre que les enfants peuvent être victimes de stigmatisation et de discrimination à l’école et dans le milieu communautaire. (121;124)
Les jeunes vivant avec le VIH soulèvent différentes préoccupations, y compris l’isolation de sa propre communauté et de la communauté du VIH, le rejet social après la divulgation, la solitude, le désespoir, la fatigue liée aux traitements, et leurs craintes concernant leur santé à long terme. (11;125) Pour d’autres, par contre, la séropositivité n’est qu’une partie relativement petite de leur identité. (11)
Je crois qu’on ressent la même chose parfois, un sentiment de solitude; des fois, on a l’impression que personne ne nous connaît. Vous avez quelque chose, et vous le savez, mais les autres n’y pensent pas. Mais vous le savez, et vous agissez différemment parmi les gens, vous faites attention à ce que vous dites.
– Jeune vivant avec le VIH/sida(11)
Je fais mes choses, constamment. Je ne m’arrête jamais pour penser au fait que je suis atteint du VIH.
– Jeune vivant avec le VIH/sida(11)
La stigmatisation et la discrimination, les anxiétés au sujet de leur propre santé et de celle de leurs parents, et pour certains, l’expérience d’avoir perdu un parent au sida, peuvent s’accumuler pour créer des troubles de santé mentale, comme du stress et de la dépression parmi les enfants et les jeunes vivant avec le VIH. (124)
Les enjeux liés à la santé sexuelle et aux relations romantiques ont été décrits comme étant une source particulière de préoccupation et de stress parmi les jeunes vivant avec le VIH. (26;124;126) Les jeunes vivant avec le VIH doivent faire face aux difficultés de l’adolescence et de leur sexualité naissante, ce qui est rendu plus compliqué par les problèmes de divulgation de leur état séropositif. Dans deux études de Montréal examinant les problèmes de sexualité parmi les jeunes vivant avec le VIH depuis leur naissance, le thème de crainte du rejet découlant de la divulgation était le plus abordé. Les jeunes étaient bien informés concernant la prévention du VIH, et ils se sentaient responsables de protéger leurs partenaires actuels et futurs, mais plusieurs d’entre eux ont indiqué ne pas toujours utiliser un condom, et ne pas toujours divulguer leur état séropositif.
Je ne comprends pas pourquoi je le lui dirais, si je le protège.
– Jeune vivant avec le VIH/sida(26)
Lorsque je lui ai dit, oui, ça a été un choc, mais en même temps, il a vu autre chose que le VIH. Pour moi, c’était l’expérience la plus importante de ma vie… peu importe ce qui arrive, je sais qu’il sera toujours là.
– Jeune vivant avec le VIH/sida(26)
Des recherches émergentes étudient les difficultés auxquelles sont confrontés les jeunes vivant avec le VIH pendant la transition des soins pédiatriques aux soins adultes pour le VIH. Dans une étude de 54 jeunes vivant avec le VIH au Québec qui faisaient la transition aux soins adultes, un quart étaient immunosupprimés avec une numération de cellules CD4 de moins de 200 et un tiers de ceux qui ont été testés étaient pharmacorésistants. (127) L’observance du traitement représente une difficulté chez les jeunes qui font la transition aux soins adultes. Les jeunes qui avaient l’impression que leurs médicaments étaient essentiels pour leur bien-être ont signalé une observance plus continue du traitement, par rapport aux jeunes qui percevaient leurs médicaments comme un facteur de différence par rapport à leurs pairs. (26) Ces études soulignent l’importance d’aborder la transition des soins pédiatriques aux soins adultes, et montrent que le soutien positif des pairs et des services flexibles peuvent aider à cette transition. (125;128)
3.6.4 La violence dans les relations intimes
La violence domestique a été étudiée en lien avec la vulnérabilité à l’infection au VIH, et cet enjeu a été abordé dans d’autres rapports dans la présente série. Des études sur les Autochtones, ainsi que sur les populations africaines et caribéennes examinent les effets de la violence domestique et sexuelle sur la prévention du VIH, et sur l’infection au VIH. (12;118;129-131)
Quelques études seulement ont porté sur la violence et sur ses effets sur les PVVIH. Dans une étude examinant la violence chez les partenaires mâles menée sur 186 hommes ayant des partenaires du même sexe à Vancouver, (132) l’état séropositif a été établi comme un facteur dans la violence. Les hommes vivant avec le VIH ont signalé une plus grande sensibilité à l’abus psychologique que les hommes séronégatifs. L’état séropositif n’était pas associé à un risque significativement plus élevé de violence corporelle, mais les hommes séropositifs ont indiqué un abus plus important que les hommes séronégatifs.
3.7 Mode de vie sain
Vivre avec le VIH nécessite une attention particulière à la gestion de sa santé, y compris manger des aliments nutritifs et faire de l’activité physique régulièrement. D’autres choix liés au mode de vie, comme la consommation du tabac, de drogues et d’alcool, ont une incidence sur la santé des PVVIH et sur la probabilité du succès thérapeutique. Ces pratiques de vie ont une incidence sur le succès du traitement, sur l’observance de celui-ci, et sur la qualité de vie. (36)
3.7.1 Régime alimentaire sain
Un régime alimentaire sain est important pour tout le monde, mais, en raison de la nature du VIH et de son traitement, les PVVIH ont des besoins alimentaires particuliers. Bien manger lorsqu’on est séropositif comprend l’inclusion alimentaire délibérée de glucides complexes, de matières grasses et de protéines, des aliments frais précisément non transformés, et des aliments faibles en gras saturés. Les protéines sont essentielles au régime des PVVIH. Les protéines sont nécessaires pour produire des hormones, des enzymes, des structures cellulaires, et des parties du système immunitaire, ainsi que pour conserver une masse musculaire maigre. (29)
Les PVVIH peuvent avoir des difficultés en matière de gestion du poids, en raison de l’infection au VIH ou des effets secondaires du traitement. (29) Une étude sur l’apport alimentaire et sur l’activité physique menée sur un échantillon de 65 mâles vivant avec le VIH/sida ayant des anomalies métaboliques a trouvé qu’un grand nombre d’entre eux avaient un surpoids ou étaient obèses, et ils ont signalé des régimes alimentaires élevés en matières grasses, faibles en fibres, et ayant des niveaux de microélément insuffisants. (133)
Certaines PVVIH peuvent ne pas être en mesure d’accéder aux éléments nécessaires pour un régime alimentaire sain. On considère qu’une personne a une insécurité alimentaire lorsque l’accès à des aliments sécuritaires et suffisamment nutritifs est limité ou instable. (72) L’insécurité alimentaire est un problème pour certaines PVVIH, notamment celles qui font partie de la population de la rue et qui sont vulnérables à un hébergement inadéquat. (73;134) Les dépendances chez les PVVIH peuvent avoir des effets défavorables sur la capacité et la volonté d’accéder à des aliments sains. (134) L’insécurité alimentaire survient souvent parmi les PVVIH qui sont plus jeunes, et est associée à une plus grande probabilité de symptômes dépressifs, de consommation du tabac et d’utilisation de drogues. (73)
Hier, c’était difficile, car c’était un jour férié, une longue fin de semaine. Quatre endroits qui distribuent de la nourriture étaient fermés, car c’était un jour férié. C’était difficile d’obtenir de la nourriture convenable, car la fermeture de certains endroits signifiait que les autres queues pour de la nourriture étaient deux fois plus longues, et il manquait de nourriture.
– Homme vivant avec le VIH/sida (134)
Les gens sont toxicomanes ici. Ils ne veulent pas dépenser leur argent en nourriture. Ils dépensent leur argent sur un snif de dix dollars [de crack] et vont se chercher un morceau de pizza par après.
– Personne transgenre vivant avec le VIH/sida (134)
Ne pas maintenir une alimentation saine a des répercussions négatives sur les résultats du traitement. (29) Une étude évaluant les résultats du traitement et le poids corporel de 1 119 PVVIH en Colombie-Britannique sur une période de neuf ans a déterminé que l’insécurité alimentaire était un facteur prédictif important de la mortalité, particulièrement chez les PVVIH qui ont un poids insuffisant. (72)
3.7.2 Activité physique
La forme physique est une composante essentielle pour bien vivre avec le VIH. L’activité physique est associée à une diminution des symptômes de dépression, à plus d’énergie, à la relaxation, à un meilleur sommeil, à une meilleure santé cardiovasculaire et pulmonaire, et au maintien des muscles maigres. (29) Un examen de 2010 de 14 interventions d’exercice aérobique pour les adultes vivant avec le VIH a conclu qu’il semble être sécuritaire pour les PVVIH de faire de l’exercice aérobique (définit comme une combinaison d’exercice aérobique et d’exercice de résistance progressive au moins trois fois par semaine, pendant au moins 20 minutes, pendant au moins cinq semaines), et que cela peut favoriser des améliorations de la forme physique, de la composition corporelle et du bien-être. L’examen recommande que des études de qualité plus poussées soient effectuées chez les femmes, les personnes âgées vivant avec le VIH, et les personnes qui arrêtent leurs programmes d’activité physique. (135)
Les PVVIH qui suivent un traitement ont souvent des problèmes de gestion du poids en raison des effets secondaires du traitement. La lipodystrophie, un effet secondaire de certains médicaments antirétroviraux qui fait en sorte que les tissus adipeux sont redistribués, est une préoccupation pour de nombreuses PVVIH au Canada. (36) En réponse, la recherche a examiné le potentiel de différents types d’entraînement physique pour atténuer ces conséquences et améliorer la qualité de vie de façon générale. (75;76) L’entraînement aérobique peut aider à réduire la graisse viscérale, ainsi que les tissus adipeux de tout le corps, en plus de normaliser les profils lipidiques des PVVIH. (133) Une augmentation de l’activité physique est associée à moins de douleur et à une meilleure qualité de vie mentale. (41)
3.8 Santé sexuelle
Une sexualité saine correspond à la « présence d’une partie sexuelle satisfaisante, respectueuse et bénéfique de votre vie ». (29) Elle comprend la capacité d’avoir des relations sexuelles agréables et sécuritaires avec un partenaire consentant dans un milieu libre de discrimination, de menace, de coercition ou de violence. Vivre avec le VIH a une influence sur la sexualité de l’individu infecté en raison des troubles de santé associés à l’infection au VIH et au traitement. De plus, la séropositivité peut avoir un effet contraignant sur les relations sexuelles en raison de préoccupations par rapport à la retransmission, et la divulgation de l’état séropositif peut compliquer les relations intimes pour les PVVIH et leurs partenaires sexuels.
Les hommes et les femmes qui vivent avec le VIH peuvent avoir des complications liées aux effets physiologiques de l’infection au VIH sur leur santé sexuelle. Les types de dysfonctionnements sexuels chez les hommes vivant avec le VIH peuvent inclure des problèmes érectiles, de la difficulté à éjaculer, l’éjaculation prématurée, la perte de libido, le manque de plaisir provenant des relations sexuelles, l’anxiété par rapport à la performance sexuelle et de la douleur pendant les relations sexuelles. Certaines femmes vivant avec le VIH ont signalé une baisse de l’intérêt sexuel, de la difficulté à atteindre l’orgasme, et de la douleur ou moins de plaisir pendant les relations sexuelles. (36)
Une étude qui examine le lien entre la sexualité et l’infection au VIH parmi 20 femmes vivant avec le VIH au Canada décrit le VIH comme inhibant la sexualité féminine. (27) Les femmes séropositives ont mentionné des sentiments d’intimité et de spontanéité diminuées dans les relations sexuelles, ainsi que des sentiments de responsabilité par rapport à protéger les autres de l’infection, et la crainte d’infecter les autres. Elles ont également décrit être considérées comme étant des « vecteurs » du virus et ont discuté comment cela contribuait au fait qu’elles évitent les relations sexuelles, ou qu’elles s’abstiennent, et les répercussions de cette stigmatisation sur leur santé. (27)
Il y a peu de recherches à l’heure actuelle portant sur le lien entre la sexualité, le dysfonctionnement sexuel, l’intimité, l’identité sexuelle, et l’expérience de vivre avec le VIH. Il y a des preuves qualitatives qui laissent entendre que le VIH a souvent un effet contraignant sur la sexualité, comme la crainte d’infecter les autres peut avoir des répercussions sur les relations sexuelles. (28;36)
3.9 Vieillir avec le VIH
Les PVVIH au Canada vieillissent – de même que la population générale – et le vieillissement entraîne différents problèmes et risques liés à la santé. De plus, les PVVIH peuvent souffrir de symptômes associés au vieillissement en raison du VIH ou des effets secondaires des médicaments antirétroviraux.
Des progrès thérapeutiques permettent aux PVVIH de vivre plus longtemps. En effet, on s’attend maintenant à ce qu’elles vivent une durée de vie relativement normale; toutefois, elles demeurent susceptibles, et ce, à un âge moins élevé que la population générale, à des conditions chroniques associées au vieillissement, y compris les maladies cardiovasculaires, le diabète, l’arthrite, les démences, et certains cancers. Certaines de ces conditions sont maîtrisables.
La question de savoir si les PVVIH vieillissent plus rapidement, soit en raison du VIH, soit en raison des médicaments antirétroviraux, est le sujet de discussions et de recherches actuelles, (29;36) même si lors de la revue de la litérature pour ce rapport, il n’existait aucune recherche actuelle au Canada sur ce sujet. Les chercheurs étudient le rôle de l’inflammation dans les maladies chroniques, plus particulièrement la façon dont l’inflammation accélère les conditions qui sont perçues comme étant associées au vieillissement, par exemple les maladies cardiovasculaires. Les recherches laissent entendre qu’une initiation plus précoce au traitement contre le VIH, et des interventions axées sur le mode de vie, comme le renoncement au tabagisme et la prévention de l’obésité, peuvent aider à atténuer les effets de l’inflammation en ce qui concerne les maladies cardiovasculaires chez les PVVIH. (136)
Les adultes âgés ont tendance à être diagnostiqués à des étapes plus avancées de l’infection au VIH, ce qui peut être lié à un manque des fournisseurs de soins de santé à considérer les personnes âgées comme une population à risque à une infection au VIH. Les personnes âgées présentent souvent des maladies définissant le sida lorsqu’elles reçoivent leur diagnostic de séropositivité. (137) Les fournisseurs de soins de santé peuvent supposer que des symptômes du VIH/sida, comme la perte de l’ouïe et de la mémoire, font partie du processus de vieillissement normal, et ils peuvent ne pas songer à vérifier s’il y a infection au VIH. De surcroît, la perception que les personnes âgées sont moins susceptibles de se livrer à des activités sexuelles peut mener les fournisseurs de soins de santé à négliger les antécédents sexuels dans l’évaluation des risques. (137)
Certains auteurs laissent entendre que les personnes âgées vivant avec le VIH/sida sont confrontées à une double menace en ce qui concerne la stigmatisation liée au VIH et l’âgisme, où ils ressentent de la discrimination fondée sur l’âge lorsqu’ils accèdent aux organismes de services liés au sida, et de la stigmatisation en raison du VIH lorsqu’ils accèdent à des services pour les personnes non séropositives. D’autres soulignent des avantages précis que les personnes âgées peuvent avoir, en raison de leur expérience et de leurs capacités de résolution de problèmes. La durée de temps depuis laquelle une personne âgée vit avec le VIH a des répercussions importantes sur leurs expériences. (138)
Dans un document portant sur l’expérience de vieillissement parmi un groupe d’hommes gais atteint du VIH à Vancouver, l’expérience de ceux qui ont contracté le VIH tôt dans l’épidémie était comparée à celle de ceux qui ont été infectés plus tard dans la vie. (138) Les deux groupes ont fait face à des difficultés en ce qui concerne la gestion de leur santé et le traitement, et certains ont exprimé des craintes de vieillir sans partenaire et de l’exclusion sociale. Les survivants à long terme ont connu plusieurs pertes et des changements physiques et émotionnels importants pendant leurs trajectoires de vie. La plupart d’entre eux ont vécu des vies beaucoup plus longues qu’ils auraient pu l’imaginer au moment de leur diagnostic. Certains ont font part d’un désenchantement par rapport au style de vie gai actuel, qui, selon eux, a perdu un sentiment axé sur la communauté et l’ancienne urgence qui a mené à la réponse précoce au VIH. En ce qui concerne les hommes âgés nouvellement diagnostiqués, il y avait un sentiment de crainte plus fort pour l’avenir, et un désir prononcé d’obtenir du soutien social et de vivre en communauté avec d’autres hommes gais. (138)
3.10 Soins palliatifs
Des soins palliatifs exhaustifs et informés propres au VIH/sida sont essentiels pour aider les PVVIH à gérer la fin de leur vie de la façon la plus digne et confortable possible. (139) Les soins palliatifs sont un composant essentiel de tous services de soins du VIH/sida. (36)
Les soins de fin de vie appropriés pour les PVVIH nécessitent un contrôle intégré de la douleur et des symptômes, ainsi qu’une gestion supervisée des médicaments antirétroviraux. Les changements des causes de décès parmi les PVVIH découlant du traitement ont modifié la nature des soins palliatifs pour cette population. (140;141) Plus particulièrement, il est nécessaire d’envisager des stratégies de gestion des symptômes et de la douleur pour les maladies autres que celles définissant le sida.
Les difficultés concernant la prestation de soins palliatifs pour les PVVIH qui sont sans-abri et qui font partie des populations de la rue ont reçu de l’attention récemment. Des taux de mortalité élevés parmi les personnes marginalisées vivant avec le VIH/sida ont des répercussions pour les interventions en soins palliatifs. Une étude récente examinant l’efficacité de soins palliatifs dans les refuges parmi une cohorte d’individus sans abri en phase terminale à Ottawa, dont 25 % étaient infectés par le VIH, a relevé un fardeau important de comorbidités, y compris des maladies physiques, des troubles psychiatriques et des dépendances. (142)
3.11 Deuil
Les PVVIH, et celles touchées par le VIH, subissent différents types de deuil tout au long de leurs vies. De nombreux types de perte et de peine associés au VIH sont discutés dans le présent rapport, y compris la perte d’emploi, la perte d’êtres aimés par le rejet et l’abandon, et la perte de son ancienne vie. Cette section passera en revue les documents sur le deuil lié à la perte d’êtres aimés qui sont décédés du sida, et sur les répercussions de cette expérience sur les PVVIH survivants.
Un processus de deuil et d’acceptation accompagne la perte d’un être aimé. Pour les PVVIH qui ont un partenaire qui est décédé du sida, cette expérience peut être compliquée par des sentiments de colère, de frustration, de culpabilité, et de crainte de la mort. (143-145) De plus, les PVVIH peuvent faire face à la mort et à la perte fréquemment, en raison des liens qu’elles ont entre elles par l’entremise des réseaux sociaux liés au VIH, ainsi que des autres réseaux sociaux, comme la communauté gaie locale. Dans une étude menée en Ontario sur le deuil lié au sida, 67 participants (dont 86 % étaient des PVVIH) ont signalé avoir été touchés par 157 décès liés au sida, et 76 décès non liés au sida. Ils ont également mentionné plusieurs autres pertes importantes, comme des ruptures avec des partenaires, la perte d’amis et de famille, et la perte de leur carrière, de leur santé, de leur indépendance ou de leur image corporelle positive. Les effets physiques et mentaux de ces deuils et de ces pertes comprenaient l’insomnie, la fatigue, la dépression, l’anxiété, la colère, la frustration, et le désespoir. (144)
Le sida m’a causé beaucoup de conflits, car à un âge relativement jeune (25), j’ai commencé à connaître la perte de mes soutiens sociaux – même mes parents n’étaient pas encore arrivés à cette étape de la vie. Je n’avais pas l’impression que je pouvais en parler à ma famille; je ressentais de la stigmatisation, comme il s’agissait du sida.
– Personne vivant avec le VIH/sida (145)
Mon partenaire Keith et moi étions tous les deux séropositifs, et je m’attendais de mourir en premier. Toutefois, Keith est décédé en 1991 – j’ai perdu l’amour de ma vie. Par après, ce fut un décès après l’autre. Comme c’était tellement douloureux, des parties de moi-même se sont éteintes.
– Homme gai vivant avec le VIH/sida (145)
La perte d’êtres aimés peut mener certaines PVVIH à adopter des pratiques d’adaptation négatives, et à avoir des comportements à risque qui pourraient mettre en danger leur santé. (144) D’un autre côté, ceux qui ont perdu des êtres aimés à cause du sida sont parfois capables de trouver un sens à leur deuil. Les PVVIH ont également signalé des changements à leurs systèmes spirituels et de foi découlant du deuil. (144) Dans une étude qualitative portant sur le VIH et le deuil, 15 fournisseurs de soins qui s’étaient occupés de quelqu’un qui est mort du sida ont été interrogés. Les participants (dont neuf vivaient eux-mêmes avec le VIH) ont décrit des changements positifs et négatifs, y compris des sentiments de perte, de détresse, et de crainte de la mort, ainsi que des sentiments de soutien, de croissance et de spiritualité. (146)
Chapitre 4 – Données probantes sur les déterminants sociaux de la santé affectant les personnes vivant avec le VIH/sida
La santé et la qualité de vie des personnes vivant avec le VIH/sida (PVVIH) sont influencées par de nombreux déterminants de la santé. D’autres rapports de cette série ont examiné la façon dont les déterminants de la santé influencent la vulnérabilité à l’infection au VIH, alors que les données de recherche examinées dans le présent chapitre présentent la façon dont les déterminants de la santé continuent d’influencer la santé et la qualité de vie des PVVIH au Canada, après leur infection. L’influence de ces facteurs sur la santé physique et mentale et la mortalité des PVVIH sera étudiée.
La relation entre les déterminants de la santé et le VIH/sida est complexe et multidrectionnelle. Alors que les déterminants de la santé peuvent contribuer à la vulnérabilité à l’infection au VIH, vivre avec le VIH peut avoir un effet sur les déterminants de la santé, notamment en matière de revenu, d’environnements sociaux et les habitudes de vie.
Bien qu’il y ait des facteurs communs ayant une influence sur les déterminants de la santé des PVVIH au Canada, d’une manière générale, cette population est très diverse. Il peut y avoir peu de points communs entre un homme gai vivant en ville, un réfugié d’Afrique de l’Ouest et une personne sans-abri qui utilise des drogues injectables. Ces expériences diverses continuent d’influencer la vie des personnes après leur infection. Les expériences des PVVIH dans des zones rurales et isolées sont différentes de celles vivant dans des zones urbaines. L’âge, le genre et la culture influencent également la résilience, la santé et la qualité de vie des PVVIH.
Bien que les populations les plus affectées par le VIH au Canada puissent avoir différentes expériences de vie, elles peuvent, cependant, partager l’expérience d’être marginalisées et victimes de différents types de stigmatisation et de discrimination, notamment l’homophobie, le racisme et le sexisme.
Ce chapitre examinera les résultats de recherche disponibles sur les PVVIH de tous les milieux sociaux. Il fournit une synthèse des données actuelles sur les déterminants sociaux de la santé et du VIH/sida relatifs aux PVVIH au Canada. Le présent chapitre traitera spécifiquement du développement de la petite enfance, du revenu, du statut socioéconomique et de l’éducation, de l’emploi et des conditions de travail, des environnements sociaux, des réseaux de soutien social, des environnements physiques, de la culture, du genre, de l’accès aux services de santé et des habitudes de vie et des compétences d’adaptation personnelles. Les thèmes de la stigmatisation et de la discrimination contre les PVVIH et des difficultés de divulgation de la séropositivité seront traités dans le chapitre.
Il convient de noter que la littérature internationale a établi qu’il existe des différences biologiques parmi les PVVIH qui influencent la durée entre l’infection au VIH et le début des maladies définissant le sida. Certaines personnes contractent le sida en quelques années, alors que d’autres peuvent être infectées par le VIH pendant plus de 10 ans, mais restent en bonne santé sans commencer le traitement antirétroviral. Sachant que ce rapport est axé sur les déterminants sociaux de la santé, il ne portera pas sur la recherche dans ce domaine.
4.1 Développement de la petite enfance
Un développement de la petite enfance en bonne santé influence fortement une vie adulte en bonne santé. L’obésité, les maladies mentales, la vulnérabilité à la violence, les dépendances et les comportements criminels peuvent trouver leurs origines dans les premières années de la petite enfance. À l’inverse, une implication positive des parents et des environnements familiaux stimulants peuvent avoir un impact positif sur la santé et le développement de l’enfant jusqu’à l’âge adulte. Les facteurs ayant une influence sur le développement de la petite enfance en bonne santé incluent : revenu familial approprié, foyer stable, rôle efficace des parents et fonctionnement efficace de la famille, soutien de l’employeur pour les parents et environnements communautaires positifs avec programmes sociaux accessibles et ressources pour les parents. (1)
Les expériences d’abus et de négligence au cours de la petite enfance peuvent influencer l’adoption de comportements à risque associés au VIH dans l’adolescence et à l’âge adulte, ce qui contribue ainsi à la vulnérabilité à l’infection au VIH. (2-4) Au cours d’une étude menée sur des jeunes Autochtones dans deux villes de la Colombie-Britannique, des expériences de relations sexuelles non consensuelles au cours de l’enfance étaient associées à un risque supérieur d’infection au VIH. (4) Le développement de la petite enfance peut également influencer l’état de santé et la qualité de vie des adultes vivant avec le VIH/sida; cependant, aucune recherche n’a démontré qu’il existait des liens entre ces facteurs spécifiques. En outre, très peu de recherches sur le VIH/sida au Canada traitent des difficultés du développement de la petite enfance chez les enfants (de 0 à 6 ans) vivant avec le VIH.
4.2 Revenu, statut socioéconomique et éducation
Le statut socioéconomique est la relation positive d’une personne ou d’un groupe avec les autres au sein d’une structure sociale hiérarchique, en fonction de l’éducation, du revenu, de la profession, du patrimoine personnel et du lieu de résidence. Un statut social et économique plus élevé est associé à une meilleure santé; il a une forte influence sur les conditions de vie comme un « logement sécuritaire » et la capacité à acheter suffisamment de nourriture. Il est également associé à un meilleur contrôle des conditions de vie et à une meilleure adaptabilité à gérer la pression. (1) Cette section traite du revenu, du statut socioéconomique et de l’éducation, cas ces facteurs sont généralement associés les uns aux autres, et la plupart des définitions des statuts socioéconomiques impliquent le revenu et l’éducation.
La relation entre le VIH et le revenu est bidirectionnelle. Alors que la pauvreté elle-même n’est pas un facteur de risque du VIH au Canada, nombre de groupes à risque de contracter le VIH au Canada – les Autochtones, les personnes qui utilisent des drogues injectables et les personnes originaires de pays où le VIH est endémique – vivent dans la pauvreté. (2;5;6) Pour les personnes ayant un revenu relativement plus élevé avant l’infection, les difficultés de vivre avec le VIH peuvent obliger ces personnes à quitter leur emploi ou à limiter leur présence au travail, ce qui réduit leur revenu.
Le revenu est un facteur prédictif de qualité de vie liée à la santé, à la fois en termes de santé mentale et en termes de détresse, des PVVIH Note de bas de page 13. (7) L’insécurité alimentaire, un marqueur important de faible revenu, est associée aux interruptions de traitement et à la mortalité liée au VIH. (8) Une qualité de santé plus faibleest associée au chômage. (9)
Dans une série de groupes de discussion avec 105 PVVIH à travers le Canada, les PVVIH d’un statut socioéconomique plus élevé expérimentaient moins de discrimination puisqu’elles avaient davantage de ressources, la capacité à payer les services médicaux pas couverts par les régimes d’assurance-maladie provinciaux et la capacité d’éviter de faire appel aux services sociaux. Les PVVIH sans-abri semblaient expérimenter davantage de discrimination, car le fait d’être sans-abri est en soi une source de stigmatisation. (10)
Aucune donnée probante n’a été notée en matière d’alphabétisation, et des renseignements limités ont été notés au sujet de l’éducation, à titre de facteurs indépendants influençant la qualité de vie liée à la santé. Une étude menée auprès de 308 PVVIH dans le sud de l’Alberta a démontré que les personnes ayant les plus hauts niveaux d’éducation étaient mieux classées dans plusieurs facteurs de qualité de vie, notamment en matière d’énergie, de santé mentale, de détresse morale et de fonctions cognitives. L’étude a également démontré que le revenu mensuel et l’emploi étaient des facteurs prédictifs d’une qualité de vie positive. (7) Les recherches menées sur les personnes autochtones, les utilisateurs de drogues injectables et les travailleurs du sexe ont démontré que de plus faibles niveaux d’éducation sont communs parmi ces populations, ce qui contribue à leur vulnérabilité. (2;5)
4.2.1 Statut socioéconomique et accès au traitement
Un faible revenu et un statut socioéconomique bas sont associés à un accès difficile au traitement. En Colombie-Britannique, il existe un traitement universel gratuit; pourtant, dans une étude menée sur 1 239 décès liés au VIH dans cette province entre 1995 et 2001, il a été constaté que 32,8 % des personnes décédées n’avaient pas reçu de traitement contre le VIH. Les personnes autochtones, les personnes avec un faible revenu et les femmes étaient plus probablement les catégories n’ayant pas d’accès au traitement avant de décéder, et si ces catégories avaient eu accès au traitement, elles l’auraient probablement abandonné. (11) Une étude ultérieure sur les décès liés au VIH en Colombie-Britannique entre 1997 et 2005 a démontré que 40 % des PVVIH étaient décédées sans avoir eu accès au traitement. La même étude portait également sur les patients jamais traités qui avaient accès à un traitement antirétroviral hautement actif, et a démontré que le chômage était un facteur prédictif considérable d’accès retardé au traitement (taux de cellules CD4 inférieur à 50). En outre, parmi ceux qui avaient eu accès au traitement antirétroviral hautement actif, vivre dans un voisinage ayant des niveaux inférieurs d’éducation postsecondaire et des pourcentages plus élevés de pauvreté était associé à une mortalité liée au VIH. (12) Dans une autre étude menée en Colombie-Britannique sur 764 PVVIH, l’utilisation d’un traitement antirétroviral était associée à l’obtention d’un diplôme d’études secondaires et à un revenu de ménage supérieur à 10 000 $ par an. (13)
4.2.2 L’impact du VIH/sida sur le revenu
Vivre avec le VIH/sida a généralement un effet considérable sur le revenu, quel que soit le niveau avant la contraction du VIH. Le coût des traitements contre le VIH peut être un fardeau important, bien que pour la plupart des PVVIH, les traitements antirétroviraux sont couverts entièrement ou partiellement par un programme d’assurance-maladie provincial ou par une police d’assurance privée. Les médicaments et traitements complémentaires ne sont pas toujours remboursés, ni les coûts des médicaments sous prescription générale et sans ordonnance. Les autres coûts tels que les honoraires professionnels de pharmaciens, les compléments alimentaires, les aliments spéciaux, le transport, la garde d’enfants et le stationnement pour les rendez-vous médicaux et les autres services ne sont généralement pas remboursés.
Vivre avec le VIH est non seulement coûteux, mais le revenu de nombreuses PVVIH est réduit, car les problèmes de santé associés les obligent à quitter leur emploi ou à réduire leurs heures de travail. Dans une étude menée sur 308 PVVIH en Alberta, dont l’échantillon était principalement composé d’hommes gais relativement bien éduqués (seuls 16 % de l’échantillon n’avaient pas terminé leurs études secondaires et 59 % avaient quelques années d’études postsecondaires ou un diplôme collégial), seuls 58 % avaient un emploi et 27 % vivaient en deçà du seuil de pauvreté. (7)
Au Canada, les PVVIH ont accès à de nombreuses sources de revenu, des emplois rémunérés aux services d’assistance sociale ou aux prestations d’invalidité. Les PVVIH et bénéficiant d’un soutien du revenu peuvent compter sur les programmes de sécurité du revenu comme les prestations de maladie de l’assurance-emploi, les prestations d’invalidité du Régime de pensions du Canada ou du Régime de rentes du Québec, l’assurance-invalidité privée à long terme et les programmes provinciaux et territoriaux d’assistance sociale. Les prises en charge varient d’une juridiction à l’autre, et pour nombre d’entre elles, cela signifie qu’elles doivent s’appliquer à de nombreux programmes différents, chacun ayant différents mandats, définitions de l’invalidité, critères d’admissibilité, formes et procédures d’attribution. Le manque de coordination entre les juridictions et les programmes peut générer des difficultés pour ceux qui souhaitent comprendre comment les programmes disponibles fonctionnent. Complication supplémentaire : certains programmes sont indexés par rapport au coût de la vie, alors que d’autres ne le sont pas. (14-18)
Bien que les chiffres varient en fonction des juridictions et des types de soutien du revenu, de nombreuses PVVIH bénéficiant d’un soutien du revenu vivent en deçà des seuils de faible revenu établis par Statistique Canada. (16;17) Même si, pour certaines PVVIH, le soutien du revenu constitue une occasion pour stabiliser leurs symptômes et gérer leur santé, la plupart des PVVIH trouvent les niveaux des avantages inappropriés. Pour nombre d’entre elles, bénéficier des services de l’assistance sociale est également démoralisant et stressant. (17;19;20)
En fait, ce qui m’inquiète, c’est ce que proposent les systèmes de soins de santé et de protection sociale par rapport à la qualité de vie que nous souhaitons avoir. J’ai l’impression que les aides ont été réduites au point que cela crée une pression considérable.
– Personne vivant avec le VIH/sida (19)
Lorsque vous bénéficiez des services sociaux dans cette province… vous ne vivez pas très bien. Certains trouvent d’autres moyens de compléter leur revenu ou [se rendent] à la banque alimentaire ou là où elles peuvent… Je veux dire par là que si nous avions suffisamment pour maintenir une certaine qualité de vie grâce au revenu, [cela] faciliterait probablement les choses. Si je n’avais pas à me préoccuper de la nourriture et des factures à payer, je pense que je ne serais pas préoccupé par le fait d’être malade ou non la semaine suivante.
– Personne vivant avec le VIH/sida (20)
Dans une étude menée auprès de 91 familles canadiennes ayant des mères séropositives, il a été constaté que les finances étaient une préoccupation pour la majorité des parents (75 %), ce qui contribue à une certaine pression sur les parents et la famille. La majorité (60 %) avait connu une perte de revenu après le diagnostic, alors que 31 % avaient un revenu stable, mais des dépenses supplémentaires. (19) Les parents donnaient souvent la priorité aux besoins de leurs enfants par rapport à leurs propres besoins en termes de soins de santé.
Je n’ai pas suffisamment d’argent pour suivre un régime spécial. Avec l’assistance, vous finissez par ne plus manger pour pouvoir nourrir vos enfants, ce qui provoque évidemment une progression de la maladie. Ne pas avoir suffisamment d’argent pour s’habiller en hiver provoque des maladies. De nombreux médicaments ne sont pas remboursés; même de simples médicaments comme le Tylenol pour les enfants sont coûteux pour [un] budget limité.
– Femme vivant avec le VIH/sida (19)
4.2.3 Rester ou retourner au travail
Plusieurs études portent sur les compromis pour les PVVIH entre vivre avec le soutien du revenu et retourner ou rester en activité professionnelle salariée. De nombreux facteurs jouent un rôle dans la décision pour retourner au travail, notamment l’état de santé personnel, la condition financière, le sentiment d’isolation ou de soutien, les préoccupations au sujet de la stigmatisation et de la discrimination dans le milieu de travail, les préoccupations au sujet d’un environnement de travail changé (pour ceux qui n’ont pas travaillé depuis longtemps) et la peur de perdre des avantages. (14;17)
La peur de perdre le soutien du revenu du gouvernement et l’assurance-médicaments était largement identifiée comme un obstacle à l’insertion ou la réinsertion dans la population active. Les PVVIH font face à de nombreux obstacles de l’administration et du système, ainsi qu’à des difficultés qui peuvent influencer leur souhait de revenir au travail lorsqu’il faut gérer les frais médicaux et les autres frais associés à leur situation. Les régimes d’invalidité et de retraite apportent un revenu et un accès limités au remboursement complet des médicaments et autres services de santé. Ceux qui cherchent à reprendre une activité professionnelle ont peur de perdre ce remboursement des médicaments. Pour nombre d’entre eux, un emploi salarié n’offre pas un revenu suffisant pour couvrir les frais relatifs aux médicaments. (14;15;17;20-24) Pour les PVVIH qui sont parents, la difficulté de trouver et de payer des services d’aide à l’enfance de qualité peut être un obstacle supplémentaire. (22)
La plupart des provinces canadiennes ont mis en place des programmes d’assurance-médicaments qui remboursent les médicaments à divers niveaux, mais la plupart ne peuvent être contractés avant qu’une assurance privée déjà contractée n’ait expiré. Les PVVIH ne connaissent pas toujours ces programmes et peuvent faussement s’imaginer que reprendre le travail exigera qu’elles payent leurs médicaments. (10) En outre, les traitements antirétroviraux peuvent être remboursés dans certains cas, mais d’autres médicaments, notamment ceux qui permettent de limiter les effets secondaires, ne peuvent être remboursés. (14)
Si je travaillais à temps complet et si je n’étais plus en invalidité, je ne pourrais jamais avoir un travail qui puisse me permettre de payer mes médicaments. Mes médicaments sont coûteux, mon logement, la garderie et la nourriture aussi… Je ne pourrais jamais faire face à tous ces frais.
– Femme vivant avec le VIH/sida (22)
Je ne bénéficiais pas de la protection sociale parce que je le voulais. Je voulais travailler et tout faire. Pourquoi n’y a-t-il pas un type de programme qui aide les personnes invalides à reprendre le travail?
– Personne vivant avec le VIH/sida (23)
La peur de perdre des avantages est également vécue par ceux qui travaillent. Les PVVIH qui travaillent pour des employeurs proposant un programme d’assurance-médicaments peuvent se sentir piégées dans ce travail, car démissionner pour un autre emploi ou quitter la population active signifierait qu’elles perdraient leurs avantages ou leurs prestations d’invalidité longue durée. Les PVVIH qui expérimentent ce « piège au travail » peuvent se sentir frustrées et peuvent avoir le sentiment que leurs choix de carrière et leur évolution stagnent. (10;15;20)
Je suis toujours préoccupé par le fait que je serai pris en charge tant que je serai là [chez son employeur actuel].Vous voyez ce que je veux dire? C’est une insécurité que vous ne pouvez ignorer.
– Personne vivant avec le VIH/sida (20)
Les PVVIH peuvent trouver les procédures administratives nécessaires pour accéder aux programmes difficiles et frustrantes, qu’elles soient liées à l’invalidité, au soutien du revenu ou aux formations. Certaines PVVIH ont indiqué qu’elles avaient besoin du soutien des organismes de services liés au sida ou des fournisseurs de soins de santé pour remplir les formulaires de demande. (17)
Vous savez, vous consultez ces organismes et ils vous disent « non, nous ne faisons pas ça »; voulez-vous vous rendre là-bas et demander à quelqu’un d’autre? Et je suppose que ce doit être toutes les démarches à entreprendre pour accéder à certains programmes… une liste infinie d’étapes. Ils disent toujours, « Très bien, vous devez prendre contact avec ces personnes, faire ci, faire ça ».
– Homme gai vivant avec le VIH/sida (21)
La plupart des recherches ont identifié un sentiment de frustration parmi les PVVIH avec l’approche « tout ou rien » des programmes d’assurance-invalidité, dans lesquels, pour accéder au soutien du revenu et au remboursement des médicaments, les PVVIH et les autres personnes ayant des maladies chroniques et épisodiques doivent cesser de travailler totalement. De nombreuses PVVIH préféreraient travailler à temps partiel ou à temps complet, mais avec une prise en charge continue des médicaments, et avec la flexibilité de passer du lieu de travail aux prestations d’invalidité, tant que la santé le leur permet. (7;14;16;20-24)
… Je veux dire, la façon dont cela m’a été expliqué – c’est « soit tu es invalide, soit tu ne l’es pas ». Soit tu peux travailler, soit tu ne peux pas travailler. Donc, quelqu’un qui peut travailler 20 heures par semaine, gagne suffisamment, mille ou mille cinq cents dollars par mois pour subvenir à ses besoins, mais ne peut payer les milliers de dollars que coûtent les médicaments chaque mois.
– Personne vivant avec le VIH/sida (14)
Il a été suffisamment difficile d’obtenir la prestation d’invalidité et ensuite encore plus difficile d’obtenir des avantages supplémentaires en ajustant la législation et en l’utilisant pour obtenir davantage de financements. Si je reprenais le travail, ils bouleverseraient ma vie et je perdrais toutes ces prestations; étant donné la législation actuelle, je ne récupérerais rien.
– Personne vivant avec le VIH/sida (20)
4.3 Emploi et conditions de travail
L’emploi a un impact considérable sur la santé physique, mentale et morale d’un individu, puisque le travail salarié apporte un sentiment d’identité et d’utilité, des contacts sociaux et des occasions d’évolution personnelle. (1) La présente section traite de l’emploi salarié; cependant, il est important de noter que nombre des avantages du travail – l’implication avec les autres, l’identité, la confiance en soi, le travail utile – peuvent être obtenus par l’entremise du travail bénévole non payé, notamment la participation à la communauté et l’activisme, qui constituent des activités importantes pour nombre de PVVIH. (22) Ce thème sera traité dans la Section 4.5 Réseaux de soutien social.
Après l’introduction des traitements antirétroviraux, et au fur et à mesure des améliorations des régimes, revenir ou rester en activité professionnelle sont devenus des choix possibles pour nombre de PVVIH. Dans une étude portant sur 308 PVVIH dans le sud de l’Alberta, il a été constaté que 58 % d’entre elles étaient salariées, et parmi ces salariés, 85 % travaillaient à temps plein. Le statut professionnel était fortement associé à une qualité de vie améliorée. (7)
Dans une étude menée en Colombie-Britannique sur les traitements antirétroviraux auprès de 392 PVVIH qui étaient au chômage au début, seuls 16 % des individus étaient employés après une année. Avoir un revenu de base de plus de 10 000 $, être en invalidité longue durée ou bénéficier d’un système d’assurance-emploi au début et avoir une meilleure santé étaient des facteurs qui semblaient associés à un retour à l’emploi. Avoir préalablement utilisé des drogues injectables et bénéficier d’une assistance provinciale comme source de revenus étaient négativement associés à l’emploi. Les personnes bénéficiant de l’assistance provinciale (plus de la moitié des participants) étaient assez réticentes à l’idée de perdre une source garantie de revenus, notamment si elles pouvaient uniquement trouver un emploi à temps partiel ou à faible salaire. (25)
4.3.1 Les avantages du travail
Outre la sécurité financière, les avantages de l’emploi notés dans la recherche incluaient l’indépendance, l’identité, l’autonomie, les occasions de socialisation et de participation, le sentiment de reconnaissance et d’amour propre, la confiance, la satisfaction, un sentiment d’utilité et d’accomplissement, une structure quotidienne et une distraction permettant d’oublier les problèmes de santé. (10;14;20-23) Pour certaines PVVIH, un retour au travail signifie le rétablissement d’une bonne santé et l’indépendance. (5;22;23) Dans une étude auprès de femmes vivant avec le VIH/sida, le souhait de donner l’exemple à leurs enfants et à d’autres femmes vivant avec le VIH/sida était également cité. (22)
Je veux avoir l’impression d’être productive et active, et je pense que c’est un genre de préservation de soi en termes de sentiment d’utilité. Je souhaite conserver mon emploi rémunéré. J’en ai besoin. J’en ai besoin financièrement; j’en ai besoin simplement pour sortir et faire quelque chose.
– Femme vivant avec le VIH/sida (22)
J’aimais l’idée de me lever et d’aller travailler; j’aimais les responsabilités; vous savez, ce sentiment d’amour propre… et maintenant cela me manque.
– Femme vivant avec le VIH/sida (22)
Malgré les aspects positifs du travail, certaines PVVIH ont le sentiment qu’elles doivent choisir entre le travail et la santé, étant donné qu’elles ont peur que les exigences et pressions d’un travail rémunéré auraient un effet négatif sur leur santé.
Tu ne peux pas te permettre de prendre ce risque, car, au final, ta santé est plus importante que le simple fait de gagner de l’argent. J’ai abandonné tout cela. C’est une question de survie, tout simplement. C’est purement une question de survie.
– Personne vivant avec le VIH/sida (20)
J’ai littéralement dû décider à un moment donné de faire quelque chose, car si je [n’avais pas arrêté de travailler], je serais mort, et je ne surdramatise pas du tout la situation. C’était juste un fait certain.
– Personne vivant avec le VIH/sida (20)
4.3.2 Gérer sa santé au travail
Comme il est indiqué dans le chapitre 3, le VIH est vécu comme une invalidité épisodique, où des périodes de bonne santé peuvent être interrompues par des périodes imprévisibles de mauvaise santé et d’invalidité. (15-17;26;27) Cette incertitude et les effets du VIH et des médicaments traitant le VIH ont impact sur les vies professionnelles des PVVIH, s’ajoutant au stress et aux peurs d’un rendement médiocre au travail et d’une perte potentielle de leur travail.
Les épisodes de mauvais état de santé, les symptômes continus comme les nausées et les diarrhées, les régimes médicamenteux rigoureux, les effets secondaires des médicaments, les rendez-vous médicaux fréquents, le stress intensifié et la fatigue sont les obstacles principaux pour certaines PVVIH à la recherche et à la conservation d’un emploi, ou au maintien du même niveau de travail qu’elles avaient préalablement. (21-23)
Pour moi, garder un travail serait impossible. J’ai trop de rendez-vous avec les médecins, trop de changements d’humeur et de moments de dépression, des effets secondaires différents liés aux médicaments.
– Personne vivant avec le VIH/sida (23)
J’ai pris les médicaments pour traiter le VIH pendant une année complète et l’un des effets secondaires que j’ai constaté et qui m’a causé beaucoup de troubles, c’est que les médicaments ont eu un impact sur mes habitudes de sommeil; alors que j’avais déjà un sommeil très agité qui commençait véritablement à me rattraper.
– Personne vivant avec le VIH/sida (21)
Le besoin de soutien dans le milieu de travail a été constaté, tels que des horaires flexibles, le besoin de prendre des heures pour le traitement et la récupération, le besoin de pauses fréquentes aux toilettes, la capacité à refuser des heures supplémentaires, le besoin de compréhension des gestionnaires et collègues et des environnements sécurisés. (10;20-23)
De nombreuses PVVIH trouvent difficile de coordonner les régimes médicamenteux avec les horaires de travail et familiaux. Pour ceux dont la séropositivité n’est pas connue du public, il est difficile de cacher les médicaments. Les PVVIH ont peur que les difficultés pour gérer leur santé dans le milieu de travail, notamment les heures non travaillées du fait de rendez-vous médicaux ou de maladie, puissent menacer leur emploi. (22;23;28)
Je dois me soucier de cacher ma maladie et comment vais-je faire pour prendre mes comprimés? Ou avoir peur de prendre les comprimés et avoir la diarrhée pendant une heure et comment aller aux toilettes qui sont juste dans l’entrée…
– Personne vivant avec le VIH/sida (28)
Le travail par quart peut être gênant pour prendre les médicaments, ce qui provoque des difficultés pour observer un horaire strict. J’essaie de respecter les horaires. Je veux rester en vie aussi, donc je les prends [les médicaments]. J’essaie de les prendre régulièrement. Je sais que cela évolue beaucoup. J’essaie de les adapter. Je les repousse quatre heures dans chaque direction, selon la direction dans laquelle je vais.
– Personne vivant avec le VIH/sida, travailleur de quarts (28)
De nouveaux traitements contre le VIH se traduisent par des améliorations importantes en ce qui concerne la gestion des symptômes et la qualité de vie des PVVIH, et peuvent signifier que les difficultés pour gérer les régimes médicamenteux et les effets secondaires seront réduites. Un suivi supplémentaire sera requis pour contrôler l’impact de ces nouveaux traitements sur la capacité des PVVIH à gérer leur santé au travail.
4.3.3 Stigmatisation et discrimination dans le milieu de travail
La législation relative aux droits de l’homme et les lois sur la main-d’œuvre et l’emploi protègent les PVVIH contre la discrimination dans le milieu de travail; cependant, des incidents de discrimination continuent de se produire. (15) La stigmatisation et la discrimination apparaissent dans le milieu de travail de différentes façons, d’actes subtils au rejet social, en passant par le harcèlement, ou le refus de recruter une personne séropositive. Bien que le fait de licencier une personne du fait de son état séropositif soit illégal au Canada, les PVVIH peuvent expérimenter du harcèlement et une certaine pression qui les incitent à démissionner. (29)
Dans une série de groupes de discussion avec 105 PVVIH, certaines ont rapporté qu’elles s’étaient vues limitées à des postes où leur interaction avec le public était limitée; par exemple, dans le secteur de l’hébergement et de la restauration, elles étaient évincées des postes de préparation et de service de la nourriture. Les PVVIH ont également rapporté des préoccupations et méfiances au sujet des attitudes de leurs collègues, et certaines notamment sur le fait d’être licenciées ou traitées médiocrement du fait de leur séropositivité, mais sans preuve concrète. (10)
Je pense également que si on découvre que quelqu’un est séropositif, il risque de perdre son travail ou d’être rejeté, ou il ne sera pas pris en compte pour une promotion ou un poste à cause de sa santé.
– Personne vivant avec le VIH/sida (21)
La divulgation de la séropositivité dans le milieu de travail est une difficulté pour la plupart des PVVIH. Pour nombre d’entre elles, la divulgation est un choix – elles peuvent choisir de garder leur situation privée ou d’informer leurs collègues. De nombreuses PVVIH conservent leur travail sans divulguer leur séropositivité, considérant cela comme un problème de santé personnel. (10) Pour les autres, la divulgation de leur état est involontaire – elle peut être due aux rumeurs, aux symptômes ou aux exigences liées aux rendez-vous médicaux et régimes médicamenteux. Une fois effectuée, la divulgation ne peut être démentie; les peurs et préoccupations au sujet de la stigmatisation et de la discrimination menant au rejet et à la perte d’emploi sont donc une réalité pour la plupart des PVVIH. (14;20-23) Cependant, pour certaines, particulièrement celles qui travaillent dans un environnement conscient de la séropositivité, la divulgation n’est pas considérée comme un problème. (10;14;21;23)
J’ai vraiment eu envie d’en parler à mon superviseur. J’ai discuté avec une personne du milieu juridique et elle a tout mis en perspective en disant que ma relation avec elle et avec mon médecin est une relation basée sur la confidentialité, alors que ma relation avec mon responsable ne l’est pas vraiment, des informations pourraient s’ébruiter et je ne serais pas protégé.
– Personne vivant avec le VIH/sida (23)
Ils ne souhaitent pas qu’une personne séropositive revienne au travail. J’ai déjà occupé un poste de direction donc je connais les petits trucs du métier qui existaient dans les succursales avec certains des directeurs – pas d’avancement [pour une personne vivant avec le VIH/sida].
– Personne vivant avec le VIH/sida (23)
Cacher son statut au travail peut être source de stress. Dans certains cas, lorsqu’un individu choisit de divulguer sa séropositivité à son employeur, la direction conseille aux employés de garder leur état secret dans le milieu de travail.
Je ne suis pas autorisé à indiquer à qui que ce soit que je suis séropositif.
– Personne vivant avec le VIH/sida (10)
Je suis debout à longueur de journée et je me sens épuisé et fatigué, je rentre chez et je vais me coucher épuisé. Je me lève fatigué. Cacher mon état [séropositivité et médicaments] n’a pas fonctionné pour moi. J’ai décidé d’arrêter.
– Personne vivant avec le VIH/sida (14)
La divulgation de la séropositivité est nécessaire pour accéder à certaines prestations d’invalidité et à certains programmes de remboursement des soins de santé. Cela constitue un dilemme pour les PVVIH : en divulguant le fait qu’elles bénéficient d’un soutien, elles perdent une certaine confidentialité sur leur situation; et en ne divulguant pas leur état, elles perdent la possibilité de bénéficier d’une prestation d’invalidité et d’un programme de remboursement des soins de santé. En outre, certaines personnes peuvent être contraintes d’abandonner ou de refuser des programmes de remboursement, car l’employeur ne souhaite pas payer un montant surélevé d’assurance-maladie. (10;14)
Malgré les difficultés et les obstacles rencontrés par les PVVIH dans la population active, la plupart considèrent l’emploi comme un élément positif et essentiel à leur vie, qui leur offre structure, utilité, satisfaction, confiance et un certain moyen de participer à la société. (14;20;22;23)
4.4 Environnements sociaux
La capacité des PVVIH à gérer leur santé et à faire face aux difficultés de vivre avec le VIH dépend partiellement de leur environnement social – leur famille, leurs pairs, la communauté et le milieu de travail. Des aspects de l’environnement social influencent les résultats sur la santé parmi les PVVIH et sont fondamentalement liés à d’autres déterminants de la santé, notamment la culture, le genre, le revenu et le niveau d’éducation, les réseaux de soutien social, l’adaptabilité et les comportements de chacun et l’accès aux services de santé. (10)
4.4.1 Stigmatisation et discrimination
La majorité de la littérature traitant de l’environnement social du VIH/sida met en avant la persistance, la nature et les conséquences de la stigmatisation et de la discrimination pour les personnes infectées et affectées par le virus. L’ONUSIDA décrit la stigmatisation liée au VIH comme « un processus de dépréciation des PVVIH ou associées au VIH et au sida ». La discrimination est définie comme « un traitement inéquitable et injuste » des PVVIH, qui peut apparaître aux niveaux politique, économique, social, psychologique et institutionnel. (30) La stigmatisation des PVVIH est souvent liée à des croyances et attitudes négatives existantes sur la sexualité, les relations sexuelles entre personnes de même sexe, le travail du sexe et l’utilisation de drogues. On considère que la stigmatisation provient de la discrimination basée sur l’origine raciale, le genre et la sexualité et la renforce. La stigmatisation liée au VIH peut également provenir de l’ignorance sur la façon dont le VIH est transmis et la peur de la maladie et de la mortalité. (10;30-32)
Au Canada, il existe un certain nombre de lois aux niveaux fédéral, provincial et territorial qui sont conçues, en partie, pour protéger les PVVIH contre la discrimination. Les dispositions d’égalité de la Charte canadienne des droits et libertés protègent les individus contre l’action gouvernementale discriminatoire. Les statuts fédéraux, provinciaux et territoriaux des droits de l’homme interdisent toute discrimination par les intervenants privés, notamment les personnes et entités dans les domaines de l’emploi, la prestation de services, l’accès aux structures et biens, les contrats, l’hébergement et les adhésions aux syndicats ou autres associations.
Malgré les protections existantes, la stigmatisation et la discrimination contre les PVVIH persistent dans la société canadienne. Les résultats d’une enquête comportementale sur le VIH/sida menée en 2006 ont démontré que les personnes vivant au Canada affichent des sentiments mitigés sur les PVVIH. (33) Seuls 35 % des sondés pensent que les PVVIH devraient être autorisées à occuper des emplois qui servent le public, notamment un emploi de dentiste. Bien que la majorité des Canadiens ne blâment pas les PVVIH pour leur situation, 10 % des sondés pensent que ceux qui ont contracté le VIH par relation sexuelle ou utilisation de drogues injectables ont ce qu’ils méritent. Près d’un Canadien sur trois ne pense pas que les PVVIH devraient être autorisées à avoir une vie sexuelle active. (33) Le niveau de confort et de tolérance avec les PVVIH était plus faible parmi les sondés connaissant moins la maladie du VIH/sida, ayant des liens religieux plus forts, ayant un niveau d’éducation et un revenu plus faibles, nés en dehors du Canada et plus âgés (plus de 65 ans). Les femmes canadiennes affichaient légèrement plus de tolérance face aux PVVIH que les hommes canadiens. (33)
En 2011, une étude similaire a été menée pour déterminer comment les attitudes et les perceptions ont changé, et a démontré qu’une majorité considérable et croissante des Canadiens indiquait n’avoir aucun malaise à côtoyer des PVVIH. Plus des trois quarts déclaraient qu’ils n’auraient aucun malaise à travailler dans un bureau avec une personne vivant avec le VIH/sida; 49 % indiquaient qu’ils se sentiraient très à l’aise, par rapport aux 42 % de 2003. Soixante pour cent (60 %) déclaraient qu’ils ne verraient aucune difficulté à ce que leur enfant soit à l’école avec quelqu’un souffrant du VIH, soit une évolution de 5 points depuis 2006. (34) Malgré ce changement encourageant, il faut noter qu’une proportion considérable des Canadiens éprouvent toujours des difficultés à côtoyer une personne vivant avec le VIH/sida.
En 2009, une enquête téléphonique menée au Québec sur le VIH/sida dans le milieu de travail a également démontré des attitudes généralement positives à travailler avec des PVVIH : 89 % des sondés ont déclaré qu’il était très ou assez probable qu’ils auraient une bonne relation avec un collègue si celui-ci était séropositif. (35) Dans un questionnaire en ligne similaire rempli par 111 responsables et cadres supérieurs d’entreprises du Québec, 93 % des sondés avaient le sentiment qu’une personne vivant avec le VIH/sida pouvait avoir une « carrière normale », alors que 38 % de la totalité des sondés auraient évité de recruter une personne vivant avec le VIH/sida, dans la mesure du possible, en invoquant la peur de l’absentéisme et la peur du malaise lié au VIH. (36)
4.4.2 Stigmatisation vécue par les PVVIH au Canada
Au Canada, les PVVIH continuent de rapporter des expériences de stigmatisation et de discrimination liées à leur séropositivité. En 2008, une enquête parmi 381 PVVIH a souligné que la grande majorité des personnes interrogées (82 %) considéraient toujours la stigmatisation comme un problème majeur dans leur vie. Soixante-sept pour cent (67 %) avaient l’impression que le VIH avait affecté leur vie sociale, et 45 % se sentaient isolées. (37;38) Une autre étude qualitative menée auprès de 105 PVVIH en 2007 a identifié des expériences communes de discrimination dans les communautés, dans les milieux de travail, dans l’éducation, dans le logement, dans le cercle familial et amical et dans le système de soins de santé. (10)
De nombreuses PVVIH sont membres de groupes sociaux marginalisés et ont des comportements stigmatisés par la société. Par conséquent, les PVVIH indiquent expérimenter souvent des niveaux de stigmatisation et discrimination. (10;39;40) Certaines PVVIH ont le sentiment qu’elles expérimentent davantage de stigmatisation du fait d’être des hommes gais et/ou du fait d’utiliser des drogues injectables plutôt que du fait d’être séropositives. (40)
La haine est une chose terrible, et lorsque vous en êtes victime – si vous êtes Noir ou marqué par une religion, ou une orientation sociale ou sexuelle, et si quelqu’un s’en aperçoit et que vous ne le savez pas [sic]. Vous devez faire très attention lorsque vous faites partie d’une catégorie [sic], imaginez que vous soyez Juif, séropositif et gai – vous pouvez être une triple source dans certains secteurs de la société. Ou regardez comme les Autochtones font l’objet de discrimination et… sont stéréotypés.
– Personne vivant avec le VIH/sida (40)
La stigmatisation liée au VIH est parfois associée à des perceptions négatives des modes de transmission du VIH, notamment les relations sexuelles non protégées et l’utilisation de drogues injectables. (10;41) Ces activités peuvent être considérées par certains comme honteuses, ce qui génère des attitudes condamnatoires envers les PVVIH. Certaines PVVIH ont également identifié la maladie et les changements dans l’apparence physique découlant de la lipodystrophie (un effet secondaire de certains médicaments, où les tissus adipeux sont redistribués) comme une source de stigmatisation. La peur et l’ignorance parmi la population canadienne par rapport à la façon dont est transmis le VIH et les portraits des PVVIH dans les médias à sensation sont considérées comme des sources de stigmatisation envers les PVVIH. (10)
Des attitudes négatives relatives à l’orientation sexuelle ajoutent un niveau supplémentaire de stigmatisation pour nombre de PVVIH. Les hommes vivant avec le VIH insistent sur la nature homophobe de la discrimination qu’ils endurent. (10) À la suite de la première épidémie de VIH/sida nord-américaine au sein de la communauté des hommes gais, la fausse perception du VIH/sida comme une « maladie des gais » ou la notion selon laquelle les gais sont séropositifs continue de contribuer à la stigmatisation et à la discrimination contre les PVVIH. (10;42)
Une certaine littérature sur la stigmatisation et les PVVIH au Canada traite des expériences différentes en fonction du genre. (10;31;32;39;43) Les résultats d’une étude qualitative menée auprès de 105 PVVIH au Canada ont démontré que certains participants – principalement des femmes – identifiaient le genre comme un facteur influençant le type et le degré de discrimination qu’ils vivaient en tant que PVVIH. Ces femmes ont mis en avant les perceptions de leur participation au travail du sexe, la promiscuité et la stigmatisation de leurs enfants, comme une discrimination sexospécifique. (10) La littérature traitent également de la perception selon laquelle la plupart des financements pour la lutte contre le VIH sont destinés aux problèmes d’hommes gais et que nombre d’organismes de services d’aide liés au sida ont des lacunes en termes d’assistance aux femmes. (10;44)
Ma séropositivité ne m’affecte pas, elle affecte mon travail. Elle affecte les personnes avec lesquelles je travaille. Elle affecte ma fille. Elle affecte l’école à laquelle elle est inscrite et la façon dont le voisinage réagit d’une manière générale face à nous et à notre famille parce que je pense qu’il existe des stéréotypes sur le VIH. Mais je pense que les stéréotypes au sujet des femmes sont particulièrement négatifs. Et si vous avez des pensées négatives à mon sujet, cela a également un impact sur le reste de ma vie.
– Femme vivant avec le VIH/sida (31)
Les PVVIH peuvent avoir le sentiment que la stigmatisation et la discrimination qu’elles endurent apparaissent au niveau institutionnel de la société. (45) En d’autres termes, les PVVIH peuvent avoir le sentiment que les aspects du système de services sanitaires et sociaux du Canada, ainsi que la loi et la législation canadiennes, sont discriminatoires envers les PVVIH.
Le système est très discriminatoire, notamment envers nous, les immigrants. Ce que je trouve très difficile avec le système [c’est] qu’être une immigrante, une mère célibataire, une femme vivant avec le VIH et une femme noire jouent totalement contre moi.
– Femme vivant avec le VIH/sida (45)
Certaines PVVIH intériorisent la stigmatisation et la discrimination liées au VIH en finissant par croire ou accepter les attitudes négatives envers elles. La littérature sur la stigmatisation et la discrimination renvoie souvent au processus d’intériorisation de la honte et du blâme associés au VIH comme une « auto-stigmatisation ». (10)
Après avoir été diagnostiqué séropositif, je me sentais sale tout le temps. Je ne me sentais pas propre. Quel que soit le nombre de douches que je prenais.
– Personne vivant avec le VIH/sida (10)
Les PVVIH ont également décrit le fait d’accepter des peurs irrationnelles selon lesquelles elles transmettraient le virus à d’autres personnes, ce qui les oblige à éviter des occupations professionnelles, des relations familiales et amicales, le fait d’avoir des enfants et le fait d’avoir des relations intimes. (10)
4.4.3 Répercussions de la stigmatisation et de la discrimination sur les PVVIH au Canada
La recherche à permis de documenter de nombreuses conséquences potentiellement négatives de la stigmatisation pour la santé des PVVIH au Canada. (37;39;40) Alors que les impacts de la stigmatisation et de la discrimination sont divers parmi les PVVIH, plusieurs thèmes communs émergent de la littérature. La stigmatisation et la discrimination contre les PVVIH renforcent les inégalités sociales existantes et peuvent provoquer une exclusion, un retrait et une isolation sociale. (10;39;41;42) La stigmatisation est associée à des sentiments de faible amour propre, de détresse psychologique, de solitude, de désespoir, de dépression et d’autres conséquences négatives pour la santé mentale des PVVIH. (31;41;43;45-47) Le harcèlement des personnes vivant avec le VIH peut provoquer une instabilité dans le logement, une insécurité et des pratiques d’adaptation négatives. (45)
Les conséquences potentielles de la divulgation de la séropositivité de quelqu’un aux membres de la communauté, aux amis et à la famille, aux partenaires intimes, aux employeurs, et autres, constituent un problème important pour les PVVIH au Canada. (10;39;40;48) La crainte de la stigmatisation peut forcer les PVVIH à éviter de divulguer leur séropositivité. La discrimination sociale, les effets sur les relations futures, la vie sexuelle, la réputation générale et les condamnations criminelles dans des situations de non-divulgation sont des causes classiques de réticence à la divulgation.
Les PVVIH peuvent avoir des difficultés à divulguer leur état liées à la peur du rejet et de l’abandon de la part des amis et de la famille, ainsi que des peurs liées à la discrimination, à la violence et à la victimisation.
Je n’étais pas prête à parler de ma séropositivité à cause du simple fait que j’avais vu d’autres filles dans le système [prison] privées d’amis et de sorties, et c’était horrible. Et je savais que j’avais ce lourd secret au fond de moi sur ma maladie, et je pensais que je ne pouvais même pas exprimer ce que je ressentais parce que je pensais à la façon dont cette fille avait été traitée.
– Femme autochtone vivant avec le VIH/sida (39)
La stigmatisation a un impact négatif sur les efforts de prévention en contribuant au secret et à la non-divulgation de la séropositivité, ce qui renforce le risque de VIH et décourage de l’utilisation du préservatif dans certaines communautés. (42) La peur de la stigmatisation et de la discrimination se sont avérées contribuer au silence et au tabou sur des sujets comme la sexualité, la santé en matière de sexualité, l’utilisation de drogues et l’orientation sexuelle. (10;39)
Les PVVIH sont hétéroclites, et l’expérience de la stigmatisation et de la discrimination varie selon les différents groupes. Par exemple, la discrimination sexospécifique contre les femmes vivant avec le VIH peut avoir un impact négatif sur l’accès aux services de santé, notamment dans le domaine de la santé génésique. (43;44)
Finalement, la stigmatisation et la discrimination ont été identifiées comme des facteurs empêchant la participation totale des PVVIH au développement de la recherche, des politiques et des programmes qui les visent. (31;49) Des efforts pour impliquer davantage de PVVIH dans les activités de recherche communautaires sont souvent mis en avant, en gardant à l’esprit le principe de la participation accrue des personnes vivant avec le VIH. En Ontario, une récente analyse de données, tirées d’une étude plus large sur les obstacles et facteurs favorables liés à la recherche communautaire sur le VIH, a été effectuée pour déterminer la réussite de ces efforts en appliquant le principe de la participation accrue des personnes vivant avec le VIH. L’étude a démontré que, comparativement aux chercheurs et fournisseurs de service de première ligne, les PVVIH étaient les moins impliquées dans toutes les étapes des projets de recherche communautaire, notamment dans l’apport de données, la conception et les résultats. Les résultats laissent entendre que la stigmatisation, les difficultés de santé, les méfiances des PVVIH envers chercheurs, le manque de crédits (diplômes, certificats, etc.) et le manque de capacité à s’engager dans la recherche constituent des obstacles majeurs à la réussite de la mise en place du processus de la participation accrue des personnes vivant avec le VIH dans la recherche communautaire liée à la lutte contre le VIH/sida. (49)
4.5 Réseaux de soutien social
L’accès aux ressources d’informations, aux réseaux sociaux et au soutien social, ainsi que les connexions à une culture et à une communauté, peuvent influencer les résultats de santé. (1) Le manque de soutien social ou les obstacles à l’accès aux ressources sociales ont des conséquences négatives sur la santé des PVVIH. (31;39;50) Nonobstant, nombre de PVVIH démontrent une remarquable résilience à surpasser les impacts de la stigmatisation et de la discrimination en comptant sur de nombreux types de ressources de soutien social.
4.5.1 Réseaux sociaux
Un cercle familial et amical positif et l’interaction avec les réseaux d’entraide des pairs sont des sources importantes de capital social pour les PVVIH dans la gestion de leur santé. (10;39;48;51) Les connexions avec les réseaux sociaux permettent aux PVVIH d’accéder à des informations et ressources sanitaires et à réduire l’isolement social provoqué par la stigmatisation. Communiquer avec d’autres PVVIH a été décrit comme une source importante de force et de résilience pour nombre de PVVIH. (39;41;44;50;52)
Je trouve peu informations auprès d’autres personnes séropositives. Je vais tous les jours au [programme de soutien pour les médicaments liés au VIH pour les personnes marginalisées] et je récupère quelques informations auprès d’autres personnes qui y vont également. Juste des petites choses, comme des choses que vous ne devriez pas faire ou des choses que vous devriez avoir ou des choses que vous ne devriez pas prendre, ou sur ce que ces personnes pensent qui est bon pour elles. Je me demande si je devrais essayer ça pour moi, ou si elles… ont récupéré ces informations auprès de leur médecin ou d’où elles ont tiré ces informations.
– Autochtone vivant avec le VIH/sida (39)
C’est beaucoup plus facile de parler en tête à tête avec quelqu’un qui l’a, car cette personne sait de quoi vous parlez et elle sait le type de sentiments que vous avez, car elle est passée par là.
– Femme vivant avec le VIH/sida (48)
À l’inverse, le manque de soutien social peut inhiber la volonté des PVVIH à divulguer leur infection à leur famille et à leurs amis, à leurs partenaires intimes et aux membres de leur communauté. (39) La perte de soutien social suite à la stigmatisation et à la discrimination peut influencer l’accès d’une personne vivant avec le VIH/sida aux services sanitaires et sociaux, ainsi qu’aux ressources d’informations. Les sentiments de rejet social et d’isolement peuvent contribuer à des résultats de santé mentale négatifs, notamment à la dépression des PVVIH. (10) Dans une étude auprès de 23 femmes vivant avec le VIH, les participantes ont décrit le manque de réseaux de soutien, ainsi que le fait de vivre dans la pauvreté, de souffrir de dépression, de vivre des obstacles au travail, et de tolérer difficilement les symptômes comme étant des facteurs qui les ont empêchées de participer totalement à la vie sociale. (31)
Les réseaux sociaux peuvent jouer un rôle important dans le partage des renseignements sur la santé. Outre les fournisseurs de soins de santé, les PVVIH font appel aux organismes de services liés au sida et aux ressources en ligne, et recherchent des informations et du soutien auprès d’autres PVVIH. L’échange de renseignements sur la santé et le soutien affectif sont étroitement liés dans ce contexte. (50-54)
J’aime le contact et j’aime communiquer avec les autres pour apprendre et me documenter; donc j’irais volontiers voir un médecin ou une infirmière pour obtenir des informations spécifiques liées au sida.
– Personne vivant avec le VIH/sida (51)
Lorsque vous collectez des informations, vous pouvez noter des similitudes… vous les comparez alors à celles que vous possédez. Par exemple, récemment, je ne savais pas que les sueurs pendant la nuit étaient un effet secondaire [sic] jusqu’à ce que je demande à un ami. Donc je pense qu’il est toujours bon de consulter d’autres personnes.
– Personne vivant avec le VIH/sida (51)
4.5.2 Participation communautaire
« L’engagement social dans la communauté permet de bâtir confiance, efficacité, sens d’appartenance qui sont associés à une santé mentale et immunologique améliorée ». (1) La participation à l’activisme communautaire a été identifiée comme une source importante de force pour nombre de PVVIH au Canada. (31;39;44;55) Partager des anecdotes et contribuer aux efforts de prévention du VIH de la communauté peuvent aider les PVVIH à tirer une utilité de leur condition, à améliorer leurs liens sociaux et à contribuer à améliorer leur qualité de vie.
Je fais tout ce que je peux au moins une fois par mois. J’imagine que tout le monde n’est pas aussi impliqué. Mais j’ai beaucoup de bons amis dans la communauté du VIH. Généralement, faire partie de comités et travailler avec la communauté du VIH m’aide beaucoup; cela m’aide à améliorer ma vie.
– Autochtone vivant avec le VIH/sida (39)
Dans une étude menée auprès de 23 femmes vivant avec le VIH, celles qui étaient identifiées comme des participantes actives de leurs communautés décrivaient que leurs enfants, la participation à des réseaux de soutien et le fait d’avoir une forte identité personnelle constituaient des sources de force et de résilience. (31)
4.5.3 Soutien social et résultats pour la santé
L’accès au soutien social peut avoir un impact sur les résultats cliniques du traitement des PVVIH. Une étude évaluant l’association entre le soutien social et les résultats virologiques auprès de 34 PVVIH à Toronto et qui étaient en traitement pendant une période de quatre ans, a démontré que le soutien social était un facteur déterminant dans les résultats du traitement. (56) Dans cette étude, les PVVIH ont affiché de meilleurs résultats cliniques si elles indiquaient avoir un soutien affectif, interpersonnel et informatif à leur disposition.
L’application de services de soutien communautaires peut dépendre des caractéristiques démographiques et des modèles comportementaux des PVVIH. Une étude récente a démontré que les PVVIH les plus vulnérables (célibataires, vivant seules et ayant une santé médiocre) étaient les utilisateurs les plus fréquents des services communautaires. (57)
4.6 Environnements physiques
L’environnement physique d’une personne réside dans la mise en place de nombreux déterminants de la santé les plus sociaux et est considéré comme influençant les résultats de santé physique et mentale. Les environnements physiques peuvent avoir un impact sur l’accessibilité aux services de santé et la capacité à exécuter les activités de la vie quotidienne. La conception et la sécurité de la communauté, l’accès à un logement approprié, à l’eau potable, à l’éducation, aux services de transport, à la garde d’enfants et aux dispositifs d’adaptation sont des facteurs clés permettant de créer des environnements physiques sains. (1) La majorité des récentes recherches sur les environnements physiques des PVVIH au Canada est axée sur la façon dont le lieu de résidence peut influencer l’accessibilité et la qualité de la santé ainsi que les services liés au VIH offerts à ces personnes. Le thème du logement et des sans-abri parmi les PVVIH a également été traité au cours des récentes recherches.
4.6.1 L’influence du lieu géographique sur les PVVIH
Le lieu de résidence peut influencer directement les résultats de santé des PVVIH en facilitant ou en limitant l’accès aux services, et indirectement, en ayant un impact sur le contexte d’autres déterminants de la santé comme les environnements sociaux.
Comme d’autres patients avec des conditions complexes, les PVVIH dans les communautés rurales et dans les réserves des Premières nations ont un accès limité aux soins spécialisés, au traitement et au soutien. Les PVVIH des petites communautés peuvent être réticentes à l’idée de rechercher des services, par peur de perdre la confidentialité de leur condition et de vivre la stigmatisation et la discrimination. (50;58;59) Le besoin de services spécialisés liés au VIH peut forcer les PVVIH à quitter leur communauté d’origine pour se rendre dans les centres urbains où la séparation de leur réseau social peut mener à l’isolement social, à la solitude et à la dépression. (58;59) Une étude menée en Colombie-Britannique a démontré que les zones autour des centres urbains, notamment Vancouver, accueillaient davantage de patients séropositifs, indiquant ainsi que les PVVIH migraient vers les centres urbains pour trouver des soins spécialisés, un traitement et un soutien. (60)
Les PVVIH dans les villes canadiennes expérimentent des difficultés en termes de gestion de leur santé et d’accès aux soins et services, du fait de leur lieu de résidence. Le lieu de résidence dans une ville peut être associé à un risque supérieur de décès des PVVIH. (61) Une étude menée auprès de 533 PVVIH ayant participé au Programme de traitement pharmaceutique du VIH/sida du Centre d’excellence en VIH/sida de la Colombie-Britannique, a démontré que les personnes vivant auprès d’un voisinage présentant une forte utilisation de drogues injectables avaient trois fois plus de risques de décès que les PVVIH vivant dans un environnement avec une forte concentration d’hommes gais, malgré une présence supérieure du sida dans ce dernier. Les PVVIH vivant dans un environnement avec une forte concentration d’utilisateurs de drogues injectables étaient davantage des femmes, avaient déjà utilisé des drogues injectables, avaient moins eu recours à un médecin spécialisé en VIH et observaient moins le traitement contre le VIH. (61)
La mise en place des services dans les centres urbains peut déterminer l’accessibilité des PVVIH de ces centres, ce qui peut avoir un impact sur l’application des services. (61;62) Une analyse spatiale de la répartition des services liés au VIH proposés à Toronto a démontré que les services d’urgence et de prévention contre le VIH étaient regroupés dans certaines zones de la ville, alors que d’autres services, notamment des services de soutien affectif, des services de diagnostic post-test, des services médicaux et des services de fin de vie étaient répartis de manière plus uniforme. (62)
Pour analyser l’impact du lieu de vie des PVVIH d’un autre point de vue, une enquête a été menée auprès de 214 fournisseurs de services de santé liés au VIH de diverses professions pour analyser les pratiques, les modèles de renvoi et les modifications dans la prestation des services liés au VIH affectant les PVVIH au Canada. (63) Les sondés ont identifié nombre d’obstacles pour accéder et pour fournir les services liés au VIH; cependant, les résultats de l’étude n’ont pas indiqué de différences considérables dans les modèles de renvoi des pratiques par taille de communauté, juridiction ou région du Nord.
4.6.2 Logement et sans-abri parmi les PVVIH
Le statut de sans-abri et le logement instable peuvent avoir un impact négatif sur la santé mentale et physique, ce qui génère des obstacles au soin personnel et augmente l’utilisation de services de santé d’urgence. Suite aux épidémies concentrées de VIH dans nombre de centres urbains canadiens, la plupart des recherches récentes menées au Canada sur le logement et le VIH étaient axées sur les PVVIH habitant dans les centres des villes de Toronto et Vancouver ou dans les environs. (9;64)
Un examen systématique de la littérature sur les résultats de santé et le logement parmi les PVVIH au Canada a démontré une association positive entre la stabilité croissante du logement et des résultats de santé supérieurs. Des effets positifs ont été trouvés en termes d’observance, d’utilisation des services sanitaires et sociaux, d’état de santé et de réduction de comportements à risque. (65) Des résultats négatifs sur la santé et une qualité de vie amoindrie en termes de santé se sont également avérés associés au chômage, aux coûts ingérables des logements, à l’expérience de la discrimination liée au logement et à la dépression. (9)
Une analyse d’une cohorte de 602 PVVIH en Ontario a démontré que le lieu de résidence des PVVIH pouvait avoir un impact sur l’obtention d’un logement abordable et sécurisé. (9) Cette étude a démontré que vivre dans la région du Grand Toronto et qu’un soutien social supérieur étaient associés à une meilleure qualité de vie en termes de santé. Les PVVIH qui étaient liées à leur communauté, avaient de forts réseaux de soutien social, et se sentaient bien dans leur lieu de résidence avaient une meilleure qualité de vie en termes de santé mentale. Cependant, les PVVIH qui expérimentaient des difficultés à gérer les frais de logement, qui avaient peur de l’éviction et qui utilisaient de manière dangereuse de l’alcool et des drogues semblaient avoir une moins bonne qualité de vie en termes de santé mentale. (9)
Le quartier centre-est de Vancouver a été l’objet d’une étude plus récente sur le logement et le VIH au Canada, du fait de la forte prévalence de PVVIH, du travail du sexe et de l’utilisation de drogues injectables, ainsi que du faible statut socioéconomique des personnes résidant dans ce quartier. Dans ce quartier, certaines PVVIH occupaient une chambre individuelle dans un hôtel, soit 1,5 fois plus que les personnes non séropositives. (66) Pour les personnes n’ayant pas de logement stable, l’observance des traitements est difficile. Malgré les perceptions négatives du quartier centre-est de Vancouver, il faut noter que pour certaines personnes, ce quartier est leur lieu d’origine et un lieu où elles se sentent bien et acceptées. (67)
Donc je suis allée dans le centre-ville – les bas quartiers, tu vois? Et tout s’est bien passé pour moi. J’ai vu des gens comme moi, tu sais; je me sentais bien intégrée pour la première fois de ma vie. Je n’étais pas une étrangère, ou une personne antisociale, ou une criminelle ou une droguée. Plus personne ne me pointait du doigt. Ça a été un tournant dans ma vie, j’ai décidé que j’irais consulter et que je suivrais un traitement psychiatrique.
– Femme vivant avec le VIH/sida (67)
L’instabilité du logement et le fait d’être sans-abri ont été déterminés comme des préoccupations majeures parmi les parents vivant avec le VIH/sida, notamment les mères célibataires. Des entrevues qualitatives avec 50 parents vivant avec le VIH laissent entendre que le besoin d’un logement abordable, sécurisé et stable pour les familles peut avoir un impact sur les habitudes de vie saines et sur l’observance au traitement parmi les parents vivant avec le VIH. Des conditions de logement médiocres et des voisinages non sécurisés, ainsi que des obstacles à l’accès aux services de soutien, ont également été identifiés comme des préoccupations importantes. Les parents de cette étude ont également décrit des stigmatisations et discriminations liées au VIH, ainsi que du racisme envers eux. (45)
Lorsque vous avez des enfants, c’est dur. Vous devez vivre dans un lieu où vous vous sentez en sécurité et à l’aise.
– Parent vivant avec le VIH/sida (45)
Le logement est la préoccupation la plus importante parce que tu ne veux pas vivre dans la rue, particulièrement avec ta famille.
– Parent vivant avec le VIH/sida (45)
Les parents ayant un enfant vivant avec le VIH ont cerné un besoin critique de vivre près de leur lieu de travail et de l’école de leur enfant, de manière à être immédiatement disponibles en cas d’urgence et à protéger la vie privée de leur enfant.
Je dois être là. Comme je viens de le dire, ce serait particulièrement inconfortable pour moi de ne pas pouvoir être auprès d’elle rapidement. Donc, si elle se blesse à l’école, où personne ne connaît son état de santé, je ne souhaite pas qu’ils l’emmènent à l’hôpital. Je ne veux pas de ça. Il est donc très important pour moi d’être auprès d’elle.
– Mère d’un enfant vivant avec le VIH/sida (45)
4.6.3 PVVIH et environnement carcéral
L’environnement carcéral peut augmenter la vulnérabilité d’une personne vivant avec le VIH/sida à des résultats médiocres en termes de santé et de soutien social. La prévalence du VIH et d’autres infections transmises sexuellement et par le sang, comme le VHC et l’hépatite B, est disproportionnellement élevée dans les prisons canadiennes. (68;69) Des outils, tels que les préservatifs et les digues dentaires, qui peuvent être utilisés pour limiter la transmission des infections transmises sexuellement et par le sang, sont disponibles dans de nombreuses prisons canadiennes; cependant, certaines difficultés restent présentes en termes d’accès à ces outils. Une enquête sur les personnes incarcérées des prisons fédérales a indiqué que les problèmes d’accès étaient liés à la logistique, la discrimination et la confidentialité. (69) L’impact général de la stigmatisation et de la discrimination liées au VIH, notamment l’homophobie entre les personnes incarcérées, peut aussi rendre l’environnement carcéral hostile aux PVVIH.
Les PVVIH purgeant des peines de plus de deux ans sont incarcérées dans les prisons fédérales, et la durée de leur peine signifie qu’il est plus facile pour elles d’accéder et d’observer un traitement. Les personnes purgeant leur peine dans les prisons provinciales et territoriales font face à davantage de difficultés dans l’accès et l’observance au traitement, partiellement du fait qu’elles peuvent rester en prison seulement quelques jours ou semaines, ce qui constitue des difficultés logistiques pour l’accès aux soins de santé, car elles ne peuvent apporter leurs médicaments avec elles, et doivent consulter un médecin de la prison pour leur faire une nouvelle prescription.
Les PVVIH qui sont incarcérées font face à des difficultés uniques dans la gestion de leur santé personnelle et dans l’accès au traitement contre le VIH et aux services. Pour les PVVIH qui utilisent des drogues injectables, la récente incarcération s’est avérée associée à l’abandon du traitement pour des raisons non cliniques. (70) Dans une étude sur 12 PVVIH qui ont été récemment incarcérées en Colombie-Britannique, les participants ont décrit de nombreux obstacles au traitement contre le VIH et services inhérents. L’entrée en prison a généré des difficultés pour accéder aux médicaments contre le VIH et des interruptions de traitement des PVVIH. Certains participants ont déclaré qu’ils ne pouvaient accéder au traitement en étant incarcérés et qu’ils étaient obligés d’attendre leur libération pour reprendre le traitement. Les participants ont perçu la qualité des soins dans l’institution comme inférieure aux services liés au VIH proposés dans leurs communautés. (70)
J’ai été condamné à un mois de prison, mais j’ai purgé uniquement 21 jours. Et pendant ces 21 jours, ils ne m’ont même pas donné mes médicaments jusqu’au matin où j’ai quitté la prison. J’étais énervé (furieux]. L’infirmière m’a dit que le médecin [de l’institution] ne pouvait contacter mon médecin. Ils ne pouvaient pas trouver le numéro de mon médecin – bien sûr… tout le monde a un ordinateur…
– Personne vivant avec le VIH/sida (70)
4.7 Culture
La culture et la tradition peuvent jouer à la fois des rôles positifs et négatifs pour déterminer la santé et le bien-être des personnes et des communautés. (1) Jusqu’à maintenant, les recherches sur le VIH/sida et la culture au Canada tendaient à porter sur l’évaluation des facteurs culturels qui contribuent à la vulnérabilité et aux risques liés au VIH. Moins de recherches ont analysé les moyens par lesquels les croyances et pratiques culturelles ont un impact positif sur la vie des PVVIH. La section suivante analyse la littérature disponible sur la culture et les PVVIH au Canada; littérature qui était axée jusqu’à présent sur les Autochtones et les communautés, noires, africaines et caribéennes.
4.7.1 Culture et vulnérabilité sociale parmi les PVVIH
Pour nombre de PVVIH, le VIH est seulement un facteur de leur vie compliqué par de nombreuses charges sociales et une discrimination raciale. (42;44;71) Les Canadiens noirs ont identifié des conflits intergénérationnels, des problèmes auxquels les jeunes Noirs dans le système scolaire, le chômage, le racisme et les problèmes d’immigration prenant fréquemment la priorité sur le traitement et le soin des PVVIH. (42) Les Autochtones vivant avec le VIH/sida ont également décrit des niveaux de stigmatisation, ainsi que des problèmes liés au traumatisme intergénérationnel et aux pensionnats indiens, à la violence familiale et sexuelle, à la pauvreté, aux dépendances et aux responsabilités familiales, comme prenant la priorité sur leur santé personnelle. (44;59;71)
Je pense que la communauté noire pense qu’elle est acculée. Et si tu ne dois pas faire face au [VIH], pourquoi?
– Femme de Trinidad vivant au Canada (42)
Je me suis rendu dans des cliniques lorsque j’avais une blessure – qu’elle soit due à l’alcool ou non – j’ai ressenti comme un préjudice lorsqu’ils ont juste jeté un œil et [dit] « OK, vous avez fait quelque chose de stupide lorsque vous étiez ivre. Et ça n’a pas vraiment d’importance parce que vous êtes juste un Autochtone, et que vous allez probablement de nouveau être ivre et recommencer ».
– Autochtone vivant avec le VIH/sida (59)
La stigmatisation et la discrimination des PVVIH sont réputées comme une préoccupation importante pour nombre de communautés autochtones, ainsi que les communautés noires, africaines et caribéennes au Canada. (42;59;71)
[L’infirmière] a dit une chose très sarcastique. Elle a dit qu’elle disait toujours à ses filles que toutes les personnes venant d’Afrique sont séropositives.
– Femme du Kénya vivant au Canada (42)
Les PVVIH qui sont des minorités peuvent expérimenter la stigmatisation et la discrimination de la population plus large en fonction de leurs cultures et origines raciales, et au sein même de leur communauté, du fait de leur séropositivité. (42;44;59;71-73) Les appartenances culturelles, raciales et religieuses peuvent être des sources de stigmatisation et de discrimination contre les PVVIH. Cette stigmatisation et cette discrimination sont partiellement liées aux traditions et pratiques culturelles discriminant les gais, les personnes coupables d’adultère, les personnes qui ont plusieurs partenaires sexuels, les personnes qui utilisent des drogues injectables et les personnes qui vivent avec des maladies infectieuses. (32;42) Certaines pratiques ou croyances culturelles se sont avérées générer stigmatisation et discrimination contre les PVVIH, et peuvent générer un rejet et une exclusion de la communauté, des obstacles à l’accès aux services de santé et une dépression. (42;59;73) Certaines communautés peuvent avoir des préjugés par rapport aux PVVIH qui peuvent mener à des railleries, à un isolement social et à un rejet de la communauté et de la famille.
Certaines communautés basées sur les croyances et certains groupes religieux pensent que les populations séropositives et associées à risque – hommes gais et personnes qui utilisent des drogues injectables – sont impures et immorales, et peuvent considérer l’infection au VIH comme une punition divine pour avoir commis des actes immoraux. À l’inverse, les personnes peuvent croire que ceux qui adhèrent à leur religion ne peuvent contracter le VIH. (42;74)
Au Kenya, tout le monde va à l’église le dimanche, et vos parents vont à l’église. Donc lorsque vous allez à l’église, vous élevez très bien vos enfants et il n’y a aucune raison d’avoir de problème.
– Femme du Kénya vivant au Canada (42)
Une étude sur 30 PVVIH des communautés africaine et caribéenne de Toronto, ainsi que sur 74 femmes et hommes de ces communautés dont la séropositivité était inconnue, a démontré un certain nombre de facteurs d’isolement social et d’obstacles au traitement. (42) Les PVVIH de cette étude ont décrit leurs craintes de rumeurs dans la communauté, de railleries, de harcèlement verbal et de pertes d’amis, qui les forcent à ne pas divulguer leur infection et à éviter d’accéder au traitement et aux soins. Les normes culturelles qui empêchent de discuter des problèmes de santé sexuelle, physique ou psychologique, ont été invoquées comme causes d’un déni d’existence du VIH dans ces communautés. Il a été constaté que les hommes vivant avec le VIH évitaient de demander des soins médicaux tant qu’ils n’étaient pas à un stade critique ou final de leur maladie, ce qui semble être lié à des pressions culturelles selon lesquelles les hommes doivent être forts et retenus. En outre, les hommes de cette étude ont indiqué éviter de demander des services liés au VIH du fait de la crainte liée à l’homophobie dans les communautés et de la crainte d’être identifiés comme gais. (42) L’infection au VIH était perçue comme une « maladie des gais ». Une femme participante de Jamaïque a mis en avant la logique relative au VIH dans sa communauté :
Vous associez le VIH à l’homosexualité et venant de Jamaïque, il n’y a pas d’hommes gais en Jamaïque, n’est-ce pas? Il est donc impossible que le peuple jamaïcain contracte le VIH puisqu’il n’y pas d’hommes gais en Jamaïque.
– Femme de la Jamaïque vivant au Canada (42)
Des données qualitatives laissent entendre que les Autochtones vivant avec le VIH/sida sont fortement stigmatisés par le public en général et au sein de nombreuses communautés autochtones au Canada. (10;31;39) Dans une étude incluant 31 participants, les Autochtones vivant avec le VIH/sida décrivaient des difficultés de santé mentale continues associées à une histoire de colonisation et d’abus, de violences au sein de la famille et de la communauté, et de graves problèmes relatifs à la stigmatisation et au manque de vie privée dans leurs communautés. (39)
4.7.2 Culture et résilience parmi les PVVIH
La culture, la religion et la spiritualité jouent un rôle critique dans la résilience contre le VIH pour de nombreuses communautés culturelles vivant au Canada. Jusqu’à maintenant, les recherches sur la culture et la résilience parmi les PVVIH étaient axées sur les personnes et communautés autochtones touchées par le VIH. On a moins d’informations sur les influences positives de la culture sur la résilience des PVVIH d’autres groupes culturels.
Tous les éléments provenant des cercles de vie aux réunions pour les alcooliques et l’usage de stupéfiants, aux cercles de vie organisés pour les PVVIH dans les organismes de services liés au sida à ces conférences. C’est ce que je considère comme mes services de santé, car ils traitent de ma vitalité, de ma durée de vie [sic] et de ma guérison, vous voyez. Je n’ai pas besoin de guérir avec une p–n de bouteille. J’ai besoin de guérir mon cœur et mon âme, vous voyez. L’église, c’est mon service de santé. La hutte de sudation, c’est mon service de santé!
– Femme vivant avec le VIH/sida (44)
Je pense que ma plus grande force vient de… mon lien avec le Créateur, Dieu; et c’est de là que vient ma force. Et je regarde maintenant en arrière et je peux voir tous ces repères que je n’avais pas vus. C’est comme si mes yeux s’étaient ouverts lorsque j’ai commencé à me rapprocher du Créateur et c’est comme s’il avait ouvert mes yeux et que je pouvais soudainement voir qu’il est celui qui m’a permis de franchir toutes ces étapes en toute sécurité.
– Femme autochtone vivant avec le VIH/sida (44)
Les Autochtones vivant avec le VIH/sida et ayant participé à diverses études qualitatives ont décrit l’utilisation des pratiques de guérison autochtones dans leurs soins personnels contre le VIH, notamment les huttes de sudation, les églises, les cérémonies de purification, la demande de conseils auprès des sages, l’art et l’artisanat traditionnel. (44;73;75) De nombreux participants indiquent utiliser à la fois les cérémonies de médecine et de guérison de l’Ouest et traditionnelles des Autochtones pour traiter leur maladie. (44;75) Il faut noter cependant que certains Autochtones vivant avec le VIH/sida ayant participé à l’étude ont indiqué qu’ils n’utilisaient pas les pratiques culturelles dans la gestion de leur santé. (59) Les interventions de la communauté axées sur la reconnexion avec la culture se sont avérées encourageantes pour la résilience parmi les jeunes Autochtones vivant avec le VIH/sida. (76)
Au Canada, les chercheurs analysant les réponses de la culture autochtone et des cultures noires, africaines et caribéennes au VIH, soulignent l’importance de fournir des soins adaptés à la culture de chaque communauté pour les PVVIH dans ces communautés. (42;75) Les soins adaptés à la culture de chaque communauté peuvent impliquer du personnel qualifié et sensible, des politiques de non-discrimination, une formation en termes de confidentialité, un surpassement des barrières linguistiques ou l’incorporation de pratiques de médecine et de guérison traditionnelles culturelles.
4.8 Genre
Les rôles sexuels des femmes et des hommes, et des garçons et des filles, peut générer une vulnérabilité à des résultats de santé médiocres. L’Organisation mondiale de la Santé a défini le genre comme « ce qu’une société désigne au sujet des rôles appropriés, tâches, droits, responsabilités, comportements acceptés, occasions et statuts des femmes et des hommes les uns envers les autres ». (77) En outre, les relations entre les genres sont « souvent inégales et hiérarchiques. Les femmes n’ont généralement pas un accès équitable aux ressources comme l’argent, le pouvoir et l’influence, par rapport aux hommes ». (77) Le genre est un déterminant de la santé inextricablement lié à d’autres déterminants de la santé, notamment la culture, l’accès aux soins de santé, la vie familiale et les relations intimes.
L’inégalité des femmes et des jeunes filles liée au genre est largement constatée comme un facteur influant sur la pandémie du VIH/sida à travers le monde. Les femmes et les jeunes filles vivant avec le VIH sont plus vulnérables à des résultats sanitaires et sociaux médiocres que les hommes vivant avec le VIH. Globalement, l’inégalité des genres est connue comme limitant la capacité des femmes à accéder au traitement, à avoir des relations sexuelles protégées et à prendre des précautions en termes d’allaitement, ainsi qu’augmentant le risque de violences faite envers les femmes. (77)
Les femmes et jeunes filles vivant avec le VIH au Canada font face à des difficultés spécifiques dans la vie sociale et familiale, la santé sexuelle et génésique, la divulgation de la séropositivité, les relations intimes et l’éducation des enfants. L’impact des violences sexospécifiques contre les PVVIH, notamment les femmes et les jeunes filles, a également été noté dans de récentes études sur les expériences vécues par les femmes vivant avec le VIH en Ontario. (44;45) Bien que peu d’études aient analysé l’influence des normes sexuelles sur les hommes vivant avec le VIH, les recherches entreprises dans ce domaine ont été principalement axées sur les femmes et les jeunes filles.
Dans certains cas, la discrimination contre les femmes vivant avec le VIH est basée sur des croyances traditionnelles au sujet des genres en ce qui concerne la sexualité des femmes et le rôle social des femmes en tant que mères. Les femmes vivant avec le VIH ont le sentiment d’être perçues comme des « vecteurs » de maladie et d’infection pour les hommes et les bébés et peuvent être blâmées d’avoir infecté leurs enfants. (71;78)
Les infirmières et tout le personnel soignant, ils ne se sont même pas préoccupés de mon cas, ils ont juste parlé devant tout le monde et ont lancé un nouveau cas de sida : « Regarde ce que tu as fait à ton enfant », tu vois. « Comment peux-tu te supporter, quel genre de femme es-tu pour avoir des enfants sans réfléchir? » « Tu ne devrais même pas avoir de relations sexuelles ».
– Femme vivant avec le VIH/sida décrivant son expérience à l’hôpital après son accouchement (71)
Les normes sexuelles et les relations entre les genres influencent la perception publique des hommes et des femmes vivant avec le VIH. Le « Projet VIHsibilité » a identifié les différences dans les portraits des hommes et des femmes vivant avec le VIH dans les médias. Ce projet a analysé la présence du VIH/sida dans les journaux au Québec de 1988 à 2004. (79) Les résultats ont démontré que les femmes vivant avec le VIH/sida étaient présentées dans les médias comme des « victimes innocentes » et des « mères » ayant besoin d’un meilleur accès aux soins, aux traitements et d’un soutien, alors que les hommes vivant avec le VIH/sida étaient présentés comme des consommateurs d’héroïne, des gais, des criminels ou des personnes ayant des comportements abusifs et des personnes d’origine haïtienne.
4.8.1 Violence sexospécifique
À travers le monde, les femmes et les jeunes filles vivant avec le VIH présentent des risques supérieurs de violences sexuelles et sexospécifiques. (77) La crainte de la violence a été identifiée comme une préoccupation pour les femmes et les hommes vivant avec le VIH et le sida. (3;44;80) Bien que les recherches au Canada n’aient pas évalué la prévalence des violences sexospécifiques parmi les hommes et les femmes vivant avec le VIH, des données qualitatives indiquent que le problème est particulièrement important pour les femmes. (44;74)
Des études analysant les expériences des femmes et des jeunes filles impliquées dans le travail du sexe dans la rue dans le quartier centre-est de Vancouver – une population à forte prévalence de VIH – ont démontré que les femmes de cette population expérimentaient diverses formes de vulnérabilités sexuelles et reliées à la drogue, et luttaient contre de multiples morbidités, des difficultés de logement instable et des dépendances. (3;5) Il a également été démontré que la violence sexospécifique avait un impact négatif considérable sur les stratégies d’adaptation, sur la santé et sur la qualité de vie des femmes vivant avec le VIH au Canada. (3;44;48;81;82) Il a notamment été noté que la violence contre les femmes vivant avec le VIH au Canada était liée à des pratiques d’adaptation négatives, notamment à l’usage de l’alcool et de drogues, qui à son tour, crée une vulnérabilité accrue à des résultats de santé médiocres. (3;44)
La violence sexospécifique contre les femmes vivant avec le VIH est réputée comme générant des résultats de santé médiocres puisqu’elle a une influence négative sur l’observance au traitement et l’accès aux services de soin et de soutien. (77) Des antécédents de violences et d’agressions sexuelles peuvent dissuader certaines femmes d’accéder à des services de soins critiques en matière de santé sexuelle et reproductive. (44)
4.8.2 Genre et divulgation de son état séropositif
La divulgation de la séropositivité a été indiquée comme une préoccupation importante pour les hommes et les femmes. (10) Les femmes et les hommes peuvent ressentir une certaine anxiété à divulguer leur séropositivité à leur famille, par crainte du rejet et de l’abandon. (48)
Les femmes vivant avec le VIH peuvent avoir des difficultés à divulguer leur séropositivité par crainte de la violence de leur concubin, par crainte de l’impact sur la vie familiale et par crainte de perdre la garde de leurs enfants. (44;48) L’anxiété et la crainte au sujet de la divulgation de la séropositivité peuvent mener les femmes à cacher leur infection à leur famille, à leurs amis et à la société, et peuvent les empêcher d’accéder à des réseaux de soutien social. (48) Les craintes relatives à la divulgation contribuent à la pression dans la vie intime et familiale, notamment au désir d’être honnête et de protéger les êtres chers contre la stigmatisation et la discrimination. Ces craintes sexospécifiques placent un fardeau supplémentaire sur les épaules des femmes vivant avec le VIH/sida, notamment les femmes qui vivent des relations violentes.
Nous n’avons pas parlé ouvertement de cela. Et je ne voulais pas les effrayer à propos de ma séropositivité, car ce sont des enfants – je ne savais pas comment ils allaient prendre la chose. J’ai alors pensé qu’il pourrait y avoir une certaine stigmatisation dans le foyer – ne pas partager les mêmes tasses, les toilettes et tout le reste. Et donc, je n’ai pas abordé le sujet.
– Femme vivant avec le VIH/sida (48)
Vous savez, j’avais peur. J’avais peur de leur dire [ma famille]. Le fait de ne pas savoir comment ils allaient réagir; (j’avais l’impression] que j’allais perdre ma famille à cause de cela.
– Femme vivant avec le VIH/sida (48)
4.8.3 Genre et culture
Les normes sexuelles et les relations entre les hommes et les femmes varient d’une culture à l’autre et peuvent avoir un impact considérable sur la santé des personnes de leurs communautés. (77) Certaines croyances culturelles au sujet du genre peuvent contribuer à la vulnérabilité sanitaire et sociale des femmes vivant avec le VIH au Canada.
Dans une étude menée auprès de 26 femmes d’origine africaine et caribéenne vivant avec le VIH/sida en Ontario, les participantes ont noté des pratiques sexistes, liées à la tradition culturelle qui régit le rôle de la femme dans les mariages et dans les familles, qui contribuaient au silence au sujet du VIH. (32) Une autre étude portant sur des femmes d’origine africaine et caribéenne vivant avec le VIH/sida à Toronto, ainsi que des fournisseurs de soins engagés dans les services liés au VIH parmi cette population, laisse entendre que les traditions culturelles et les normes sexuelles soutiennent un environnement familial patriarcal, dans lequel les femmes peuvent avoir un contrôle limité sur leur sexualité.
[Il] n’est pas acceptable de laisser entendre que vous ne faites pas confiance à votre partenaire. En prenant cela en considération, c’est une partie de la façon dont sont considérées les femmes; et cette partie est le sexe, le problème de confiance, vous n’êtes même pas supposé l’aborder.
– Femme du Kénya vivant avec le VIH/sida, (74)
Les femmes vivant avec le VIH ont indiqué que la crainte d’être ostracisées et isolées suite à leur infection au VIH contribue au déni, au silence et au secret. Les perceptions des stigmatisations dans cette communauté peuvent dissuader les femmes d’accéder à des services de soins de santé critiques et les empêcher de chercher à communiquer dans des réseaux de soutien social précieux. (74)
Je suis une femme guyanienne qui travaille et je viens d’une famille [sic] musulmane très traditionnelle qui est réputée dans ma communauté… mais je n’ai toujours pas franchi le pas de consulter une femme médecin dans ma communauté, car la probabilité selon laquelle elle pourrait connaître ma famille m’empêche d’aller la voir.
– Femme guyanienne vivant avec le VIH/sida (74)
Une femme musulmane est autorisée à toucher uniquement son mari. Donc ils diraient, « Tu es musulmane, comment as-tu contracté cette maladie? » Ils pourraient se moquer de toi.
– Femme somalienne vivant avec le VIH/sida (42)
Les hommes d’origine caribéenne et africaine et vivant avec le VIH peuvent expérimenter des difficultés spécifiques liées à l’homophobie inscrite dans les valeurs culturelles. Une importante étude sur les communautés caribéennes et africaines à Toronto a démontré que les hommes gais sont souvent fortement stigmatisés dans ces communautés, ce qui mène à des situations de secret et de caractère blâmable. (42) L’homophobie peut avoir un impact de restriction dans ces communautés en termes d’accès aux soins, de traitements et du soutien.
Quelques études ont analysé les difficultés sexospécifiques du fait de vivre avec le VIH parmi les femmes autochtones. (44;71;72) Les perceptions de stigmatisation et expériences de discrimination dans cette population sont composées de la discrimination contre les femmes et les jeunes filles autochtones. Les images sexualisées et les stéréotypes véhiculés envers les femmes autochtones peuvent produirent des discriminations liées au VIH et au genre contre les femmes autochtones vivant avec le VIH.
Je reçois des appels… des personnes m’appellent « la squaw qui a le sida » et toi, tu le mérites certainement, parce que les squaws méritent de mourir, « Sachant qu’on ne peut pas vous tuer toutes, le sida va vous tuer ».
– Femme autochtone vivant avec le VIH/sida (71)
4.9 Accès aux services de santé
L’accessibilité aux services de santé est un déterminant fondamental de la santé; l’accès aux soins financés publiquement est une garantie de la Loi canadienne sur la santé. Malheureusement, les inégalités sociales et économiques empêchent un accès équitable aux services de santé parmi les Canadiens. De nombreuses personnes font face à des obstacles pour les services de soins de santé, notamment en termes d’inaccessibilité physique et d’isolement social, problèmes socioculturels, barrières linguistiques, barrières sexospécifiques et coûts des soins de santé non fournis publiquement. (1) Bien que la plupart des coûts de traitement des PVVIH soient publiquement financés, et que de nombreux progrès aient été effectués pour améliorer la disponibilité et la qualité des traitements et services de soins liés au VIH, de nombreuses personnes vivant avec le VIH au Canada continuent de faire face à de multiples obstacles pour accéder aux services de soins et de soutien critiques liés au VIH. (12)
Les PVVIH consultent non seulement leurs médecins pour une expertise médicale et clinique, mais aussi pour une expertise légale et réglementaire pour savoir comment accéder aux services comme les prestations d’invalidité et les logements subventionnés ainsi qu’une expertise morale et éthique. (83) Outre les services de santé, de nombreuses PVVIH accèdent à de nombreux services sociaux, notamment les organismes communautaires, le soutien des pairs, les services de consultation, l’encadrement pédagogique, le soutien financier, le soutien au logement, les banques alimentaires et les programmes de loisirs. (41)
Les politiques et programmes encourageant le test, la détection précoce et l’accès aux soins, au traitement et au soutien se sont améliorés au fil du temps. Malgré ces progrès importants, de nombreuses PVVIH continuent d’être diagnostiquées à des stades avancés de leur maladie. (84) Une récente étude sur 13 cohortes canadiennes et américaines a démontré que l’analyse de l’état immunitaire des patients lors de la première présentation aux services liés au VIH avait dénombré un total de 44 491 participants vivant avec le VIH/sida. L’âge moyen de présentation initiale aux soins liés au VIH a augmenté au fil des années. Bien que le taux de CD4 à la présentation initiale ait augmenté au cours des 11 dernières années, de nombreuses PVVIH continuent d’accéder au premier test avec un taux de moins de 350 cellules/mm3. (84) En d’autres termes, de nombreux patients continuent d’être testés à des stades avancés de leur maladie, ce qui implique un besoin pressant d’augmenter l’accès aux tests de séropositivité, à un diagnostic précoce et au traitement.
Ces retards dans l’accès au test et au traitement apparaissent également dans des conditions liées au VIH. Malgré les forts taux de dépistage de cancers du col de l’utérus anormaux parmi les femmes vivant avec le VIH, le dépistage parmi cette population reste faible. (85)
4.9.1 Obstacles à l’accès des services de lutte contre le VIH pour les PVVIH
Les perceptions de stigmatisation et discrimination peuvent avoir un impact sur l’accès des PVVIH aux services de santé et services de soutien. Les PVVIH peuvent percevoir une stigmatisation ou des jugements négatifs dans certaines structures de soins de santé, ce qui peut les mener à éviter ce type de services. (51;83)
Les politiques au niveau organisationnel des services de santé peuvent s’ajouter aux perceptions de stigmatisations liées au VIH. Dans une étude sur les perceptions des PVVIH au sujet des services de soins de santé, certaines ont exprimé une préférence pour les services spécialisés liés au VIH, alors que d’autres se sont senties traitées différemment dans les services ciblés, ce qui a contribué à augmenter la stigmatisation et la discrimination. (40)
Avoir notre immeuble identifié [comme un organisme de services liés au sida] est affreux pour moi. Je ne pense pas que nous avons besoin de placer « VIH » sur la façade de notre immeuble. Les personnes doivent pouvoir venir et quitter notre service sans que la stigmatisation ne leur colle à la peau.
– Personne vivant avec le VIH/sida (40)
Les perceptions des stigmatisations peuvent agir comme un moyen de dissuasion pour accéder aux services de soins critiques et autres services de soutien. Les PVVIH peuvent éviter d’accéder à ces services de peur d’être identifiées comme séropositives par les autres. Des pratiques systématiques dans les structures de soins de santé, notamment des précautions universelles (comme l’utilisation de gants et de masques) peuvent être perçues comme une forme de stigmatisation par les PVVIH et ainsi les inciter à éviter les services liés au VIH. (39) Le besoin perçu de divulguer sa séropositivité aux travailleurs de la santé, associé au besoin de garder cette séropositivité secrète, a également été souligné comme un obstacle potentiel à l’accès aux services de santé. (39)
Elle [réceptionniste] veut savoir pourquoi vous souhaitez voir un médecin. Il y a une pièce pleine de drogués et de personnes derrière moi, aucun élément de séparation entre nous, et elle souhaite savoir ou souhaite que je lui explique pourquoi je suis là pour voir un médecin. Je ne vois pas en quoi cela regarde les autres. Si je souhaite voir un médecin, c’est mon droit.
– Personne vivant avec le VIH/sida (39)
Les participants ont souligné l’importance considérable de protéger la vie privée des patients dans les centres de service avec des structures physiques ouvertes où sont présents d’autres patients. Les stratégies qui limitaient la stigmatisation pour les PVVIH incluaient les services confidentiels liés au VIH ainsi que des services non liés au VIH, de même que des mesures pour éviter la divulgation de la séropositivité aux fournisseurs de soins de santé. (39)
Le médecin a dit « Vous n’êtes pas dans l’obligation d’aller les informer de votre séropositivité aujourd’hui, car ils savent déjà que vous avez le VHC. Ils prendront les mêmes précautions que pour le VIH ».
– Personne vivant avec le VIH/sida (39)
Nous avions toujours des personnes portant une maladie infectieuse, mais certains jours nous avions seulement des personnes portant le VIH. Ce que nous essayons de faire maintenant, c’est d’amener d’autres patients, de façon à ce que nous ayons une clientèle différente dans la salle d’attente.
– Fournisseur de soins de santé (39)
Un modèle intéressant pour contrer certains de ces obstacles a été développé dans une étude de Hamilton où sept PVVIH avaient un rôle de tuteurs de ressources dans des sessions avec des groupes d’étudiants en physiothérapie et en ergothérapie et résidents de médecine familiale. Les tuteurs en ressources apportaient leurs perspectives sur des problèmes liés à la vie quotidienne avec le VIH, aux problèmes de traitement, à la culture, au statut socioéconomique et à leurs expériences passées avec des professionnels de la santé. Les étudiants ont identifié le fait que cette expérience leur a permis de mieux comprendre, et de façon plus personnelle, les PVVIH et de remettre en question certaines de leurs attitudes et hypothèses à propos du VIH. Ces expériences ont été clairement bénéfiques pour les tuteurs en ressources joués par les PVVIH; les participants ont identifié un impact positif sur leurs compétences en enseignement, leur conscience de soi, leur compréhension du VIH, leur confiance en l’enseignement et leur vie quotidienne. (55)
4.9.2 Accès aux services de santé parmi les populations distinctes vivant avec le VIH/sida
La stigmatisation et la discrimination contre les personnes qui utilisent des drogues injectables contribuent aux obstacles à l’accès aux services sanitaires et sociaux parmi cette population. (86) La reconnaissance accrue des avantages d’un traitement complet contre le VIH et des modèles de soins ont indiqué à la recherche la valeur potentielle d’une injection supervisée et de sites de soins liés au VIH. (87) Une étude qualitative impliquant des entrevues avec 22 PVVIH qui utilisent des drogues injectables, et leurs fournisseurs de soins de santé, a analysé l’impact d’un programme d’injection supervisée proposé par le Dr Peter Centre, une structure de soins contre le VIH à Vancouver. Les résultats de cette étude ont révélé que les programmes de services liés au VIH intégrés peuvent avoir un impact positif sur l’accès aux soins en favorisant des relations de confiance entre le patient et le fournisseur de soins de santé, en améliorant l’accès au traitement pour les infections liées aux injections et en améliorant la participation et la connaissance des pratiques d’injections sécurisées des PVVIH. (87)
Il existe un accès et une utilisation limités au traitement contre le VIH par les travailleurs du sexe dans les rues du quartier centre-est de Vancouver. Des données, collectées au cours d’une évaluation des besoins de base sur 159 personnes accédant à un centre de services destiné aux travailleurs du sexe dans les rues, ont démontré que, malgré l’accessibilité et l’utilisation élevées des services dans le quartier, les services spécifiques liés au VIH étaient très peu utilisés. Bien que 34 participants (23 %) aient indiqué qu’ils vivaient avec le VIH, seuls 14 (9 %) accédaient au traitement. Des auto-analyses ont indiqué que les obstacles à l’accès au traitement étaient largement attribuables au manque d’informations et aux mauvaises idées sur le traitement. Les obstacles cités pour accéder au traitement incluaient une connaissance inappropriée, la crainte des effets secondaires, des difficultés à suivre les régimes médicamenteux quotidiennement et à prendre des rendez-vous réguliers et la crainte de révéler l’infection au VIH à d’autres. (5)
Certaines études ont indiqué que les Autochtones vivant avec le VIH/sida consultent moins leurs médecins que les PVVIH non autochtones et ne commencent pas systématiquement de traitement antirétroviral. Une étude en Colombie-Britannique a démontré que les Autochtones vivant avec le VIH/sida décédaient plus facilement du sida que les PVVIH non-autochtones. (88) Les obstacles à l’accès aux soins de santé pour les Autochtones vivant avec le VIH/sida incluent l’expérience ou la perception du racisme et de la discrimination de la part des fournisseurs de soins de santé et le manque de services de soins adaptés à leur culture. Pour les Autochtones vivant avec le VIH/sida dans des communautés petites ou isolées, la crainte de divulguer leur séropositivité, et le manque de soins spécialisés contre le VIH peuvent également constituer des obstacles. (2) Des recherches menées dans des communautés noires indiquent également des obstacles tels que la discrimination, un manque de compréhension et d’adaptation des informations d’un point de vue culturel, et des barrières linguistiques et culturelles. (6)
Dans une étude menée sur 34 jeunes vivant avec le VIH, la plupart d’entre eux étaient des utilisateurs des services proposés par les organismes de services sanitaires et sociaux et étaient généralement satisfaits de ces services. Plusieurs ont trouvé que les organismes de services liés au sida n’étaient pas « adaptés aux jeunes » et ont exprimé le souhait d’avoir des services plus personnalisés pour les jeunes. (41) Une étude axée sur les jeunes vivant avec le VIH et Internet a démontré que, malgré le fait que les jeunes utilisent davantage Internet, ils l’utilisent principalement pour la communication et les loisirs. Bien que leurs recherches d’informations sur la santé soient rares, les participants ont exprimé leur soutien à l’idée de créer un site Internet conçu pour les jeunes vivant avec le VIH. (89)
Comme il est indiqué dans le chapitre 3, il y a de plus en plus d’adultes plus âgés vivant avec le VIH au Canada. Sachant que la majorité des services est perçue comme étant axée sur les besoins des adultes séropositifs plus jeunes, des préoccupations ont été exprimées sur les obstacles potentiels aux services pour les personnes plus âgées vivant avec le VIH/sida. Cependant, une étude analysant la capacité des personnes plus âgées à accéder aux services sanitaires et sociaux laisse entendre que leurs attitudes positives et proactives ainsi que leurs connaissances sur la maladie, facilitent leur accès aux services. (90) Cette étude a démontré que les personnes plus âgées vivant avec le VIH accèdent à divers soutiens sociaux et affectifs, ainsi qu’à des organismes de services liés au VIH, comme les jeunes personnes vivant avec le VIH.
4.9.3 Organismes de service de première ligne et réseaux d’entraide
De nombreuses PVVIH et personnes à risque d’infection au VIH accèdent aux renseignements en matière de santé et au soutien des organismes de services liés au sida et des organismes de services de première ligne dans la communauté, en plus ou en substitution des services de santé. Néanmoins, comme on l’a mentionné, certaines PVVIH peuvent hésiter à les utiliser. Les organismes de services liés au sida dans la communauté jouent un rôle important pour apporter du soutien aux PVVIH les plus vulnérables. Une étude menée auprès de 297 PVVIH en Ontario indique que ces organismes sont fréquentés par ceux qui en ont le plus besoin. L’étude a démontré que ceux qui accèdent aux organismes de services liés au sida dans la communauté ont bien souvent un état de santé beaucoup plus mauvais, des handicaps physiques et une dépression que ceux qui ne les fréquentent pas. Ils sont également plus pauvres et utilisent plus les services sanitaires et sociaux hors hôpital. (91) Ces organismes sont considérés comme ne jugeant pas et comprenant les besoins spécifiques et réalités des communautés qu’ils servent. Les PVVIH jouent souvent un rôle clé dans ces organismes, en offrant des services de conseil et de soutien.
Malgré ce rôle important, les fournisseurs de services de première ligne ont des difficultés à fournir ce soutien aux PVVIH vulnérables. Une étude qualitative auprès de 59 fournisseurs de services de première ligne en Ontario a démontré qu’un consensus finançant les contraintes administratives peut empêcher les fournisseurs de services de répondre aux besoins de leurs patients. (92) Les fournisseurs indiquaient qu’ils jouaient un rôle de « garde-fou » entre les patients et le financement du gouvernement. Les fournisseurs de services avaient l’impression que leur rôle devenait de plus en plus un rôle rationalisant et limitant l’accès aux ressources et non un rôle de soutien sans jugement des PVVIH.
Les modèles d’intervention sur le VIH menés par des pairs, qui impliquent des personnes vivant avec le VIH formant d’autres personnes vivant avec le VIH, ont récemment démontré le potentiel d’améliorer la prise du traitement et son observance parmi les PVVIH marginalisées. (48;93) Une étude sur l’observance au traitement parmi 20 travailleuses du sexe vivant avec le VIH à Vancouver a démontré que le fait de participer à des réunions augmentait l’estime de soi, le soutien moral et social, limitait l’ennui, limitait le travail du sexe pour survivre et limitant le temps passé dans la rue et à consommer des drogues. Les participantes ont également attribué une stabilité supérieure en matière d’observance du traitement et de meilleurs résultats de charge virale à la participation aux réunions. (94) D’autres données anecdotiques confirment la valeur du soutien des pairs dans la gestion de la santé parmi les PVVIH au Canada. (48;93)
Je n’espérais strictement rien; jusqu’à ce que j’apprenne des autres et de la maladie, j’ai alors commencé à espérer, et c’est comme si j’avais eu cet espoir depuis 25 ans et qu’il ne m’avait jamais quitté. Tu peux lire ça dans un livre et avoir la même réaction, donc c’était vraiment génial.
– Personne vivant avec le VIH/sida (93)
4.9.4 Réinsertion sociale
Pour nombre de PVVIH, le VIH est maintenant une condition chronique, épisodique, ce qui signifie que les services de réhabilitation jouent un rôle important et continu pour maintenir les fonctions vitales des personnes. La réinsertion dans le contexte du VIH peut être définie comme « un processus dynamique qui inclut toutes les tâches de prévention ou de traitement ou services qui traitent les défaillances corporelles, les limitations d’activités et les restrictions à la participation à la vie sociale d’un individu ». (95) La réinsertion prend un point de vue holistique du traitement, elle est à la fois orientée vers l’objectif final et axée sur les besoins du patient; les PVVIH contrôlent les soins qui leur sont donnés. (27)
La réinsertion signifie vivre au mieux que tu peux à ce moment de ta vie selon le pronostic.
– Personne vivant avec le VIH/sida (95)
Il existe de nombreux domaines dans la vie où la réinsertion peut aider à maintenir ou à améliorer les fonctions vitales d’une personne vivant avec le VIH/sida – physique (c.-à-d. gestion de la douleur et faiblesse des muscles), fonctionnel (c.-à-d. conservation de l’énergie, modification des activités de la vie quotidienne), psychologique (c.-à-d. développement spirituel et personnel, compétences cognitives), participation à la communauté (sociale et professionnelle, p. ex. modification du lieu de travail et formations à d’autres compétences). (31;48;95) Ainsi, il existe de nombreux fournisseurs de services professionnels dans le processus de réinsertion, notamment les réhabilitations traditionnelles, par exemple l’ergothérapie et la physiothérapie, en plus des professions complémentaires, tels que le travail social, la psychologie et la nutrition.
Les obstacles à l’accès aux services de réinsertion sociale par les PVVIH inclu les problèmes financiers. Par exemple, il existe peu de financement public pour les nombreux services de réinsertion sociale, et ceci peut limiter l’accès à ceux qui n’ont pas les garanties complémentaires d’assurance pour ces services. Les problèmes liés à la nature des services dispensés aux populations ciblées, notamment la stigmatisation, la discrimination, les contextes culturels et les conditions personnelles peuvent signifier que les PVVIH aient des difficultés d’accès complet aux services de réinsertion sociale. Un autre obstacle, les PVVIH peuvent ne pas être bien informées de la disponibilité des services de réinsertion sociale, et ainsi ne peuvent pas réaliser que leur situation peut être améliorée grâce à des services de réinsertion spécifiques. (63;95)
De récentes recherches ont démontré qu’il existe des lacunes entre les besoins de réinsertion des PVVIH et les services qui sont actuellement offerts. Dans une étude portant sur 214 fournisseurs canadiens de soins de santé liés au VIH qui peuvent renvoyer des PVVIH vers des services de réinsertion, il a été déterminé que les PVVIH étaient renvoyées vers un nombre limité de services de réinsertion. La majorité des renvois étaient vers des services d’assistance sociale et des organismes de services liés au VIH/sida et seul un nombre limité étaient des professionnels traditionnels de la réinsertion, comme des physiothérapeutes ou ergothérapeutes en cas de défaillance physique ou limitation des activités. (63) En outre, en 2008, une enquête sur 1 058 fournisseurs de services de réinsertion a démontré que bien qu’une majorité souhaitait travailler avec les PVVIH, seuls 39 % avaient réellement fournir des services aux PVVIH l’an passé. (96)
4.10 Habitudes de vie et compétences d’adaptation personnelles
Les choix de santé individuels, les comportements (comme faire de l’exercice, le régime alimentaire, le tabagisme et la consommation de drogue), et les compétences d’adaptation ont un impact sur la santé générale. Les habitudes de vie des individus peuvent être façonnées par les environnements sociaux et économiques dans lesquels ils vivent, travaillent, apprennent et évoluent. (1) L’exercice et l’alimentation chez les PVVIH, dans le cadre d’un mode de vie sain, sont traités dans le chapitre 3 du présent rapport. Les recherches sur les habitudes de vie personnelles chez les PVVIH au Canada traitent les problèmes des comportements liés à la santé et des mécanismes d’adaptation, de la santé mentale et de la qualité de vie.
Gérer les soins liés au VIH implique beaucoup d’efforts de la part des PVVIH – il faut trouver le bon médecin et d’autres sources de soutien; il faut trouver des renseignements liés à la santé et les partager avec les amis, la famille et les professionnels; il faut s’informer sur les traitements antirétroviraux et observer les traitements antirétroviraux; et il faut suivre un régime alimentaire sain et faire de l’exercice. (54)
4.10.1 Compétences et stratégies d’adaptation
La force des compétences et stratégies d’adaptation s’est avérée déterminante sur les résultats de santé et la qualité de vie liée à la santé des PVVIH. (93;97;98) À l’inverse, des stratégies d’adaptation potentiellement dangereuses, comme la consommation de drogue ou d’alcool, sont réputées pour avoir un impact négatif sur la santé et la qualité de vie. (59;97) Les Autochtones vivant avec le VIH/sida qui consomment des drogues et de l’alcool ont décrit les dépendances comme des mécanismes d’adaptation pour faire face aux traumatismes passés et antécédents d’abus, ainsi qu’au diagnostic et au fait de vivre avec le VIH. (39;59;99) Comme il est indiqué dans le chapitre 3, les PVVIH présentent des taux élevés de problèmes de santé mentale, ce qui peut avoir un effet négatif sur leurs habitudes de vie et sur leurs mécanismes d’adaptation.
La prévalence du tabagisme est environ trois fois supérieure parmi les PVVIH que parmi la population générale. (100) Une récente étude sur 97 PVVIH a analysé l’impact de l’activité physique et du tabagisme sur la mesure de la qualité de vie des PVVIH. Une activité physique à un rythme régulier adaptée au niveau et à la tolérance des PVVIH était associée à des douleurs amoindries parmi les PVVIH ayant des douleurs chroniques et à une meilleure qualité de vie mentale. La même étude a indiqué que le fait de fumer chez les PVVIH était associé à une santé mentale et à des compétences d’adaptation moins bonnes. (97) Cette étude a également indiqué qu’une résolution active des problèmes et une approche axée sur les tâches des facteurs de pression étaient associées à une meilleure qualité de vie des PVVIH. À l’inverse, une approche plus affective des facteurs de pression était associée à une qualité de vie moins bonne. (97)
Dans une étude axée sur les PVVIH utilisant des drogues injectables, les choix de santé individuels semblaient jouer un rôle important dans l’observance au traitement, l’influence des décisions pour remplir les prescriptions, l’acquisition des aliments nécessaires et la prise de médicaments de manière cohérente et au moment approprié. (101)
4.10.2 Résilience des PVVIH en ce qui concerne les habitudes de vie
Récemment, des recherches ont commencé au Canada pour documenter et analyser les sources de résilience – comme la participation dans la communauté, la foi et la spiritualité, les réseaux sociaux et la famille. (102) Au Canada, les PVVIH de divers milieux utilisent des stratégies d’adaptation actives et améliorent leur santé et leur qualité de vie. (48;59;103) Nombre de PVVIH pensent que vivre avec le VIH leur permet de réaliser le caractère précieux de leur vie.
Surpasser la mort et réaliser que je peux améliorer ma vie… c’est ce qui m’a encouragé et ce qui peut me permettre de faire avancer les choses. Je peux améliorer ma qualité de vie grâce à mon attitude, grâce à mon comportement.
– Personne vivant avec le VIH/sida (48)
En 2008, une enquête auprès de 381 PVVIH a permis de rapporter des expériences à la fois négatives et positives liées au fait de vivre avec le VIH. Parmi les expériences positives, 75 % ont rapporté qu’elles avaient réévalué leurs valeurs, 47 % ont indiqué une meilleure spiritualité, 44 % ont rapporté que leur condition physique était améliorée grâce à des exercices physiques plus fréquents, et 32 % ont rapporté de meilleures relations avec leur famille. (38)
La foi et la spiritualité ont été déterminées comme une source importante de soutien pour s’adapter à leur condition. (10;32;39;44;48;73;93;102;104) Les PVVIH ont indiqué que la religion et la spiritualité leur avaient donné un sentiment d’espoir selon lequel les choses iraient bien pour elles et pour leurs familles. (104) La spiritualité peut également être un outil important pour s’occuper des siens et la perte des êtres chers. (102)
Si je n’avais pas eu l’église, je ne serais pas sorti de cette période difficile; quand j’étais vraiment très malade, ils m’ont gardé vivant. J’étais définitivement ancré entre l’église et ma famille.
– Personne vivant avec le VIH/sida (39)
L’activisme pour lutter contre le VIH a trouvé une forte expression dans l’art dès le début de l’épidémie en Amérique du Nord. Les approches de santé et de guérison basées sur les arts sont une voie d’apprentissage et d’acquisition de techniques d’adaptation positives. (104;105) La pratique de la cartographie corporelle comprend l’illustration d’expériences personnelles, sociales, géographiques, politiques et émotionnelles liées à la vie avec le VIH/sida sur une image de corps humain en taille réelle. (105)
Le projet Noms, ou courtepointe sida – une courtepointe faite de nombreux petits carrés commémorant les noms de nombre de PVVIH assemblé en 1989 – a été traité dans une étude sur la compréhension de l’espoir des PVVIH. (104) La courtepointe rappelait aux PVVIH qu’il y a de l’espoir dans la maladie et que le VIH n’est pas nécessairement une condamnation à mort.
[La courtepointe] vous fait réaliser que vivre encore 20 ans [est possible]. Vous pourriez vivre les vingt à trente prochaines années. Les personnes regardent cette [courtepointe vivante] et voient que vous ne mourrez pas après deux semaines, six mois ou plus. Vous pourriez vivre éternellement. Ou beaucoup plus longtemps que vous ne le pensez.
– Personne vivant avec le VIH/sida (104)
Comme il a été discuté dans la section sur les réseaux sociaux, nombre de PVVIH ont trouvé que la participation à l’activisme contre le VIH dans la communauté et le soutien étaient une source importante d’encouragement, qui les aidait à s’adapter à leur condition. L’implication dans l’activisme communautaire a été décrite par les PVVIH comme offrant un sentiment d’utilité et d’espoir dans le sens où leurs contributions permettaient de faire avancer les choses pour éviter de nouvelles infections et des souffrances supplémentaires. (104) Les PVVIH qui sont devenues des éducateurs en VIH ont indiqué que l’expérience avait amélioré leur conscience d’elles-mêmes, leur compréhension du VIH et leur confiance dans l’enseignement et la vie quotidienne. (55) Les femmes vivant avec le VIH ont indiqué que la participation dans la communauté leur avait offert un sentiment d’utilité et d’inspiration. (48)
Les jeunes ont indiqué que la participation à l’activisme lié au VIH dans la communauté peut contribuer à une vie plus positive avec le VIH. (106)
J’ai plus confiance en moi. Je réalise que j’ai beaucoup à donner.
– Personne vivant avec le VIH/sida (55)
Tu es toujours impliqué, tu ne peux jamais rien oublier derrière toi; tu es la personne que tu es aujourd’hui grâce à qui tu étais hier… j’ai beaucoup grandi. J’ai beaucoup appris. Je pense que cette attitude positive m’a permis d’avancer et m’a donné le courage de faire les choses que je devais faire et que je voulais faire.
– Femme vivant avec le VIH/sida (48)
La participation à la communauté est une source de résilience pour nombre de PVVIH, elle les aide à faire face à de nombreuses difficultés liées aux déterminants de la santé.
Chapitre 5 – Recherche actuelle sur le VIH/sida
Les recherches sur le VIH et le sida au Canada sont multidisciplinaires. Ce chapitre présente un aperçu des projets de recherche sur les personnes vivant avec le VIH/sida (PVVHI) financés entre 2008 et 2010, axés sur la recherche dans les domaines suivants : comportement, économie, épidémiologie, droit et psychosociologie. Des caractéristiques sélectionnées sont relevées dans l’analyse des projets, y compris l’emplacement géographique et la population concernée. Les caractéristiques de projet analysées comprennent la capacité de la recherche communautaire, la diffusion des résultats, les recherches sur les politiques de santé, et le transfert des connaissances. D’autres thèmes de recherche analysés comprennent les déterminants de la santé, le traitement, la santé mentale, et la résilience. Une liste complète des 148 projets relevés se trouve à l’annexe B, avec leurs résumés initiaux (le cas échéant).
5.1 Méthodologie
L’information communiquée dans ce chapitre a été recueillie auprès d’organismes nationaux et provinciaux sélectionnés qui financent la recherche sur le VIH/sida au Canada, ou qui fournissent des endroits où présenter la recherche sur le VIH. À l’échelle nationale, ils comprenaient les Instituts de recherche en santé du Canada (IRSC), l’Association canadienne de recherche sur le VIH (ACRV), la Fondation canadienne de recherche sur le sida (CANFAR) et le Conseil de recherche en sciences humaines du Canada (CRSH). Les organismes de financement provinciaux auprès desquels de l’information a été recueillie comprennent le Centre d’excellence sur le VIH/sida de la Colombie-Britannique, la Fondation Michael Smith pour la recherche en santé, le Fonds de recherche du Québec – Société et culture (FQRSC) et le Réseau ontarien de traitement du VIH (ROTV).
Les projets de recherche inclus dans ce chapitre répondaient à tous les critères de sélection suivants :
1) Le projet a été financé par un des organismes ci-dessus entre 2008 et 2010. Pour les projets des Instituts de recherche en santé du Canada et la plupart des projets du Réseau ontarien de traitement du VIH, qui indiquaient les dates de début des projets, on a utilisé la période de deux ans entre octobre 2008 et octobre 2010.
2) Le projet portait précisément sur le VIH/sida et se rapportait aux PVVIH.
3) Le projet de recherche était basé au Canada, ou était directement pertinent aux Canadiens vivant avec le VIH/sida.
Les critères d’exclusion comprenaient :
(1) Le projet de recherche portait exclusivement sur la vulnérabilité à l’infection au VIH ou sur les travaux de prévention.
(2) Le projet de recherche était lié à la science fondamentale, à la microbiologie ou à la médecine clinique.
(3) Le projet de recherche était une étude internationale menée à l’étranger par des chercheurs canadiens, sauf si la nature de l’étude offrait des renseignements supplémentaires sur l’expérience vécue de PVVIH au Canada.
Il est présumé que la recherche terminée avant 2008 aurait été publiée et relevée dans l’examen de la littérature didactique et de la littérature grise effectué pour les chapitres précédents de ce rapport d’état. Elle est donc exclue de ce chapitre. Par conséquent, en raison du décalage parfois long entre la réalisation de la recherche et la publication de celle-ci, il se peut que certains documents ne soient pas compris dans l’une ou l’autre des sections. Les projets inclus dans l’annexe B devaient être terminés en 2008 ou plus tard, ou sont en cours d’élaboration. De plus, la recherche financée par le secteur privé ne fait pas partie de la portée du présent rapport.
Il est à noter que la recherche financée par l’entremise des volets de financement de la science fondamentale, de la microbiologie ou de la médecine clinique est très pertinente aux PVVIH. Cette recherche a toutefois été exclue, comme ce rapport porte sur l’expérience vécue des PVVIH et sur l’incidence des déterminants de la santé sur ces personnes.
Il convient également de noter que toutes les populations touchées par le VIH et le sida au Canada ont été incluses dans les critères de recherche, y compris les hommes gais et les autres hommes ayant des relations sexuelles avec des hommes (HARSAH), les utilisateurs de drogues injectables, les personnes provenant de pays où le VIH est endémique, les Autochtones, les personnes incarcérées, les jeunes à risque et les femmes.
5.1.1 Limites de la méthodologie
Une des limites de la stratégie de sélection est que certains projets sont subventionnés par plus d’un organisme ou reçoivent plus d’une subvention du même organisme dans une différente année. Par conséquent, certains projets peuvent être consignés dans l’annexe B plus d’une fois. Réciproquement, des fonds ont été offerts pour financer le salaire des chercheurs, les bourses aux étudiants, l’application des connaissances ou les coûts d’exploitation; par conséquent, la même source de financement peut être utilisée pour subventionner plus d’un projet sur plusieurs années successives, où un seul projet est indiqué dans la demande présentée à la source de financement.
Une deuxième limite de la méthodologie est qu’il n’y avait pas de résumés et de descriptions entières pour tous les projets. Dans certains cas, les PVVIH peuvent ne pas avoir été définies dans les données sommaires des projets comme une population étudiée. Afin de neutraliser cette limite, les projets pour lesquels il n’y avait pas de résumé ont été inclus seulement si des termes de recherche ont été utilisés dans le titre ou notés en tant que mots clés du projet. Certaines descriptions de projet ont dû être examinées davantage, et on a communiqué avec les chercheurs principaux lorsque cela était possible afin de déterminer si leurs projets portaient précisément sur les PVVIH au Canada. Bref, il se peut que certains projets ayant trait aux PVVIH n’aient pas été consignés dans le cadre du processus de recherche en raison des limites des stratégies de recherche, des critères d’exclusion et de la portée du présent rapport.
5.2 Aperçu de la recherche sur le VIH/sida financée entre 2008 et 2010
Cette section présente un aperçu des 148 projets de recherche qui ont été relevés comme étant financés entre 2008 et 2010 sur des enjeux liés à la vie avec le VIH ou le sida au Canada. Les renseignements présentés à l’annexe B comprennent : le titre du projet de recherche, le nom des chercheurs, le résumé du projet, ainsi que les dates et les sources de financement. Chaque projet de recherche est désigné par un numéro d’identification du projet (p. ex. R1) qui correspond à la description de projet à l’annexe B. Il est à noter que certains projets sont mentionnés plus d’une fois dans l’analyse, car plus d’un thème peut être indiqué dans la description de projet.
5.2.1 Répartition des projets de recherche selon l’emplacement géographique
L’emplacement géographique de chaque projet de recherche a été évalué en déterminant la province ou le territoire où la recherche est menée. La majorité des 148 projets de recherche n’indiquent pas un endroit principal pour la recherche. Parmi les 71 projets qui indiquent un endroit pour la recherche, 18 projets ont été effectués en Colombie-Britannique. Dix sont effectués en Alberta, en Saskatchewan, et au Manitoba, avec une moyenne de trois projets par province. Quinze projets sont basés en Ontario, et 10 au Québec. Trois projets sont situés dans la région de l’Atlantique. De plus, 15 projets étaient désignés comme ayant une portée nationale. Aucun des projets actuellement relevés n’est mené dans les territoires.
| Province ou territoire | Nombre de projets | Numéro d’identification du projet |
|---|---|---|
| Colombie-Britannique | 18 | R3, R19, R22, R27, R35, R41, R45, R50, R51, R60, R64, R69, R70, R79, R109, R118, R132, R135 |
| Alberta | 4 | R14, R39, R76, R82 |
| Saskatchewan | 3 | R5, R78, R86 |
| Manitoba | 3 | R72, R86, R133 |
| Ontario | 15 | R13, R18, R43, R47, R49, R56, R62, R92, R108, R114, R122, R124, R129, R140, R141 |
| Québec | 10 | R43, R47, R52, R53, R54, R58, R61, R112, R113, R148 |
| Provinces de l’Atlantique (Nouveau-Brunswick, Île-du-Prince-Édouard, Nouvelle-Écosse, Terre-Neuve-et-Labrador) | 3 | R24, R98, R102 |
| Échelle nationale | 15 | R26, R30, R32, R33, R34, R37, R40, R56, R65, R85, R95, R105, R106, R147, R122 |
Remarque : Aucun emplacement n’a été déterminé pour les 77 autres projets.
5.2.2 Répartition des projets de recherche selon la population
Parmi les 148 projets relevés, 79 (53 %) visent des populations précises, y compris les personnes autochtones, les personnes originaires de pays où le VIH est endémique, les personnes qui utilisent des drogues injectables, les jeunes, les femmes, les hommes gais ou les HARSAH, les personnes incarcérées, les transgenres et d’autres populations. Les autres 47 % des projets visent d’autres populations, ou portent sur les PVVIH en général. Plusieurs de ces projets visent plus d’une population, et, par conséquent, apparaissent plus d’une fois dans la description et l’analyse ci-après.
| Population | Nombre de projets | Numéro d’identification du projet |
|---|---|---|
| Autochtones | 13 | R3, R5, R17, R58, R66, R67, R70, R78, R119, R123, R132, R136, R142 |
| Utilisateurs de drogues injectables | 10 | R6, R24, R31, R45, R60, R70, R89, R97, R109, R132 |
| Jeunes | 11 | R9, R12, R13, R14, R20, R32, R37, R61, R117, R122, R132 |
| Femmes | 34 | R3, R9, R13, R18, R21, R32, R37, R53, R54, R57, R58, R62, R67, R73, R74, R76, R78, R81, R92, R94, R99, R105, R108, R109, R112, R113, R115, R118, R121, R123, R125, R126, R142, R146 |
| Hommes gais et autres hommes ayant des relations sexuelles avec des hommes | 8 | R7, R35, R38, R43, R75, R120, R124, R137 |
| Personnes originaires de pays où le VIH est endémique | 14 | R14, R26, R39, R40, R47, R58, R62, R65, R76, R77, R110, R113, R130, R134 |
| Personnes incarcérées | 2 | R66, R133 |
| Population transgenre | 2 | R140, R141 |
| Autres populations | 6 | R50, R59, R72, R91, R109, R138 |
Remarque : Le total ne correspond pas à 79, comme certains projets visent une ou plusieurs populations.
5.2.2.1 Autochtones vivant avec le VIH/sida
Comme il a été mentionné au chapitre 2, les Autochtones au Canada, y compris ceux des Premières nations, ainsi que les Inuits et les Métis, représentent environ 3,8 % de la population canadienne; toutefois, ils représentent un nombre disproportionnellement élevé des infections au VIH. En effet, on estime que les Autochtones représentent 8,9 % de toutes les infections prévalentes en 2011. (1) Parmi les 148 projets dans le présent examen, 13 projets portant sur les Autochtones vivant avec le VIH/sida ont été financés entre 2008 et 2010. Dans le Rapport d’étape sur le VIH/sida et les populations distinctes : Autochtones (2010), qui examinait les projets financés entre 2006 et 2008, 16 des 149 (total) projets ont été désignés comme portant sur les Autochtones vivant avec le VIH/sida. (2)
Trois projets étudient des enjeux liés à l’accès à des services de santé. Le projet R3 examine les difficultés liées à l’accès aux services de santé dans les communautés éloignées. Le projet R17 traite de l’incidence de l’alcoolisme sur la capacité des Autochtones vivant avec le VIH/sida d’accéder aux services, alors que le projet R66 explore l’expérience de personnes incarcérées autochtones récemment remis en liberté en ce qui concerne l’accès aux services de santé communautaires. Deux projets portent sur l’établissement de réseaux de recherche autochtones et sur le renforcement des capacités. [R5, R136].
Quatre projets sont axés sur les femmes autochtones. Les domaines de recherche comprennent la culture et le genre en tant que déterminants de la santé pour les femmes autochtones vivant avec le VIH [R67], la santé maternelle [R78], les répercussions de la violence subie par les femmes autochtones [R123] et les femmes bispirituelles [R142]. Une étude compare la résilience des personnes indigènes vivant avec le VIH/sida au Canada, en Nouvelle-Zélande et en Australie [R119]. Deux projets [R70, R136] examinent l’intersection de la culture et l’expérience en matière de santé des Autochtones lorsqu’ils sont atteints du VIH ou du sida. Un projet étudie la co-infection parmi les Autochtones qui utilisent des drogues injectables dans le contexte de familles vivant avec le VIH [R70]. Bien qu’un tiers des personnes autochtones au Canada diagnostiquées avec une infection au VIH soient âgées de moins de 30 ans, seul un projet se penche sur les jeunes Autochtones. Le projet R132 est axé sur les vulnérabilités au VIH et à le VHC chez les jeunes utilisateurs de drogues autochtones. Il comprendra une intervention de prise en charge visant les Autochtones vivant avec le VIH/sida.
Certaines études financées entre 2006 et 2008, relevées dans le Rapport d’étape sur le VIH/sida et les populations distinctes : Autochtones (2010), examinent comment l’itinérance et l’accès à la nourriture touchent les Autochtones vivant avec le VIH/sida; toutefois, aucune des études désignées dans ce rapport ne porte sur ces enjeux parmi les Autochtones vivant avec le VIH/sida au Canada. Les difficultés et les besoins uniques de populations autochtones précises, comme les Autochtones des Premières nations, les Inuits ou les Métis vivant avec le VIH/sida, ne sont abordés dans aucune des études relevées.
5.2.2.2 PVVIH qui utilisent des drogues injectables
Comme il est indiqué dans le chapitre 2, on estime que l’incidence et la prévalence du VIH parmi les personnes qui utilisent des drogues injectables au Canada représentaient 16,9 % des infections prévalentes à la fin de 2011. (3) Dix projets sont axés sur les Autochtones vivant avec le VIH/sida qui utilisent des drogues injectables, dont six qui portent sur l’accès aux régimes thérapeutiques antirétroviraux et sur l’observance de ces régimes [R6, R45, R60, R89, R97 et R109]. Le projet R109 examine les problèmes auxquels sont confrontées les travailleuses du sexe qui utilisent des drogues injectables. Les projets R31 et R70 concernent la co-infection avec le VHC, et le projet R89 traite de l’observance du traitement parmi les individus co-infectés par le VHC. Le projet R132 étudie les vulnérabilités au VIH et à le VHC chez les jeunes Autochtones qui consomment des drogues. Le projet R31 se penche sur les liens entre l’abus de plusieurs substances toxiques, la santé mentale, et la co-infection. Finalement, le projet R24 examine les façons de faire participer les personnes qui utilisent des drogues injectables à l’évaluation des moyens d’améliorer leur accès aux services.
5.2.2.3 Jeunes vivant avec le VIH/sida
Onze projets portent sur les jeunes vivant avec le VIH. Les projets étudient principalement les systèmes de soutien offerts aux jeunes séropositifs et leurs relations intimes. Le projet R122 traite des problèmes auxquels font face les jeunes sexuellement actifs. Le projet R37 concerne les problèmes en matière de besoins de soutien et de services des jeunes femmes vivant avec le VIH avec une attention particulière accordée à la santé sexuelle, et le projet R61 porte sur les systèmes de soutien familial. Le projet R12 se penche sur la gestion de la santé et la réponse au traitement, les relations sociales et la santé sexuelle chez les adolescents vivant avec le VIH. Le projet R32 explore les problèmes auxquels se heurtent les jeunes nés avec le VIH ainsi que les effets des antirétroviraux. Le projet R117 est un partenariat de recherche et une réunion de renforcement des capacités qui sont axés sur les projets liés aux jeunes. Le projet, le R9, étudie l’efficacité du vaccin contre le virus du papillome humain chez les jeunes vivant avec le VIH. Les projets R13 et R14 traitent des façons d’améliorer les services de santé pour les jeunes dans la rue. Le projet R132 suit une cohorte de jeunes Autochtones qui utilisent des drogues injectables et examine les soins liés au VIH pour ceux qui sont séropositifs.
5.2.2.4 Femmes vivant avec le VIH/sida
On estime qu’à la fin de 2011, les femmes représentaient 23,3 % de toutes les infections prévalentes au Canada, et que leurs deux principales catégories d’exposition étaient les relations hétérosexuelles et l’utilisation de drogues injectables. (4) Trente-quatre projets ont été relevés qui portent précisément sur les femmes séropositives. Parmi ceux-ci, 12 projets examinaient les enjeux liés à la grossesse et au traitement périnatal, et s’intéressaient tout particulièrement aux répercussions des médicaments antirétroviraux sur la grossesse et le traitement périnatal [R18, R21, R32, R58, R73, R74, R99, R105, R108, R118, R121 et R126]. Six projets examinent l’intention de procréer des femmes séropositives et la planification de grossesse [R73, R74, R105, R108, R118, R121].
D’autres projets de recherche sélectionnés qui sont axés sur les femmes séropositives couvrent différents sujets. Trois projets examinent les obstacles et l’accès aux services de santé [R3, R13, R37]. Cinq projets décrivent l’expérience de femmes qui sont originaires de pays où le VIH est endémique, et leur expérience de stigmatisation et de soutiens sociaux, y compris les relations familiales [R58, R62, R76, R78, R113]. Cinq projets étudient en particulier l’expérience des femmes autochtones vivant avec le VIH [R3, R13, R58, R67, R123]. Les projets R123 et R142 sont centrés sur la violence sexuelle et sur l’homophobie auxquelles sont confrontées les femmes séropositives, et les projets R50 et R109 explorent l’expérience des travailleuses du sexe (y compris les travailleuses du sexe de survie).
Un projet explore en quoi les exigences et les réponses au traitement antirétroviral diffèrent entre les femmes et les hommes, y compris les effets indésirables, [R115], un autre aborde les déficiences cognitives et les problèmes de mémoire [R81], et un troisième projet étudie les effets du vaccin contre le virus du papillome humain [R9]. Le projet R94 se penche sur la lipodystrophie chez les femmes vivant avec le VIH/sida. Les projets R53, R54, R57 et R112 évaluent les programmes et les services offerts aux femmes séropositives.
5.2.2.5 Hommes gais et autres hommes ayant des relations sexuelles avec des hommes vivant avec le VIH/sida
Comme il été discuté au chapitre 2, la catégorie d’exposition des HARSAH continue de représenter la plus grande proportion des résultats positifs au test du VIH; en effet, on estime que cette catégorie représentait 46,7 % des infections prévalentes à la fin de 2011. (1) Parmi les 148 projets relevés dans ce rapport, 10 portent sur les hommes gais et autres HARSAH; parmi ces projets, cinq examinent les problèmes liés aux comportements à risque des hommes séropositifs qui ont des relations sexuelles avec d’autres hommes, y compris les stratégies de prévention positive pour réduire le risque de retransmission dans les relations sérodiscordantes [R7, R35, R43, R120 et R124]. Un de ces projets examine les comportements des HARSAH vivant avec le VIH/sida qui utilisent des sites Internet de séduction visant une population gaie pour rencontrer des partenaires [R43]. Ce projet étudie également les perceptions sociales et personnelles par rapport à la stigmatisation (comme le projet R38). L’utilisation des services de santé [R75] ainsi que la citoyenneté et l’origine raciale [R137] sont également des sujets traités.
5.2.2.6 Personnes originaires de pays où le VIH est endémique vivant avec le VIH/sida
Comme il a été discuté au chapitre 2, les PVVIH originaires de pays où le VIH est endémique représentaient 14,9 % des infections prévalentes à la fin de 2011, selon les estimations, même si ce groupe représente seulement environ 2,2 % de la population canadienne. (1)
Quatorze projets portent sur les PVVIH qui sont originaires de pays où le VIH est endémique. Trois projets [R40, R65, R134] étudient la relation entre l’état sérologique et les politiques sur l’immigration. Deux autres examinent les problèmes d’hébergement [R26, R62], et trois projets explorent les relations sociales, y compris les relations familiales [R110] et la relation entre le soutien social et la qualité de vie des femmes vivant avec le VIH [R76, R113]. Le projet R39 porte sur les facteurs contextuels qui ont une incidence sur le traitement, y compris l’expérience par rapport à la stigmatisation. Le projet R77 examine la violence sexiste et l’expérience des immigrants d’origine subsaharienne au Canada. Seulement un projet étudie l’accès aux services [R14]. Le projet R130 finance un groupe de réflexion sur la recherche.
Un grand nombre de ces thèmes ont également été relevés dans 19 projets de recherche financés en 2007 et en 2008, et ont été discutés dans le Rapport d’étape sur le VIH/sida et les populations distinctes : Personnes provenant de pays où le VIH est endémique – Population noire de descendance africaine et caribéenne vivant au Canada (2009). (5)
5.2.2.7 Personnes incarcérées vivant avec le VIH/sida
Comme il a été mentionné dans le chapitre 2, la prévalence de VIH dans la population carcérale sous responsabilité fédérale correspondait à 1,6 % en 2006. (6) Deux projets concernent les PVVIH en prison au Canada [R66, R133]. Le projet R66 examine l’expérience des Autochtones vivant avec le VIH/sida qui ont récemment été mis en liberté en ce qui concerne l’accès aux services de santé. Le projet R133 étudie des manières de réduire la transmission du VIH et d’autres infections transmissibles sexuellement et par le sang.
5.2.2.8 Personnes transgenres vivant avec le VIH/sida
Deux projets connexes sont axés sur la communauté transgenre. Le projet R140 étudie les problèmes auxquels font face les personnes transgenres vivant avec le VIH/sida, comme la marginalisation sociale. La même étude examine également comment les facteurs sociaux – tels que l’accès aux soins de santé, et la source et la stabilité du revenu – peuvent avoir une incidence sur la qualité de vie des personnes transgenres qui vivent avec le VIH/sida. Le projet R141 est un symposium financé pour présenter les résultats de recherche du projet R140.
5.2.2.9 Autres populations vivant avec le VIH/sida
Parmi les recherches financées, six projets sont centrés sur des populations autres que les huit populations désignées dans l’Initiative fédérale de lutte contre le VIH/sida au Canada. La population d’étude d’un projet concerne les hommes hétérosexuels vivant avec le VIH [R91]. Deux projets étudient l’expérience de personnes âgées canadiennes vivant avec le VIH [R59, R138]. Un projet se concentre sur les personnes vivant avec le VIH dans les endroits ruraux et isolés [R72], et un autre se concentre sur les travailleurs du sexe [R50]. Deux projets examinent l’amélioration de la prise de médicaments antirétroviraux et des soins liés au VIH chez les travailleurs du sexe [R50, R109].
5.2.3 Recherche au niveau de la communauté, recherches sur les politiques de santé, diffusion des résultats et renforcement des capacités
La recherche au niveau de la communauté est une approche collaborative à la recherche qui fait appel à tous les partenaires dans le processus de recherche. Ce type de recherche tente de combiner les connaissances et les actions en vue d’un changement social avec la santé communautaire, afin d’éliminer les disparités en matière de santé. La recherche au niveau de la communauté réunit les chercheurs et les membres de la communauté pour accomplir ce qui suit : relever les problèmes; recueillir, analyser et interpréter les données, et ensuite décider de la façon d’utiliser les résultats pour orienter l’élaboration des politiques, pour changer les pratiques, et pour améliorer les conditions dans la communauté. Vingt-cinq des projets financés appuient la recherche au niveau de la communauté [R5, R7, R17, R24, R26, R49, R51, R53, R57, R62, R66, R78, R82, R84, R86, R88, R91, R92, R98, R108, R112, R114, R136, R140, R142]. La plupart des projets relevés ont été financés par les volets de financement de la recherche au niveau de la communauté des Instituts de recherche en santé du Canada.
Onze projets portent sur les recherches concernant les politiques de santé [R18, R30, R33, R40, R41, R50, R106, R108, R109, R116, R139]. Trois projets portent sur les politiques de santé liées à la grossesse et au VIH [R18, R105, R108] et sept projets sont liés à l’application des connaissances qui appuient l’élaboration de politiques en matière de santé [R29, R64, R72, R80, R88, R105, R147]. Six projets sont axés sur les politiques en matière de santé par rapport aux traitements [R33, R41, R50, R109, R116, R127]. Un projet [R40] porte sur les politiques en matière d’immigration en ce qui concerne les PVVIH.
Vingt-deux projets qui sont axés sur la diffusion des résultats de recherche et sur le transfert des connaissances [R1, R2, R15, R19, R25, R30, R36, R42, R64, R77, R79, R80, R82, R88, R102, R104, R106, R112, R129, R139, R141, R148] ont été relevés. De ceux-ci, deux sont des symposiums qui abordent les enjeux liés à la divulgation [R1, R2]. Le projet R42 est une réunion pour discuter les enjeux liés au traitement des patients ayant des sous-types non B du VIH. Le projet R79 est une conférence organisée par le Centre d’excellence sur le VIH/sida de la Colombie-Britannique en vue de présenter les mises à jour annuelles en matière de VIH et de médicaments antirétroviraux aux cliniciens, aux pharmaciens, et aux fournisseurs de soins de santé. Le projet R104, le National Aboriginal Centre for HIV/AIDS Research, encourage les partenariats entre les chercheurs et les membres de la communauté, et favorise la mobilisation de l’application des connaissances de recherche parmi les intervenants. Le projet R129 est la conférence de recherche du Réseau ontarien de traitement du VIH, qui offre aux chercheurs canadiens sur le VIH une occasion de présenter les progrès de la recherche scientifique, clinique, socio-comportementale, épidémiologique et communautaire. Le projet R141 est un symposium qui rassemble des transgenres, des chercheurs, des fournisseurs de services, et des responsables des politiques, afin de discuter des données quantitatives tirées de l’enquête Trans PULSE, et de planifier des stratégies de « mise en action de la recherche ». Le projet R148 est un atelier axé sur les sujets infectés par le VIH-1 présentant une progression lente de la maladie.
Huit projets portent sur le renforcement des capacités [R5, R24, R25, R29, R88, R91, R92 et R108]. Quatre de ces projets sont axés sur des populations précises, y compris les Autochtones [R5], les utilisateurs de drogues injectables [R24], les hommes hétérosexuels [R91] et les femmes vivant avec le VIH [R92]. Les autres projets sont financés pour élaborer des réseaux de recherche pour le renforcement des capacités qui examinent les influences réciproques entre la séropositivité et d’autres déterminants de la santé.
5.2.4 Déterminants de la santé
Cinquante-trois des 148 projets se penchent sur des déterminants précis de la santé. Six des projets adoptent une approche générale sur les déterminants de la santé (où plus de trois déterminants de la santé sont examinés dans le cadre du projet de recherche).
| Déterminants de la santé | Nombre de projets | Numéro d’identification du projet |
|---|---|---|
| Accès aux services de santé | 19 | R3, R13, R14, R17, R23, R39, R47, R50, R56, R62, R66, R71, R72, R75,R89, R91, R128, R139, R142 |
| Réseaux de soutien sociaux | 8 | R12, R39, R57, R73, R76, R86, R91, R113 |
| Environnements sociaux, y compris la stigmatisation | 14 | R12, R38, R39, R43, R47, R52, R59, R73, R85, R91, R94, R112, R128, R142 |
| Environnements physiques, y compris l’habitation | 5 | R26, R62, R82, R106, R114 |
| Emploi et conditions de travail | 2 | R44, R49 |
| Habitudes de vie et compétences d’adaptation personnelles | 19 | R7, R8, R12, R13, R14, R17, R33, R35, R43, R51, R53, R54, R57, R98, R112, R113, R119, R122, R124 |
| Culture | 6 | R66, R67, R70, R121, R123, R136 |
| Gender | 8 | R59, R63, R67, R77, R123, R126, R136, R137 |
| Revenu, statut socioéconomique, y compris l’insécurité alimentaire | 2 | R22, R84 |
| Éducation et alphabétisation | 0 | s. o. |
| Développement sain de l’enfant | 0 | s. o. |
| Projets se penchant sur plusieurs déterminants de la santé | 7 | R6, R29, R37, R60, R88, R104, R140 |
Remarque : Le total ne correspond pas à 53, comme certains projets abordent deux ou plusieurs déterminants de la santé.
Dix-neuf projets abordent explicitement les problèmes liés à l’accès aux soins de santé et à d’autres services. Parmi ces projets, trois étudient les services de santé pour les Autochtones vivant avec le VIH/sida [R3, R17, R66]. Cinq projets sont axés sur les perceptions de la stigmatisation et de la discrimination ressentie par les PVVIH lorsqu’elles font appel aux services de soins de santé [R3, R47, R56, R128, R142].
Huit projets comprennent de la recherche sur le rôle du soutien social pour les PVVIH et 14 projets examinent les environnements sociaux et la stigmatisation. Le projet R59 explore la participation sociale chez les personnes vieillissant avec le VIH. Cinq projets [R26, R62, R82, R106, R114] abordent les enjeux en matière d’environnement physique liés à l’habitation et les PVVIH. Deux projets se penchent sur l’emploi et la participation à la vie active [R44, R49].
Dix-neuf projets étudient les habitudes de vie et les compétences d’adaptation personnelles. Les sujets de recherche comprennent la consommation d’alcool [R17], le tabagisme [R8, R51], les comportements sexuels [R7, R12, R35, R45, R98, R122, R124, R133], le dépistage du VIH [R35], et la divulgation de sa séropositivité [R12, R53, 112, R122]. Les populations de PVVIH visées incluent les hommes gais, les jeunes sans-abri, les jeunes nés avec le VIH, les personnes incarcérées et les Autochtones.
Six projets étudient le rôle de la culture [R66, R67, R70, R121, R123, R136] dont certains ont été discutés dans la section sur les populations clés. Les projets R67, R123 et R136 examinent les intersections entre la culture autochtone et le genre, et le projet R66 se penche sur les relations entre la culture autochtone, la sous-culture des délinquants et les pratiques en matière de soins de santé afin d’améliorer les soins de santé pour les Autochtones vivant avec le VIH/sida récemment mis en liberté. Le projet R70 étudie les besoins en matière de soins de santé propres à la culture des familles autochtones vivant avec le VIH/sida. Le genre est examiné dans huit projets concernant : le vieillissement [R59], les femmes [R126], l’incidence des médicaments antirétroviraux [R63], les femmes autochtones vivant avec le VIH/sida [R67, R123], les Autochtones vivant avec le VIH/sida [R136] et la violence [R77, R123].
Aucun projet n’a été relevé en ce qui concerne le revenu et le statut socioéconomique, l’éducation, l’alphabétisation ou le développement sain de l’enfant. L’insécurité alimentaire, un marqueur d’un faible statut socioéconomique, a été étudiée dans les projets R22 et R84, avec une attention particulière accordée aux résultats du traitement. Sept projets se penchent sur plusieurs déterminants de la santé.
Autres thèmes
Trois projets étudient la violence chez les PVVIH [R10, R77, R123]. Cinq projets explorent les enjeux des PVVIH dans des situations familiales [R61, R62, R70, R86, R143]. Un projet examine l’invalidité dans le contexte du VIH [R46]. Deux projets sont axés sur la qualité de vie de la population vieillissante vivant avec le VIH [R59, R138].
5.2.5 Aperçu des projets de recherche relatifs au traitement
Cinquante-sept des 148 projets portent sur le traitement, les co-infections et les comorbidités examinant les enjeux de l’observance du traitement, les résultats du traitement et les effets indésirables (tableau 4). Les projets financés par l’entremise des volets de financement de la science fondamentale, de la microbiologie ou de la médecine clinique ont été exclus de la portée du présent rapport; toutefois, il peut y avoir des projets sur ces sujets financés par l’entremise de ces volets qui sont pertinents à l’expérience vécue des PVVIH.
| Domaine du sujet | Nombre de projets | Numéro d’identification du projet |
|---|---|---|
| Observance du traitement | 13 | R6, R11, R27, R31, R45, R48, R50, R55, R56, R96, R97, R118, R135 |
| Résistance aux médicaments antirétroviraux | 4 | R42, R48, R69, T97 |
| Interventions liées au traitement | 9 | R8, R45, R50, R55, R57, R88, R96, R109, R116 |
| Résultats du traitement et réactions, et progression de la maladie | 14 | R22, R33, R41, R58, R69, R84, R90, R96, R118, R125, R131, R135, R144, R148 |
| Effets indésirables, y compris la toxicité | 9 | R21, R28, R32, R81, R90, R94, R99, R100, R115 |
| Co-infections | 8 | R28, R34, R83, R100, R101, R102, R107, R111 |
| Comorbidités | 5 | R4, R28, R31, R131, R147 |
Treize projets abordent l’observance du traitement de médicaments antirétroviraux. Quatre projets portent sur la résistance aux médicaments antirétroviraux, et neuf projets étudient les effets indésirables associés au traitement avec des médicaments antirétroviraux. Cinq projets sont axés sur le sujet général des médicaments antirétroviraux [R16, R63, R79, R89, R116].
Sept projets étudient les co-infections du VIH et de le VHC [R34, R83, R100, R101, R102, R107, R111], un projet se penche sur la co-infection avec l’herpès [R28], cinq projets examinent les comorbidités et le VIH, avec une attention particulière accordée aux maladies comme le cancer et les maladies cardiovasculaires.
Huit projets traitent de l’intervention du traitement [R8, R45, R50, R55, R57, R88, R96, R109], dont trois abordent l’optimisation des stratégies pour atteindre les populations clés [R45, R55, R109]. Douze projets examinent les résultats du traitement, les réactions à celui-ci, et la progression de la maladie; dont deux projets qui se penchent sur l’impact de l’insécurité alimentaire sur les résultats du traitement [R22, R84], et deux qui étudient la progression lente de la maladie [R144, R148].
5.2.6 Santé mentale
Deux projets étudient les enjeux liés à la santé mentale et à la maladie mentale [R31, R57]. Un projet traite de l’usage concomitant abusif de plusieurs substances toxiques, de la psychose et des infections virales [R31], et l’autre examine une intervention de prise en charge pour améliorer le bien-être des femmes vivant avec le VIH/sida [R57].
5.2.7 Résilience
Deux projets de recherche sont axés explicitement sur la résilience, la santé, et le bien-être en ce qui concerne le VIH/sida [R61, R119]. Ces projets portent sur les dimensions de la santé et du bien-être des PVVIH. Un des projets se penche sur l’expérience des Autochtones vivant avec le VIH/sida [R119], et un autre sur la vie de famille [R61].
5.3 Domaines de recherches futures
Une sélection des domaines nécessitant des recherches supplémentaires a été établie en analysant les données qui se trouvent dans le présent chapitre et dans les synthèses de recherche des chapitres 3 et 4, ainsi que les données présentées par le groupe de travail du rapport d’étape.
Géographie :
- L’expérience des PVVIH dans les Prairies, les provinces de l’Atlantique et les régions nordiques.
- L’expérience des PVVIH dans les communautés rurales et éloignées, y compris les communautés des Premières nations, des Métis et des Inuits.
Populations précises :
- L’expérience des gais, des bisexuels, des bispirituels et autres hommes ayant des relations sexuelles avec des hommes vivant avec le VIH est sous-représentée dans les recherches actuelles (compte tenu du fait qu’ils représentent 48 % des infections prévalentes).
- Les hommes qui se déclarent comme étant hétérosexuels, y compris les hommes originaires de pays où le VIH est endémique.
- L’expérience des femmes vivant avec le VIH, en dehors du contexte de la fertilité et de la grossesse.
- Vivre avec le VIH en prison, et la vie après la remise en liberté.
Déterminants de la santé :
- L’incidence des déterminants suivants sur la qualité de vie des PVVIH : revenu et statut social, niveaux d’éducation et d’alphabétisation et développement sain de l’enfant.
- L’emploi est essentiel au bien-être, mais ce sujet est sous-représenté dans les recherches actuelles.
- Les croyances et les pratiques culturelles, et leur incidence sur les PVVIH.
Accès aux soins et aux traitements :
- Prévalence des comorbidités et des co-infections chez les PVVIH, et leur incidence sur leur qualité et leur espérance de vie.
- Évaluations de l’efficacité des thérapies complémentaires pour les PVVIH, soit en tant que traitement autonome, soit en combinaison avec des médicaments antirétroviraux.
Vivre avec le VIH :
- L’incidence de la séropositivité sur la sexualité, l’intimité, et le fonctionnement sexuel.
- L’expérience des PVVIH en ce qui concerne la divulgation à leurs partenaires sexuels et aux gens avec qui elles ont partagé du matériel de consommation de drogue, et leurs perspectives sur cette expérience.
- Les limites en matière d’activité physique et les restrictions de participation dans le contexte de l’activité physique.
- Les avantages de l’activité physique pour les PVVIH.
- Augmentation de la participation des PVVIH.
Résilience :
- Facteurs personnels et sociétaux qui contribuent à la résilience des PVVIH.
- Approches fondées sur les atouts qui appuient les PVVIH à établir des capacités et des atouts positifs qui peuvent être conservés, utilisés et améliorés.
-
Chapitre 6 – Stratégie actuelle de lutte contre le VIH/sida
Ce chapitre offre un aperçu des stratégies, coalitions, réseaux et organismes dont le mandat consiste à servir les personnes vivant avec le VIH/sida (PVVIH) et à offrir des programmes de lutte contre cette maladie. Les projets à l’échelle nationale, régionale et locale sont subventionnés par des programmes de financement fédéraux, provinciaux et territoriaux. La plupart des organisations actives sur le continuum de l’éducation, des soins, du traitement et du soutien offerts aux PVVIH participent également aux efforts de prévention. Cependant, pour limiter la portée du présent rapport, ce chapitre ne donne un aperçu que des stratégies, coalitions, réseaux, organismes et projets canadiens qui mettent l’accent sur les PVVIH. Ce chapitre n’examine ni les interventions pancanadiennes portant sur les divers déterminants de la santé, ni leurs répercussions sur la vulnérabilité et la résilience des PVVIH.
6.1 Méthodologie
Pour recueillir des renseignements sur les projets, coalitions, comités, plans et initiatives stratégiques concernant les PVVIH en place de 2009 à 2011, des modèles de collecte de renseignements ont été distribués aux représentants des gouvernements fédéral, provinciaux et territoriaux par l’entremise du Comité consultatif fédéral-provincial-territorial sur le sida et des consultants des programmes d’action communautaire nationaux et régionaux sur le VIH/sida de l’Agence de la santé publique du Canada. En outre, des modèles ont été distribués dans les régions de la santé des Premières nations et des Inuits par l’intermédiaire de Santé Canada et au groupe de travail des responsables des services correctionnels par l’entremise du Service correctionnel du Canada.
Il est important de noter que cette méthodologie comporte certaines limites pour ce chapitre. Premièrement, la méthodologie de collecte de renseignements utilisée dans ce rapport pourrait ne pas avoir pris en compte certains projets, certains programmes ou certaines initiatives mis en œuvre par les provinces et les territoires. Deuxièmement, les réseaux, coalitions et programmes mentionnés dans le présent chapitre étaient actifs à un moment donné entre 2009 et 2011, mais ne l’étaient peut-être plus au moment de la publication.
Seuls les projets, coalitions et réseaux, qui mentionnent expressément des travaux liés aux PVVIH sont inclus dans ce chapitre. Les projets qui faisaient appel à des solutions de prévention intégrée, de soins, de traitement et de soutien étaient inclus, mais ceux qui ne mettaient l’accent que sur les services de prévention et d’éducation liés au VIH étaient exclus de l’analyse.
6.2 Vue d’ensemble
Au Canada, la portée et la complexité de la stratégie de lutte contre le VIH/sida se sont accrues depuis le début des années 1980. Les organismes gouvernementaux, les organisations non gouvernementales et communautaires, les chercheurs, les professionnels de la santé, les autorités sanitaires régionales, les organisations de première ligne et les PVVIH ou vulnérables à l’épidémie cherchent à enrayer la maladie et à s’attaquer aux conditions qui la favorisent.
Dans le cadre de l’Initiative fédérale de lutte contre le VIH/sida au Canada, le gouvernement du Canada fait la promotion de la santé publique et de la prévention du VIH. (1) Le gouvernement fédéral fournit également des services de santé, notamment le traitement du VIH, aux Premières nations habitant les réserves et à certaines collectivités inuites, ainsi qu’aux personnes incarcérées du système correctionnel fédéral. Dans le cadre de son Programme fédéral de santé intérimaire, Citoyenneté et Immigration Canada fournit également des services de santé, notamment le traitement du VIH, aux demandeurs d’asile, aux réfugiés réétablis, aux personnes détenues en vertu de la Loi sur l’immigration et la protection des réfugiés et aux victimes de la traite de personnes qui ne sont pas admissibles à l’assurance-maladie provinciale ou territoriale ou aux programmes de prestations supplémentaires de soins de santé et qui manquent de moyens financiers.
Les provinces et les territoires sont les principaux responsables de la prestation de soins de santé et de services sociaux aux PVVIH ou vulnérables au VIH. Les provinces et les territoires mènent également des activités de surveillance, de recherche en santé et de transfert des connaissances; ils gèrent également certains projets et programmes de financement exécutés par le secteur bénévole.
Les organismes bénévoles et les organismes du secteur public sont actifs dans toutes les provinces et dans tous les territoires pour réduire la vulnérabilité au VIH et au sida et les répercussions de cette maladie, ainsi que pour offrir des services de diagnostic, de prévention, de soins, de traitement et de soutien aux personnes les plus vulnérables. Selon la province ou le territoire, les autorités régionales ou locales en matière de santé publique jouent un rôle considérable dans la lutte contre l’épidémie. Les organismes du secteur bénévole, aussi bien à l’échelle nationale qu’à l’échelle communautaire, ont joué un rôle essentiel dans les activités de lutte contre la maladie, de prestation de soins, de traitement, de prévention et de soutien menées en faveur des populations qu’ils desservent. Les organismes mènent ces activités à l’aide de subventions gouvernementales et de fonds privés. En outre, le secteur privé – notamment les sociétés, les entreprises pharmaceutiques et les organisations confessionnelles – participe également à la lutte contre le VIH/sida au Canada.
6.3 Stratégies sur le VIH/sida
Cette section offre un aperçu des stratégies existantes sur le VIH/sida qui abordent de façon spécifique les PVVIH, à l’échelle nationale comme à l’échelle provinciale ou territoriale. Les stratégies sur le VIH/sida axées sur toutes les populations vivant avec le VIH/sida sont également répertoriées dans le présent document, mais seront abordées plus en détail dans d’autres rapports d’étape sur les populations distinctes. Comme on l’a déjà mentionné, ces stratégies étaient en place entre 2009 et 2011, bien que certaines aient pu être renouvelées avant la publication.
6.3.1 Stratégie pancanadienne
Le document Au premier plan : le Canada se mobilise contre le VIH/sida (2005-2010) trace les grandes lignes d’un plan national coordonné de lutte contre le VIH/sida au Canada; il se penche sur les stratégies de lutte des gouvernements à tous les niveaux, ainsi que de la collectivité, des chercheurs et des PVVIH et vulnérables à l’épidémie. Au premier plan souligne l’importance de la participation de la collectivité à la stratégie de lutte ainsi que la nécessité de services qui respectent les réalités culturelles des membres des divers groupes ethnoculturels.
6.3.2 Stratégie du gouvernement du Canada
La stratégie de lutte contre le VIH/sida du gouvernement du Canada figure dans le document l’Initiative fédérale de lutte contre le VIH/sida au Canada. Grâce à cette initiative, l’Agence de la santé publique du Canada, Santé Canada, les Instituts de recherche en santé du Canada et le Service correctionnel du Canada s’efforcent de prévenir la propagation de la maladie, d’en ralentir l’évolution et d’améliorer la qualité de vie des PVVIH. Le gouvernement du Canada collabore avec les gouvernements provinciaux et territoriaux, les organisations non gouvernementales, les chercheurs, les professionnels de la santé, les PVVIH et les personnes vulnérables au VIH. (1)
L’Initiative fédérale fait la promotion de la santé publique et de la prévention de la maladie grâce à des programmes nationaux et régionaux de financement communautaire et des activités de recherche en santé, de transfert des connaissances, de surveillance, de sciences de laboratoire, de sensibilisation du public, de marketing social et de collaboration à l’échelle mondiale. Elle met l’accent sur les populations les plus touchées par le VIH et le sida et vivant avec le VIH, à savoir les PVVIH, les hommes gais et les autres hommes ayant des relations sexuelles avec des hommes, les Autochtones, les utilisateurs de drogues injectables, les personnes incarcérées, les femmes, les jeunes à risque et les personnes originaires de pays où le VIH est endémique.
6.3.3 Stratégies provinciales et territoriales
La plupart des provinces et des territoires ont mis en place des stratégies qui portent sur le VIH/sida, notamment sur les soins, le traitement et le soutien aux PVVIH. De nombreuses provinces et de nombreux territoires passent de plus en plus à une vision intégrée de la lutte contre le VIH/sida et incorporent cette dernière à une stratégie plus générale visant les infections transmissibles sexuellement et par le sang.
La stratégie de la Colombie-Britannique, intitulée Priorities in Action in Managing the Epidemics. HIV/AIDS in BC: 2003-2007 (mesures prioritaires dans la gestion des épidémies : VIH/sida), a orienté le système de santé vers des améliorations durables des activités de prévention du VIH/sida, de réduction des méfaits, de soins, de renforcement des capacités, de traitement et de soutien, de coordination et de coopération. Chaque autorité sanitaire régionale de la province élabore ses propres plans de services régionaux, qui complètent les orientations provinciales. Au début des années 2000, le Centre d’excellence sur le VIH/sida de la Colombie-Britannique a lancé l’accès universel au traitement antirétroviral, qui a évolué au fil du temps pour devenir le protocole de traitement comme mesure de prévention que nous connaissons aujourd’hui. Le protocole encourage l’augmentation du nombre de tests de dépistage et la facilitation de l’accès aux traitements antirétroviraux pour toutes les personnes séropositives pouvant médicalement prétendre à ces soins afin d’enrayer la progression de l’infection au VIH vers le sida ou le décès et de contrer simultanément la propagation du VIH et du sida. Dans le cadre de cette stratégie, le projet « Seek and Treat for Optimal Prevention of HIV/AIDS (STOP HIV/AIDS) » (prévention optimale du VIH/sida par le dépistage et le traitement) a été lancé en 2010 pour rejoindre plus facilement les populations vulnérables et difficilement accessibles du centre-est de Vancouver et de Prince George et augmenter la participation de ces populations en ce qui a trait à la prévention, au dépistage, au diagnostic, au traitement et aux soins de santé liés au VIH.
La stratégie de l’Alberta, intitulée Sexually Transmitted Infections and Blood Borne Pathogens Strategy and Action Plan (2011-2016) (stratégie et plan d’action pour lutter contre les infections transmissibles sexuellement et par le sang), offre une orientation provinciale permettant de concentrer et de coordonner les efforts de tous les partenaires qui participent à la prévention, au contrôle et à la prise en charge des infections transmissibles sexuellement et par le sang. La stratégie propose les cinq buts stratégiques suivants : augmenter la prévention des infections transmissibles sexuellement et par le sang; améliorer la détection et le diagnostic précoces; renforcer la prise en charge et le contrôle; renforcer les services de soutien et de counseling offerts aux personnes infectées et touchées par le VIH; renforcer l’infrastructure qui soutient la stratégie et le plan d’action pour lutter contre les infections transmissibles sexuellement et par le sang de l’Alberta.
L’un des objectifs du document HIV Strategy for Saskatchewan, 2010-2014 (stratégie de la Saskatchewan liée au VIH) consiste à améliorer la qualité de vie des personnes infectées par le VIH. La stratégie repose sur les quatre piliers suivants : participation et éducation de la collectivité; prévention et réduction des méfaits; prise en charge clinique; surveillance et recherche. Les volets de ces piliers sont les suivants : établissement de réseaux de pairs séropositifs qui offrent un soutien compétent et acceptable aux personnes séropositives et vulnérables; réduction de l’itinérance des personnes vivant avec le VIH ou vulnérables à l’épidémie; amélioration de l’accès au dépistage, au traitement, aux soins, aux médicaments ou aux préparations pour les personnes séropositives (y compris les personnes incarcérées); incorporation de programmes de santé mentale et de toxicomanie. Le pilier de la prise en charge clinique met notamment l’accent sur la création d’équipes interdisciplinaires qui offrent un soutien continu aux personnes séropositives et sur le renforcement des services de soutien et d’approche dans les régions de la province (notamment les collectivités des Premières nations) où ces services n’existent pas.
Santé Manitoba et le ministère de la Vie saine, des Aînés et de la Consommation codirigent l’élaboration d’une nouvelle stratégie provinciale, intitulée Sexually Transmitted Blood Borne Infections Strategy 2012-2017 (stratégie et plan d’action pour lutter contre les infections transmissibles sexuellement et par le sang). La province adopte une large vision des choses et intègre le VIH dans la stratégie globale de prévention, de traitement et de surveillance des infections transmissibles sexuellement et par le sang. Le processus d’élaboration de la stratégie est le résultat de collaborations importantes entre différents partenaires et intervenants à l’échelle communautaire, régionale, provinciale et fédérale. La stratégie portera sur la chlamydia, la gonorrhée, la syphilis, l’hépatite B, le VHC, le virus du papillome humain et le VIH. Cette stratégie mise à jour vise à créer une stratégie d’intervention provinciale plus coordonnée en matière de prévention et de contrôle des infections transmissibles sexuellement et par le sang au Manitoba.
En Ontario, le Comité consultatif ontarien de lutte contre le VIH et le sida a élaboré le document A Proposed HIV/AIDS Strategy for Ontario to 2008 (stratégie proposée de lutte contre le VIH/sida en Ontario jusqu’en 2008). Les buts de la stratégie comprennent la prévention de la propagation du VIH et l’amélioration de la santé et du bien-être des PVVIH et de leurs collectivités. La stratégie adopte le point de vue des déterminants sociaux de la santé en matière de traitement et de prévention et vise à aborder les questions de justice sociale.
Au Québec, la Stratégie québécoise de lutte contre l’infection par le VIH et le sida, l’infection par le VHC et les infections transmissibles sexuellement, 2003-2009inclut le mandat de répondre aux besoins des personnes vivant avec le VIH en offrant les services nécessaires aux personnes infectées par le VHC et d’autres maladies transmissibles sexuellement. Son mandat comprend également des activités de promotion, de prévention, de surveillance, de recherche et d’évaluation. En outre, la stratégie définit les populations vulnérables au VIH, au VHC et aux autres infections transmissibles sexuellement, et propose des interventions propres à chaque population. Le Programme national de santé publique (2003-2012) inclut le but de réduire l’incidence de l’infection au VIH, au VHC et aux autres infections transmissibles sexuellement d’ici à 2012 et donne une vue d’ensemble de l’épidémiologie de ces infections dans la province.
La coordination en vue de la mise en œuvre, de la surveillance et de l’évaluation de la stratégie de la Nouvelle-Écosse, intitulée Strategy on HIV/AIDS, est assurée par la commission Nova Scotia Advisory Commission on AIDS. La stratégie fait ressortir le besoin de travailler avec les PVVIH, notamment les populations autochtones, les Néo-écossais d’origine africaine, les nouveaux venus en Nouvelle-Écosse et les collectivités francophones et acadiennes. Les buts de la stratégie pertinents pour les PVVIH sont notamment les suivants : intégrer l’élaboration des politiques et la prestation des services liés au VIH/sida et offrir aux Néo-écossais vivant avec le VIH et le sida et vulnérables à l’épidémie les meilleurs services de soins, de traitement et de soutien disponibles. Les principes directeurs comprennent la participation des PVVIH à la planification et à la mise en œuvre des services qui les touchent, ainsi que des efforts permettant de s’assurer que les services de soins, de traitement et de soutien répondent aux besoins des PVVIH afin que ces dernières se sentent soutenues dans les choix à faire au sujet de leurs soins.
À l’heure actuelle, le Nunavut et les Territoires du Nord-Ouest sont en train d’élaborer de nouvelles stratégies liées à la santé en matière de sexualité et aux infections transmissibles sexuellement et par le sang. Le Nouveau-Brunswick, l’Île-du-Prince-Édouard, le Nunavut, les Territoires du Nord-Ouest et Terre-Neuve-et-Labrador n’ont aucune stratégie qui aborde de façon spécifique les questions liées au VIH et au sida, même s’il se peut que ces provinces et territoires incluent un plan de gestion du VIH/sida dans la stratégie visant les infections transmissibles sexuellement et par le sang.
6.3.4 Stratégies axées sur des populations distinctes
Outre les stratégies provinciales et territoriales mentionnées, certaines provinces et certains territoires ont élaboré des stratégies axées sur les populations vulnérables de leur région. Bon nombre de ces stratégies seront analysées de façon plus approfondie dans chaque rapport d’étape sur les populations distinctes. Quelques aspects de ces stratégies pertinents pour les PVVIH au sein d’une population vulnérable particulière sont mentionnés ci-dessous.
6.3.5 Stratégies concernant les Autochtones
Le Réseau canadien autochtone du sida a récemment renouvelé sa Stratégie autochtone sur le VIH/sida au Canada pour les Premières nations, les Inuits et les Métis de 2009 à 2014, qui s’appuie sur la stratégie précédente, intitulée Renforcement des liens – Renforcement des communautés et publiée en 2003. La stratégie renouvelée détermine les sept domaines suivants, dans lesquels des mesures doivent être prises pour répondre aux besoins des Autochtones qui vivent avec le VIH/sida et en sont touchées : soins, traitement et soutien holistiques; participation des Autochtones à la recherche sur le VIH/sida; plans de réduction des méfaits à grande échelle; renforcement des capacités; questions d’ordre juridique, éthique et liées aux droits de la personne; partenariats, collaboration et durabilité; prévention et sensibilisation.
L’association Pauktuutit Inuit Women of Canada, dirigée par le Comité directeur du Canadian Inuit HIV/AIDS Network, a lancé le plan Inuit Plan of Action for HIV/AIDS (plan d’action inuit pour lutter contre le VIH/sida) en 2002. Destiné aux associations régionales inuit, le plan comprend des buts tels que la promotion de partenariats qui permettent aux Inuits vivant avec le VIH/sida d’avoir accès à des soins, à un traitement et à un soutien appropriés.
À l’heure actuelle, des stratégies de lutte contre le VIH/sida propres aux Autochtones existent en Colombie-Britannique, en Alberta, au Manitoba, en Ontario et au Québec. En 2006, la Colombie-Britannique et le First Nations Leadership Council ont signé le Transformative Change Accord: First Nations Health Plan (accord sur un changement transformateur : plan pour la santé des Premières nations), accord sur 10 ans qui propose 29 mesures, dont une liée au VIH/sida, visant à combler les écarts en matière de santé entre les membres des Premières nations et les autres habitants de la Colombie-Britannique. Sur la lancée de ce plan, la province a signé le 13 octobre 2011 l’Accord-cadre tripartite de la Colombie-Britannique sur la gouvernance de la santé des Premières nations. L’accord-cadre ouvre la voie au transfert de la planification, de la conception, de la gestion et de l’exécution des programmes de santé des Premières nations du gouvernement fédéral à une nouvelle autorité sanitaire des Premières nations au cours des deux années à venir. Les efforts régionaux, tels que le Northern Aboriginal HIV/AIDS taskforce, seront maintenus même avec l’entrée en vigueur de ces initiatives provinciales tripartites. Le groupe de travail avait été créé en 2005 à l’issue d’une réunion entre les chefs des collectivités du Nord, les représentants gouvernementaux et les représentants des organismes de services. Ce groupe de travail réunit tous les niveaux du gouvernement et des organisations non gouvernementales pour aborder la question du VIH/sida au nord de la Colombie-Britannique.
En Alberta, les stratégies et les mesures à l’égard des Autochtones sont intégrées dans le document Sexually Transmitted and Blood Borne Pathogens Strategy and Action Plan 2011 – 2016 (stratégie et plan d’action pour lutter contre les infections transmissibles sexuellement et par le sang). La stratégie du Manitoba, As Long as the Waters Flow : An Aboriginal Strategy on HIV/AIDS, est une composante de la stratégie provinciale sur le sida et comprend une stratégie de traitement et de soutien aux Autochtones vivant avec le VIH/sida, de coordination des services et de recherche et évaluation.
L’Ontario Aboriginal HIV/AIDS Strategy (OAHAS), un organisme de services liés au sida, offre des programmes et des stratégies qui respectent les réalités culturelles pour lutter contre l’épidémie de VIH/sida en pleine croissance parmi les Autochtones en Ontario grâce à des initiatives de promotion, de prévention, de soins de longue durée, de traitement et de soutien en harmonie avec la réduction des méfaits. L’Ontario Aboriginal HIV/AIDS Strategy a élaboré une stratégie pour les années 2010 à 2015 qui met l’accent sur la prestation de services de soins, de traitement et de soutien aux Autochtones vivant avec le VIH/sida, notamment : l’établissement de soins de longue durée et de soins palliatifs; la facilitation du développement et de l’échange de connaissances parmi les personnes touchées par le VIH/sida; la gestion des déterminants de la santé, notamment ceux qui ont des répercussions sur la qualité de vie des Autochtones vivant avec le VIH/sida; l’accent sur les populations importantes au sein de la population autochtone, notamment les femmes, les enfants, les jeunes, les personnes bispirituelles, les personnes incarcérées et les utilisateurs de drogues; l’exercice du leadership; l’établissement de rapports sur les indicateurs énumérés dans le plan stratégique.
La stratégie sur le VIH/sida de la Commission de la santé et des services sociaux des Premières nations du Québec et du Labrador, intitulée Cercle de l’espoir – Stratégie des Premières nations et des Inuits du Québec contre le VIH et le sida, a été créée en 2000 à la demande de l’Assemblée des Premières nations du Québec et du Labrador. La stratégie porte notamment sur les soins et le traitement, les collectivités en bonne santé et la coordination.
6.3.6 Stratégies concernant les personnes originaires de pays où le VIH est endémique
Bien que de nombreuses stratégies provinciales ou comités consultatifs sur le VIH/sida reconnaissent que les personnes originaires de pays où le VIH est endémique ou les collectivités ethnoculturelles sont des populations importantes, l’Ontario est la seule province à avoir élaboré une stratégie axée sur une population précise, à savoir la population noire d’origine africaine et caribéenne. Le document Strategy to Address Issues Related to HIV Faced by People in Ontario from Countries Where HIV is Endemic (stratégies visant à traiter des questions liées au VIH auxquelles font face les personnes ontariennes originaires de pays où le VIH est endémique) a été élaboré par le Conseil africain et caraïbe sur le VIH en Ontario, une coalition de prestataires de services, de chercheurs, de responsables des politiques et de membres individuels de la collectivité qui s’efforcent de prévenir la propagation du VIH parmi les collectivités africaines et caribéennes de l’Ontario. Sa création a été appuyée par le Bureau de lutte contre le sida du ministère ontarien de la Santé et des Soins de longue durée. Ce document est considéré comme une composante clé de la stratégie de l’Ontario sur le VIH/sida. Lancée en 2005, cette stratégie coordonne et oriente les mesures à prendre pour aborder les questions liées au VIH auxquelles font face les personnes originaires de pays où le VIH est endémique qui vivent en Ontario, pour réduire l’incidence du VIH parmi les personnes d’origine africaine et caribéenne et pour améliorer la qualité de vie des personnes infectées ou touchées par le VIH/sida.
En Alberta, les stratégies et les mesures axées sur les populations originaires de pays où le VIH est endémique sont intégrées dans le document Alberta Sexually Transmitted and Blood Borne Pathogens Strategy and Action Plan 2011 – 2016 (stratégie et plan d’action de l’Alberta pour lutter contre les infections transmissibles sexuellement et par le sang).
6.3.7 Stratégies concernant les femmes
Certaines provinces et certains territoires ont élaboré des stratégies axées sur la santé des femmes. Par exemple, la Colombie-Britannique a élaboré une stratégie intitulée Advancing the Health of Girls and Women (faire progresser la santé des jeunes filles et des femmes), qui offre un plan de gestion des états prioritaires, y compris le VIH/sida en tant compte du genre. Le Manitoba et la Saskatchewan appuient un plan d’action en faveur de la santé des femmes, élaboré par le Centre d’excellence pour la santé des femmes – région des Prairies, qui met l’accent sur des projets destinés aux femmes et comprend l’éducation sexuelle liée au VIH/sida.
Ces dernières années, des progrès ont été réalisés en ce qui concerne l’élaboration d’un cadre pour un plan d’action stratégique en faveur des femmes autochtones qui aborde les questions liées au VIH/sida auxquelles sont confrontées les femmes autochtones au Canada. Le cadre, résultat de plusieurs mois de consultations avec des femmes autochtones dans tout le pays, produira un plan d’action stratégique axé sur les femmes autochtones concernant le VIH/sida pour les cinq années à venir.
Du point de vue multisectoriel, le Plan intégral d’action sur le VIH et les femmes est une coalition de femmes séropositives, d’organismes canadiens et internationaux de lutte contre le VIH/sida et de divers groupes de défense des droits de la femme et des droits liés à la procréation qui demandent que de meilleurs services de prévention et de soutien soient fournis aux femmes et aux jeunes filles infectées et touchées par le VIH/sida.
En Alberta, les stratégies et les mesures à l’égard des femmes sont intégrées dans le document Sexually Transmitted and Blood Borne Pathogens Strategy and Action Plan 2011 – 2016 (stratégie et plan d’action pour lutter contre les infections transmissibles sexuellement et par le sang).
6.4 Réseaux, coalitions et organismes consultatifs
Cette section donne une vue d’ensemble des réseaux, coalitions et organismes consultatifs nationaux et provinciaux ou territoriaux qui étaient en place entre 2009 et 2011. Il convient de noter qu’il se peut que certains ne soient plus actifs au moment de la publication. Ces organismes organisent diverses activités (par exemple, services de consultation, d’assistance juridique et de recherche). Certains des réseaux et coalitions indiqués ci-dessous mettent également des projets en œuvre. L’existence de ces organismes indique combien la collaboration en partenariat est importante entre les secteurs communautaires, organisationnels et gouvernementaux pour aborder la question du VIH/sida parmi les personnes vivant avec cette maladie. La plupart des organismes suivants ont également un mandat plus large, notamment en matière de prévention et d’éducation; cependant, seuls les aspects de leur travail liés aux PVVIH sont examinés dans ce rapport.
Aux fins du présent rapport, on entend par réseau ou coalition un organisme composé d’organisations membres ou de membres individuels, formé pour représenter les intérêts, les buts ou les objectifs de ces organisations membres dans le cadre de forums provinciaux, nationaux ou internationaux. On entend par organisme consultatif une organisation qui offre des services de consultation en matière d’élaboration ou de mise en œuvre de stratégies, de politiques et de programmes. (Voir l’annexe C, à laquelle figure une liste de ces réseaux, coalitions et organismes consultatifs.)
Les réseaux, coalitions et organismes consultatifs canadiens liés au VIH/sida dont le mandat spécifique (mais non exclusif) consiste à offrir un soutien aux PVVIH comprennent les organismes consultatifs fédéraux et les organismes de services liés au VIH. Ils ont été définis selon les informations obtenues par l’intermédiaire des modèles de collecte de renseignements et de l’Agence de la santé publique du Canada.
6.4.1 Réseaux et organismes qui offrent un soutien aux PVVIH
À l’échelle nationale, la Société canadienne du sida et le Réseau canadien autochtone du sida organisent des forums à l’intention des PVVIH, auxquels seules ces personnes sont invitées. Ces dernières années, le nombre d’organismes axés sur les PVVIH a diminué. De plus, de nombreux organismes axés sur les PVVIH ont envisagé de changer le nom de leur organisme pour une appellation qui met davantage l’accent sur le « mode de vie positif ». Il se peut que ces changements soient liés à l’intégration toujours plus importante de la prévention, des soins, du traitement et du soutien au sein des organismes.
Le Réseau mondial des personnes vivant avec le VIH-sida – Amérique du Nord (RMP+AN) est le membre affilié nord-américain du Réseau mondial des personnes vivant avec le VIH (RMP+). Le Réseau mondial des personnes vivant avec le VIH-sida – Amérique du Nord est un organisme régional indépendant qui vise à lutter contre la pandémie mondiale de sida en créant et maintenant un réseau nord-américain actif de PVVIH. Il souscrit à la vision du Réseau mondial des personnes vivant avec le VIH, qui consiste à améliorer la qualité de vie des PVVIH.
L’Amérique du Nord est représentée dans la Communauté internationale des femmes vivant avec le VIH/sida, tout comme dans le Réseau mondial des personnes vivant avec le VIH.
En Colombie-Britannique, l’organisme Positive Living BC se consacre à renforcer l’autonomie des PVVIH grâce à un soutien mutuel et à une action collective. L’organisme offre un large éventail de services, de programmes et d’activités et produit diverses ressources et publications. Le réseau Positive Women’s Network offre des services d’éducation et de soutien ainsi que des ressources aux femmes qui vivent avec le VIH en Colombie-Britannique et aux prestataires de services de santé et de services sociaux dans tout le pays.
En Saskatchewan, le réseau Persons Living with AIDS Network of Saskatchewan Inc. est une organisation communautaire à but non lucratif qui fournit des services de soins et de soutien aux PVVIH. Ces services sont également mis à la disposition des fournisseurs de soins de santé, de la famille et des amis.
La mission du caucus des personnes du Manitoba qui vivent avec le VIH/sida consiste à aider les PVVIH à s’aider en offrant à ses membres des activités de renforcement des compétences, des occasions de rencontre et d’échange d’informations et un soutien non officiel.
Le réseau Ontario AIDS Network, en collaboration avec le gouvernement de la Colombie-Britannique, a créé l’organisme Positive Leadership Development Institute, qui aide les PVVIH à réaliser leur potentiel en matière de leadership et à renforcer leurs capacités à participer de façon significative à la vie communautaire. La raison d’être de l’organisme Toronto People With AIDS Foundation consiste à promouvoir la santé et le bien-être de toutes les PVVIH en leur offrant des services de soutien accessibles, directs et pratiques. Avant qu’il ne mette fin à ses activités en 2010, l’organisme Voices of Positive Women était une organisation communautaire dirigée par des femmes vivant avec le VIH/sida et consacrée à ces dernières, qui offrait des services confidentiels de soutien, d’approche, d’information et de défense des droits en Ontario.
AIDS ActionNow! est un organisme activiste qui lutte contre le VIH, basé à Toronto. Il maintient une présence sur Internet, tient régulièrement des réunions ouvertes au public et organise des forums et des activités communautaires. L’organisme n’est pas subventionné par le gouvernement. Son mandat consiste à améliorer la disponibilité des médicaments pour les PVVIH, à améliorer la norme de soins pour les PVVIH, à appuyer des initiatives progressistes liées au sida lancées par d’autres organismes et d’autres personnes et à entreprendre toute autre activité qu’il juge opportune pour améliorer la qualité de vie des PVVIH.
Dans la région de l’Atlantique, AtlanticPoz est un groupe de discussion en ligne pour les PVVIH dans le Canada atlantique.
6.4.2 Organismes nationaux
Le Réseau pancanadien de santé publique, créé en 2005 par les ministres fédéral, provinciaux et territoriaux (FPT) de la Santé, constitue un mécanisme intergouvernemental clé servant : à renforcer et à améliorer la capacité du Canada en matière de santé publique; à permettre aux gouvernements FPT de mieux travailler ensemble dans le cadre des activités quotidiennes en matière de santé publique; à prévoir les événements et les menaces relatives à la santé publique, à s’y préparer et à intervenir.
Jusqu’en 2011, le Comité consultatif fédéral-provincial-territorial sur le VIH/sida a fournit des conseils stratégiques en ce qui concerne les questions et les initiatives hautement prioritaires liées au VIH/sida au Canada. Le Comité a également favorisé une collaboration intergouvernementale opportune et efficace sur les questions liées au VIH/sida au Canada.
En 2011, le Comité directeur sur les maladies transmissibles et infectieuses, formé des représentants des ministères de la Santé fédéral, provinciaux et territoriaux, a été fondé pour fournir des recommandations sur les priorités et les enjeux liés à la pertinence pour le Réseau de santé publique. Ces enjeux comprennent les infections transmissibles sexuellement et par le sang, y compris le VIH.
Le Comité champion Au premier plan fait la promotion de l’utilisation généralisée de la stratégie Au premier plan dans tout le Canada. Ce plan d’action intégral oriente tous les secteurs de la stratégie d’intervention canadienne visant à enrayer l’épidémie de VIH/sida et à améliorer la vie des PVVIH et vulnérables au VIH. Ses membres comprennent des organisations non gouvernementales, des chercheurs, des PVVIH et des représentants du gouvernement.
6.4.3 Organismes consultatifs fédéraux
Le Comité consultatif de la recherche sur le VIH/sida (CCRVS) a reçu pour mandat de faire des recommandations à l’Institut des maladies infectieuses et immunitaires et au Comité des priorités et de la planification de la recherche (CPPR) des Instituts de recherche en santé du Canada concernant les priorités de recherche en ce qui a trait au VIH/sida. Plus particulièrement, le Comité consultatif de recherche sur le VIH/sida fournit des services de consultation au conseil consultatif de l’Institut des maladies infectieuses et immunitaires des Instituts de recherche en santé du Canada concernant les initiatives stratégiques en matière de recherche sur le VIH/sida afin de contribuer au développement de futures possibilités de financement stratégique ciblé.
Le Conseil consultatif ministériel sur l’Initiative fédérale de lutte contre le VIH/sida au Canada offre à la ministre de la Santé des services de consultation stratégique fondée sur des preuves au sujet des aspects pancanadiens du VIH/sida. Son travail consiste principalement à exercer un suivi des questions courantes ou qui se manifestent et à proposer une vision à long terme de la lutte contre le VIH/sida au Canada. Les membres du conseil totalisent une vaste expérience et des connaissances très diverses, et comptent plusieurs Canadiens vivant avec le VIH/sida.
Le Conseil national autochtone sur le VIH/sida (CNAVS) agit en tant qu’organisme consultatif national et fournit des services de consultation stratégique à Santé Canada, à l’Agence de la santé publique du Canada au sujet du VIH/sida et des questions connexes au sein des Autochtones (Premières nations, Inuits et Métis) au Canada.
6.4.4 Organisations non gouvernementales et réseaux nationaux
Ces organismes sont financés par l’Agence de la santé publique du Canada et par d’autres sources en vue de soutenir les efforts de renforcement des capacités, d’apporter un soutien aux PVVIH, d’entreprendre des activités de transfert et d’échange de connaissances et d’exécuter d’autres projets, énumérés et brièvement décrits à l’annexe C.
Le Réseau canadien autochtone du sida est une coalition de particuliers et d’organismes qui fournissent des services de leadership, de soutien et de défense des droits aux Autochtones vivant avec le VIH/sida, où qu’ils résident.
La Société canadienne du sida dirige une coalition nationale de plus de 120 organismes communautaires de services liés au sida dans tout le Canada. Elle se consacre à renforcer la lutte contre le VIH/sida dans tous les secteurs de la société et à apporter un soutien aux personnes et aux collectivités vivant avec le VIH/sida.
Le Réseau canadien d’info-traitements sida est un courtier national d’échange de connaissances au sujet du VIH et du VHC. Le Réseau met en contact les personnes vivant avec le VIH ou le VHC, les collectivités vulnérables, les fournisseurs de soins de santé et les organismes communautaires avec les connaissances, les ressources et l’expertise nécessaires pour réduire la transmission de l’infection et améliorer la qualité de vie.
L’Association canadienne de recherche sur le VIH est un organisme pancanadien qui représente les personnes qui mènent des recherches dans le domaine du VIH/sida. La mission de l’Association canadienne de recherche sur le VIH est composée des éléments suivants : encourager la collaboration et la coopération entre les milieux de recherche sur le VIH, notamment la science fondamentale, la science clinique, l’épidémiologie et la santé publique, ainsi que les sciences sociales; promouvoir l’éducation et le perfectionnement de nouveaux chercheurs; et donner une voix unifiée aux chercheurs canadiens sur le VIH afin de faire participer divers intervenants à un dialogue ininterrompu et à un échange de connaissances visant à assurer que la recherche sur le VIH continue de répondre à leurs besoins.
Le Réseau national sur le VIH/sida et les communautés noires, africaines et des Caraïbes est un réseau national de prestataires de services qui offrent un soutien et des programmes à la diaspora africaine et caribéenne et aux collectivités noires dans l’ensemble du pays. Le mandat du Réseau comprend le renforcement des capacités des prestataires de services de santé et de services sociaux de première ligne.
Le Réseau canadien juridique VIH/sida fait la promotion des droits des PVVIH et vulnérables à l’épidémie au Canada et dans le monde grâce à la recherche, à l’analyse juridique et stratégique, à l’éducation et à l’activisme communautaire. Le Réseau fournit aux organismes de services liés au sida les outils nécessaires pour améliorer leurs connaissances au sujet des aspects juridiques liés à la non-divulgation du VIH afin d’apporter un soutien plus efficace à leurs clients et d’encourager les PVVIH à adopter des comportements plus sains.
Le Réseau canadien pour les essais VIH des Instituts de recherche en santé du Canada est un partenariat de chercheurs cliniques, de médecins, de membres du personnel infirmier, de PVVIH, de fabricants de produits pharmaceutiques et d’autres intervenants qui facilitent les essais cliniques de médicaments contre le VIH/sida.
L’Association canadienne de santé publique est une association nationale, indépendante et bénévole qui représente la santé publique au Canada. Grâce aux liens qu’elle entretient avec le milieu international de la santé publique, l’Association conseille les décisionnaires au sujet de la réforme du système de santé publique et coordonne des initiatives visant à protéger la santé personnelle et collective des Canadiens et des populations du monde entier.
Le Conseil canadien de surveillance et d’accès aux traitements fait la promotion de politiques publiques éclairées et sensibilise le public au sujet des obstacles à l’accès aux traitements et aux soins de santé que doivent surmonter les PVVIH. Le Conseil considère les traitements sous l’angle d’un concept très large, qui comprend les médecines occidentale, traditionnelle, complémentaire et alternative. Le Conseil canadien de surveillance et d’accès aux traitements est géré par et pour des PVVIH.
Le Groupe de travail canadien sur le VIH et la réinsertion sociale rassemble les domaines habituellement séparés du VIH, de l’invalidité et de la réinsertion grâce à des partenariats multisectoriels. Grâce à ces partenariats, le Groupe de travail s’efforce de renforcer les capacités en matière de recherche, d’éducation et de partenariats intersectoriels et de répondre aux besoins des PVVIH en matière de réinsertion.
La Coalition interagence sida et développement (CISD) est une coalition d’organismes de services liés au sida, d’organisations non gouvernementales, d’organisations confessionnelles, d’établissements d’enseignement et de syndicats. Son énoncé de mission comprend l’exercice d’un leadership dans la lutte contre le VIH/sida menée par les organismes canadiens de développement international et les organismes canadiens de services liés au VIH visant à atténuer les répercussions de l’épidémie mondiale de VIH et de sida. La Coalition interagence sida et développement s’acquitte de son mandat en améliorant les politiques publiques, en offrant des renseignements et des services d’analyse et en faisant part des leçons qu’elle a apprises.
6.4.5 Réseaux, coalitions et organismes consultatifs provinciaux et territoriaux
En Colombie-Britannique, le réseau Pacific AIDS Network (PAN) coordonne les stratégies communautaires de lutte contre le VIH/sida en convoquant des forums dans le cadre desquels les PVVIH peuvent discuter des questions qui les concernent et formuler des recommandations en matière de programmation et de politiques à l’intention de l’organisme, du gouvernement et des autorités sanitaires régionales.
L’Alberta a mis en place un réseau régional du VIH/sida, appelé Alberta Community Council on HIV. Il s’agit d’un réseau provincial à but non lucratif composé de 11 organisations régionales de réduction des méfaits et de services liés au sida, dont le principal mandat vise la prévention du VIH, les soins, le traitement, le soutien et les besoins en matière de prévention et d’éducation des PVVIH. L’organisme Alberta Community Council on HIV est financé par Alberta Health and Wellness et par l’Agence de la santé publique du Canada par l’intermédiaire du fonds Alberta Community HIV Fund. Ses membres comptent des organismes communautaires de services liés au sida, tels que l’association AIDS Calgary Awareness Association (ACAA), qui offrent un soutien aux PVVIH et réalisent des activités d’approche communautaire.
Le Manitoba et la Saskatchewan ont quelques réseaux de collaboration. Le réseau MAN/SASK Network répond aux besoins régionaux des organismes actifs dans les domaines de la prévention, des soins et du traitement du VIH et du VHC, et les représente. Dans le nord du Manitoba et de la Saskatchewan, le réseau Play it Safer Network a pour objectif de mettre en œuvre une stratégie communautaire permettant de lutter contre le VIH/sida, les infections transmissibles sexuellement et VHC et de faire des choix plus sains liés au mode de vie grâce à l’éducation, à la prévention, au traitement et au soutien médical et social.
Le réseau Ontario AIDS Network a notamment pour objectifs de maintenir et d’améliorer le réseau existant des PVVIH au sein du Réseau et des partenariats communautaires qui apportent un soutien à ces personnes, d’accroître les connaissances et les compétences des PVVIH en ce qui concerne les soins, les traitements et le soutien, d’augmenter le nombre de PVVIH qui participent aux organismes communautaires (y compris les groupes membres du réseau Ontario AIDS Network), et de maintenir et d’accroître l’intégration efficace des PVVIH et leur participation significative au réseau Ontario AIDS Network. Le Réseau ontarien de traitement du VIH est un réseau de collaboration formé de chercheurs, de fournisseurs de soins de santé, de responsables des politiques, de membres de la collectivité et de PVVIH qui collaborent à promouvoir l’excellence et l’innovation dans les domaines du traitement, de la recherche et de l’éducation sur le VIH en Ontario. Le Comité consultatif ontarien de lutte contre le VIH et le sida fournit des services de consultation stratégique à la ministre de la Santé de la province concernant tous les aspects des politiques liées au VIH/sida. Un tiers des membres du comité vivent avec le VIH/sida, un tiers provient d’organismes communautaires de services liés au sida et le dernier tiers est composé de fournisseurs de soins de santé qui participent à la lutte contre le VIH/sida.
En Ontario, l’Alliance pour la santé sexuelle des hommes gais est un réseau provincial composé de membres du personnel de première ligne, de chercheurs, de responsables de la santé publique, de responsables des politiques et de membres de la collectivité. L’objectif de l’Alliance consiste à répondre aux besoins en matière de santé sexuelle des diverses collectivités ontariennes d’hommes gais, bisexuels, bispirituels et d’autres HARSAH, et comprend le développement de ressources, l’organisation de campagnes et la création de groupes de travail.
Au Québec, les buts de la Coalition des organismes communautaires québécois de lutte contre le sida (COCQ-SIDA) comprennent notamment le soutien et la consolidation de l’action communautaire au Québec, le rassemblement d’organismes concernés par le VIH/sida et l’unification des activités et des ressources de ces organismes tout en respectant leur autonomie.
Les provinces de l’Atlantique ont le Réseau de recherche interdisciplinaire de l’Atlantique, un groupe de chercheurs universitaires (provenant de l’Université Dalhousie, de l’Université Memorial et de l’Université du Nouveau-Brunswick) qui travaillent en collaboration avec d’autres intervenants du gouvernement et des collectivités dans les domaines du VIH et du VHC.
Dans les provinces de l’Atlantique, le Réseau régional du sida de l’Atlantique élabore des stratégies de collaboration afin d’apporter un soutien aux PVVIH dans la région. La commission consultative Nova Scotia Advisory Commission on AIDS est un organisme autonome du gouvernement de la Nouvelle-Écosse. Son mandat consiste à fournir des services de consultation stratégique concernant le VIH/sida au gouvernement provincial et à faire office de lien entre le gouvernement et la collectivité. La Commission consultative est responsable de la mise en œuvre, de la surveillance et de l’évaluation de la Strategy on HIV/AIDS (stratégie sur le VIH/sida) de la Nouvelle-Écosse, et collabore étroitement avec les trois organismes de services liés au VIH/sida de la Nouvelle-Écosse.
La région du Nord reçoit le soutien du réseau Northwest Territories HIV & Hepatitis C Support Network, qui fournit des ressources pédagogiques, des réseaux de soutien et des services de renforcement des capacités.
6.5 Analyse des programmes
Cette section décrit la répartition des programmes et des projets visant à lutter contre le VIH/sida parmi les PVVIH au Canada. Ces projets ont été définis d’après les données recueillies au cours du processus de collecte de renseignements décrit à la section 6.1. Cette section analyse également à quel degré la stratégie de lutte actuelle correspond aux réalités et aux besoins de la population, selon les données probantes disponibles.
6.5.1 Répartition géographique des projets
Le tableau 1 indique la répartition des projets au Canada. Entre 2009 et 2011, 155 projets ont été financés grâce à des initiatives fédérales et provinciales ou territoriales. Il convient de noter que les projets des provinces dont la population est plus nombreuse peuvent avoir reçu un financement plus important.
Tableau 5 : Répartition des projets au Canada Lieu Nombre de projets Projets Échelle nationale 8 P1 à P8 Colombie-Britannique 29 P9 à P37 Alberta 11 P38 à P48 Saskatchewan 6 P49 à P54 Manitoba 5 P55 à P59 Ontario 54 P60 à P113 Québec 21 P114 à P134 Nouveau-Brunswick 5 P135 à P139 Terre-Neuve-et-Labrador 6 P140 à P145 Nouvelle-Écosse 5 P146 à P150 Île-du-Prince-Édouard 1 P151 Territoires du Nord-Ouest 1 P152 Nunavut 1 P153 Yukon 2 P154 à P155 La répartition géographique des projets dans les provinces et les territoires est la suivante. Huit projets financés par l’Agence de la santé publique du Canada sont exécutés par des organisations non gouvernementales nationales. Deux projets nationaux sont axés sur des populations précises. Le Réseau canadien autochtone du sida [P1] apporte un soutien aux organismes de services liés au VIH/sida offerts aux Autochtones et répond aux besoins de ces derniers, et la Coalition interagence sida et développement [P8] offre un soutien à l’échelle nationale aux nouveaux immigrants et fait participer les collectivités canadiennes noires, africaines et caribéennes. Deux projets sont axés sur l’offre de renseignements au sujet des traitements disponibles. Le Conseil canadien de surveillance et d’accès aux traitements [P4] s’efforce de favoriser l’élaboration de politiques nationales sur le VIH/sida relatives aux questions liées à l’accès aux traitements. Le Réseau canadien d’info-traitements sida [P6] offre des renseignements au sujet des options de traitement. Le Groupe de travail canadien sur la réinsertion sociale [P5] s’efforce d’élaborer des lignes directrices sur les pratiques exemplaires en matière de VIH à l’intention des professionnels de la réadaptation. Le Réseau canadien juridique VIH/sida [P3] permet d’améliorer à l’échelle nationale la coordination et la planification des efforts de lutte contre le VIH/sida, l’élaboration de politiques, le renforcement des capacités et les communications relativement aux droits éthiques et juridiques des personnes, des organismes de services liés au sida et des membres du public qui sont touchés par le VIH/sida. Le Réseau canadien d’info-traitements sida [P7] comprend également un projet subventionné visant à lui permettre de jouer un rôle de courtier national d’échange de connaissances, à savoir un point d’accès unique aux renseignements sur la prévention, les soins, les traitements et les connaissances de soutien pour les organismes de première ligne qui luttent contre le VIH/sida. Enfin, la Société canadienne du sida fournit un soutien national aux organismes de services liés au sida et agit comme porte-parole dans le développement et la mise en œuvre de politiques nationales et de stratégies de communication et de renforcement des capacités dans l’ensemble du secteur bénévole.
En Colombie-Britannique, 29 projets sont actuellement financés par l’Agence de la santé publique du Canada ou par la province. Les thèmes communs au développement de programmes dans la quasi-totalité des projets comprennent la facilitation de l’accès aux soins et au soutien pour les PVVIH. Les autres thèmes prédominants comprennent l’accès à la nourriture [P9, P10, P21], le logement [P12, P21, P22, P23, P37], le revenu [P16, P18], les programmes culturels [P28], la défense des droits [P12, P16, P21, P31, P34] et les programmes destinés aux régions rurales [P13]. Un projet favorise l’accès aux thérapies complémentaires [P19]; un autre projet offre des services de counseling spirituel aux PVVIH [P14]. Ces projets sont principalement exécutés par des organismes de services liés au VIH/sida.
L’Alberta finance 11 projets exécutés par des organismes de services liés au VIH/sida. Tous les projets subventionnés comprennent la facilitation de l’accès aux soins et au soutien pour les PVVIH. Deux projets offrent des services de défense des droits aux PVVIH [P38, P42]; un projet offre un soutien spirituel à ces personnes [P39], en plus de promouvoir la recherche communautaire [P39, P43]. Un autre projet assiste les PVVIH en matière de logement [P43].
En Saskatchewan, six organismes de services liés au VIH/sida exécutent des projets subventionnés qui font tous la promotion de l’accès aux soins et au soutien pour les PVVIH. Un projet a pour but d’élaborer des initiatives régionales de renforcement des capacités visant les programmes communautaires destinés aux Autochtones hors réserve [P51].
Cinq projets subventionnés au Manitoba sont exécutés par des organismes de services liés au VIH/sida. Quatre projets appuient l’accès aux soins, au traitement et au soutien pour les PVVIH, y compris le soutien par les paires, [P55, P56, P58, P59]. Un projet a pour but d’élaborer des initiatives nationales et régionales de renforcement des capacités visant les programmes communautaires destinés aux Autochtones hors réserve [P57]. Un projet subventionné apporte un soutien financier au caucus des personnes du Manitoba qui vivent avec le VIH/sida, bien que ce réseau ait depuis été dissous [P55].
De toutes les provinces, l’Ontario a le plus grand nombre de projets subventionnés, soit 54 au total. La plupart de ces projets offrent un accès aux soins et au soutien pour les PVVIH. Sept projets font la promotion de l’accès dans les collectivités rurales [P61, P63, P64, P66, P72, P73, P109]. Un projet offre des services axés sur la population asiatique [P78], alors qu’un autre projet offre des services à la population hispanophone [P83]. Un projet dessert la population des personnes sourdes en Ontario [P97]. Un projet apporte un soutien aux personnes qui ont contracté le VIH par transfusion sanguine [P88]. Cinq projets sont subventionnés en vue de renforcer les capacités dans le contexte de la Participation accrue des personnes vivant avec le VIH, offrant aux PVVIH des possibilités de contribuer à l’élaboration des programmes ou aux efforts de prévention. Au total, six projets sont financés afin de renforcer les capacités au sein des organismes de services liés au VIH/sida. Deux projets ont été subventionnés pour lutter contre la stigmatisation subie par les PVVIH [P63, P100]. Un projet fait la promotion de l’accès à la nourriture pour les PVVIH [P106], tandis que trois projets abordent la question du logement des PVVIH [P79, P82, P91]. Le projet P91 offre un choix de centres de soins palliatifs spécialement axés sur les PVVIH. Un projet offre des services juridiques gratuits aux personnes touchées par le VIH [P89].
Le Québec a subventionné 21 projets exécutés par des organismes de services liés au VIH/sida. Ces projets offrent aux PVVIH un accès aux soins et au soutien. Un projet en particulier offre un soutien à la population des personnes sourdes vivant avec le VIH/sida [P120]. Deux projets luttent contre la stigmatisation [P124, P125] et un projet reçoit un financement visant à augmenter la participation des PVVIH à l’exécution des programmes [P121].
Dans la région de l’Atlantique, cinq projets sont subventionnés au Nouveau-Brunswick, six à Terre-Neuve-et-Labrador, cinq en Nouvelle-Écosse et un à l’Île-du-Prince-Édouard. Tous les projets sont exécutés par des organismes de services liés au VIH/sida qui offrent un accès aux soins et au soutien aux PVVIH. À Terre-Neuve-et-Labrador, deux projets sont subventionnés afin d’offrir un logement provisoire [P145] et un logement à long terme [P144] aux PVVIH.
Dans la région du Nord, deux projets sont subventionnés par le Yukon [P154, P155] et un projet par les Territoires du Nord-Ouest [P152]; ces trois projets offrent des services de soutien et d’accès aux soins aux PVVIH et touchées par le VHC. Le Nunavut a financé un projet avec une attention particulière accordée à la santé sexuelle [P153].
Quatre projets desservent tout spécialement les régions rurales. En Colombie-Britannique, la société AIDS Network Kootenay Outreach and Support Society [P13] offre des programmes et des services spécialement conçus pour examiner les enjeux de la région auxquels les collectivités rurales font face. En Ontario, le programme Wellington and Grey Bruce Rural Prevention Outreach Program [P63] s’efforce de diminuer la stigmatisation et la discrimination subies par les Autochtones vivant en milieu rural, par les membres de la collectivité gaie, lesbienne, bisexuelle et transgenre, par le milieu de la santé mentale et par les PVVIH. Ce programme travaille également à accroître les connaissances, les compétences et les capacités des médecins en milieu rural qui soignent et traitent les PVVIH, et offre des renseignements au sujet des traitements disponibles dans les collectivités rurales. Jusqu’à son abandon, l’organisme Voices of Positive Women [P109] apportait son soutien à un projet qui a créé une liste de renvoi à l’intention des collectivités rurales et urbaines. Enfin, le Conseil des Premières nations du Yukon comprend un mandat visant à faciliter l’accès aux services de diagnostic, de soins et de traitements et à créer des possibilités de soutien social à l’intention des personnes infectées par le VIH et par d’autres maladies et conditions connexes et d’offrir des services de sensibilisation du public au VIH/sida dans les régions rurales isolées du Nord [P155].
6.5.2 Populations au sein de la population vivant avec le VIH/sida
Bien que tous les projets subventionnés répondent aux besoins des PVVIH, certains organismes dirigent des projets qui répondent aux besoins d’une population précise. Le mandat de tous les projets mentionnés ci-dessous comprend le soutien aux PVVIH.
Hommes gais, bisexuels, bispirituels et les autres hommes ayant des relations sexuelles avec des hommes
Cinq projets bien définis répondent aux besoins des hommes gais et des HARSAH vivant avec le VIH. L’association AIDS Calgary Awareness Association dirige un projet d’approche communautaire pour les HARSAH [P39]. En Ontario, trois des projets subventionnés offrent un soutien aux hommes gais et aux HARSAH. Le programme Wellington and Grey Bruce Rural Prevention-Outreach Program s’efforce de réduire la stigmatisation et la discrimination subies par les hommes gais et les HARSAH [P63], ainsi que par d’autres populations. La fondation Toronto People with AIDS exécute un projet appelé PHA Engagement in POZ Prevention for Gay Men, dont le mandat consiste à offrir des services de prévention positive parmi les HARSAH [R107]. L’Ontario a également un groupe de travail, le Groupe de travail pour hommes gais, bisexuels, et HARSAH francophones, qui offre un soutien à l’élaboration de stratégies visant à améliorer les services aux francophones vivant avec le VIH [P88]. Au Québec, le Mouvement d’information, d’éducation et d’entraide dans la lutte contre le sida (LE M.I.E.N.S.) dirige un projet visant à servir les HARSAH [P127].
Utilisateurs de drogues injectables
Cinq organismes indiquent clairement qu’ils servent la population des utilisateurs de drogues injectables. La société Vancouver Native Health Society offre des programmes aux utilisateurs de drogues injectables, bien qu’ils ne soient pas destinés exclusivement à ces personnes [P33]. À Calgary, l’association AIDS Calgary Awareness Association définit des programmes d’approche à l’intention des utilisateurs de drogues injectables [P39], tout comme la société HIV North Society [P43]. L’organisme AIDS St.John dessert la population des utilisateurs de drogues injectables, ainsi que d’autres populations [P138].
Autochtones
Comme nous l’avons vu plus haut, un projet national répond aux besoins des Autochtones [P1], le Réseau canadien autochtone du sida. En Colombie-Britannique, le réseau Positive Women’s Network offre des programmes qui respectent les réalités culturelles aux femmes autochtones qui doivent surmonter de multiples obstacles [P28]. La société Vancouver Native Health Society répond aux besoins particuliers des Autochtones, offrant des services médicaux, des services de counseling et des services sociaux [P33]. En Alberta, l’association AIDS Calgary Awareness Association définit des programmes d’approche à l’intention des Autochtones [P39]. En Saskatchewan, le réseau All Nations Hope AIDS Network s’efforce d’échanger des connaissances et des ressources afin de soutenir les Autochtones vivant avec le VIH/sida [P51]. Le centre Nine Circles Community Health Centre du Manitoba offre des programmes respectant les réalités culturelles aux jeunes autochtones [P58]. En Ontario, le projet Wellington and Grey Bruce Rural Prevention-Outreach s’efforce de diminuer l’isolement des Autochtones vivant avec le VIH/sida [P63]. En outre, le réseau Ontario AIDS Network offre des programmes destinés tout particulièrement aux jeunes autochtones [P96], et l’organisme Ontario Aboriginal HIV/AIDS Strategy [P93] fournit des services d’approche hors de la réserve. Two-Spirited People of the First Nations [P108] offre un soutien aux personnes bispirituelles vivant avec le VIH/sida. Au Québec, la Commission de la santé et des services sociaux des Premières nations du Québec et du Labrador a établi un projet de cercle de partage pour les Autochtones vivant avec le VIH/sida [P122]. La région de l’Atlantique ne comprend aucun projet qui offre des services spécialement destinés aux Autochtones vivant avec le VIH/sida.
Personnes originaires de pays où le VIH est endémique
Comme nous l’avons vu plus haut, un projet national répond aux besoins des organismes de services liés au sida qui soutiennent les personnes originaires de pays où le VIH est endémique [P8]; ce projet est géré par la Coalition interagence sida et développement. En Colombie-Britannique, la société Vancouver Native Health Society, étant située au centre-est de la ville, dessert également les immigrants, ainsi que les Autochtones [P33]. Le centre Sexuality Education Resource Centre du Manitoba offre des programmes destinés aux personnes originaires de pays où le VIH est endémique. Il met l’accent sur l’amélioration de l’accès aux services pour les nouveaux immigrants à Winnipeg [P59]. En Ontario, le comité AIDS Committee of Cambridge, Kitchener, Waterloo & Surrounding Area offre des programmes aux interprètes, ce qui améliore la communication avec les personnes originaires de pays où le VIH est endémique [P60]. Le comité AIDS Committee of Toronto dirige deux projets destinés aux collectivités ethnoculturelles, notamment la collectivité lusophone [P70, P71]. L’Alliance for South Asian AIDS Prevention exécute un projet destiné aux personnes de l’Asie du Sud vivant avec le VIH/sida qui vise à éliminer les obstacles à l’accès aux services [P77]. Le Conseil africain et caraïbe sur le VIH en Ontario dirige des programmes visant à réduire l’isolement social et la discrimination subis par les personnes originaires de pays où le VIH est endémique [P76]. L’organisme Black Coalition for AIDS Prevention exécute également des projets, notamment des gestions de cas, à l’intention des PVVIH [P80]. Enfin, le centre Women’s Health in Women’s Hands Community Health Centre en Ontario finance un projet visant à soutenir la négociation de la divulgation [P111]. Au Québec, le Centre d’action sida Montréal offre des services aux femmes de diverses cultures et finance un projet qui apporte un soutien aux réfugiés vivant avec le VIH/sida [P117, P118].
Femmes
En Colombie-Britannique, le réseau Positive Women’s Network dirige un programme de soutien à l’intention des femmes séropositives, dont le mandat consiste à fournir des programmes et des ressources efficaces aux femmes, à leurs familles et aux prestataires de services, notamment des services qui respectent les réalités culturelles des femmes autochtones [P28]. Les services de l’association AIDS Calgary Awareness Association de l’Alberta offrent un soutien aux femmes impliquées dans le commerce du sexe et aux jeunes [P39]. Les services Kali Shiva AIDS Services, au Manitoba, offrent un programme intitulé Positive Women’s Program qui offre un soutien et des services non médicaux aux femmes vivant avec le VIH/sida et à leurs enfants [P56]. Le projet Voices of Positive Women s’efforce de réduire l’isolement, d’augmenter l’estime de soi et d’améliorer la qualité de vie des femmes vivant avec le VIH/sida [P109]. Le projet Negotiating Disclosure du centre Women’s Health in Women’s Hands Community Health Centre offre un modèle de divulgation de l’état sérologique à l’égard du VIH pour les femmes africaines et caribéennes [P111]. Également en Ontario, le groupe Women’s HIV/AIDS Working Group soutient les activités de recherche sur les femmes vivant avec le VIH [P113]. Au Québec, le Centre d’action sida Montréal (femmes) offre des services aux femmes séropositives provenant de divers milieux multiculturels [P117]. Par elles, pour elles, pour la vie répond aux besoins des femmes vivant avec le VIH/sida et crée un réseau de solidarité et de soutien [P125].
Jeunes
En Colombie-Britannique, la société Vancouver Native Health Society offre également des programmes aux jeunes du quartier centre-est de Vancouver [P33]. YouthCo AIDS Services offre des services de soutien aux jeunes vivant avec le VIH/sida [P35]. En Alberta, l’association AIDS Calgary Awareness Association exécute des programmes destinés aux jeunes, l’une des populations cibles auxquelles l’association offre des services de soutien [P39]. Au Manitoba, le centre Nine Circles Community Health Centre finance un programme de lutte destiné aux jeunes [P58]. En Ontario, l’organisme AIDS Committee of Toronto dirige un projet appelé Positive Youth Outreach afin d’améliorer l’accès aux services pour les jeunes vivant avec le VIH/sida [P69]; YOUTHlink Inner City [P112] offre un soutien en matière de traitement aux jeunes de Toronto. Le projet Aboriginal Youth Peer Prevention Project finance des programmes visant à améliorer sa capacité à servir les jeunes autochtones [P96]. L’organisme Planned Parenthood of Toronto finance un projet visant à élaborer des stratégies exécutées par des jeunes qui soutiennent un plan de prévention commun du VIH, du VHC et des infections transmissibles sexuellement, axé sur l’enrichissement des connaissances des jeunes vivant avec le VIH/sida à l’égard de leur santé sexuelle [P100].
Enfants et familles
Trois des projets subventionnés répondent spécialement aux besoins des enfants. Au Manitoba, l’organisme Kali Shiva AIDS Services offre un réseau de soutien aux femmes vivant avec le VIH et à leurs enfants [P56]. En Ontario, The Teresa Group finance deux projets qui apportent un soutien aux enfants [P104, P105]. Le programme Infant Formula Program vise à réduire le risque de transmission du VIH par le lait maternel en offrant gratuitement des préparations pour nourrissons pendant un an aux nouvelles mamans séropositives en Ontario. Un autre programme offre une formation aux bénévoles afin d’augmenter leurs connaissances et de les sensibiliser au sujet des questions liées aux VIH concernant les enfants et les familles touchés par la maladie.
Dix projets offrent un soutien particulier aux familles touchées par le VIH. En Colombie-Britannique, la société AIDS Society of Kamloops [P12] offre des services de counseling individuel aux familles touchées par le VIH. L’organisme McLaren Housing Society of British Columbia [P22] offre des logements sécuritaires et abordables aux familles vivant avec le VIH/sida ayant besoin d’un soutien financier, mais pouvant vivre de façon autonome. Le réseau Positive Women’s Network [P28] offre des programmes respectant les réalités culturelles aux femmes et à leurs familles. En Alberta, le réseau Central Alberta AIDS Network (CAANS) [P41] s’efforce de réduire les conséquences négatives de la consommation de drogues et du commerce du sexe sur les particuliers, les familles et les collectivités, grâce à une démarche de réduction des méfaits. En Ontario, l’organisme AIDS Thunder Bay [P75] travaille à augmenter les contacts sociaux des PVVIH et de leurs partenaires ou familles. À Ottawa, l’organisme Bruce House fournit des logements et des appartements à loyer indexé sur le revenu aux PVVIH, ainsi qu’un soutien, tels que des services de counseling, d’encadrement et de soutien familial [P81]. The Teresa Group fournit également un soutien aux familles des PVVIH. Au Nouveau-Brunswick, l’organisme AIDS St. John sert les PVVIH et leurs familles.
Personnes incarcérées
En Colombie-Britannique, Prisoner POSITIVE travaille avec les personnes incarcérées grâce à des activités d’approche [P17]. Le mandat de l’association AIDS Calgary Awareness Association comprend des programmes destinés aux personnes incarcérées [P39]. En Ontario, le réseau Peel HIV/AIDS Network comprend des projets de promotion de la santé en faveur des personnes incarcérées [P98] et le réseau Prisoners with HIV/AIDS Support Action Network (PASAN) travaille à fournir des services de soutien, d’approche et d’éducation aux personnes incarcérées vivant avec le VIH/sida [P101]. Au Québec, le projet Sentinelle Bleue [P116] s’efforce de consolider tous les renseignements concernant les programmes disponibles à l’intention des personnes incarcérées qui vont être remis en liberté, afin de faciliter leur accès aux programmes. La Commission de la santé et des services sociaux des premières nations du Québec et du Labrador dirige un projet de cercle de partage à l’intention des Autochtones incarcérés vivant avec le VIH/sida [P122]. Au Nouveau-Brunswick, la société John Howard Society [P135] exécute des programmes liés au VIH/sida qui mettent les jeunes en relation avec les services appropriés. La société a plusieurs succursales au Canada, chaque région offrant des programmes spécialisés.
-
Chapitre 7 – Conclusion
Au moyen du présent rapport, l’Agence de santé publique du Canada tente pour la première fois de regrouper des données probantes de diverses sources dans un seul document afin de mieux comprendre les vies des personnes vivant avec le VIH/sida (PVVIH) au Canada. Il est espéré que les données présentées dans ce rapport permettront de guider les gouvernements, les organisations non gouvernementales, les responsables de la santé publique, les chercheurs, les communautés et autres intervenants dans l’élaboration de politiques et de programmes destinés aux PVVIH au Canada.
Les données de surveillance présentées dans ce rapport indiquent que le fardeau du VIH au Canada évolue. Au début de l’épidémie du VIH, la plupart des PVVIH au Canada étaient des hommes gais. Aujourd’hui, les voies de transmission de la maladie sont variées. En 2011, on estimait que 46,6 % des nouvelles infections étaient constatées parmi la population d’hommes ayant des relations sexuelles avec d’autres hommes (HARSAH); mais la transmission par l’entremise de relations hétérosexuelles et l’usage de drogues injectables représente aussi une importante proportion des nouvelles infections, soit 37,2 % et 13,7 % respectivement. Au Canada, les Autochtones et les personnes originaires de pays où le VIH est endémique sont affectés par le VIH de manière disproportionnée. (1)
Au cours de la rédaction du présent rapport, la diversité des PVVIH est le thème clé qui s’est principalement détaché – les expériences vécues avant l’infection d’un jeune gai, d’une personne sans-abri utilisant des drogues injectables et d’une femme réfugiée d’Afrique de l’Ouest sont radicalement différentes. Ces différentes expériences et chemins de vie continuent après l’infection. La majorité des études portant sur les PVVIH sont axées sur l’une des sous-populations affectées; il est donc parfois difficile de comparer les études et les résultats d’une population avec ceux d’une autre.
Malgré cette diversité, la plupart des PVVIH viennent de populations marginalisées. La santé et la qualité de vie des PVVIH sont influencées par plusieurs déterminants de la santé, notamment les expériences de la petite enfance, la pauvreté, les environnements sociaux et physiques, la culture, le genre et le soutien social. Ces nombreux déterminants contribuent à la vulnérabilité à l’infection au VIH et continuent de nuire à la santé et à la qualité de vie une fois que les personnes sont infectées.
La stigmatisation et la discrimination sont des expériences partagées par la plupart des PVVIH; elles influencent la vie des personnes, de leurs relations intimes, familiales et amicales à leurs relations avec la communauté, dans le milieu de travail et dans la société d’une manière générale. Pour nombre d’entre elles, cette stigmatisation est composée d’autres formes de discrimination ciblant le groupe auquel elles s’identifient – c’est-à-dire le racisme, le sexisme et l’homophobie.
Grâce aux progrès réalisés par rapport au traitement, les personnes séropositives vivent plus longtemps et avec moins de contraintes. Elles deviennent parents et les enfants et adolescents grandissent avec le VIH. À l’autre bout du continuum, les PVVIH vivent suffisamment longtemps pour faire face aux difficultés du vieillissement. Malgré ce progrès en termes de traitement, le VIH reste un fardeau considérable pour la santé. Les PVVIH présentent des taux plus élevés de maladies autres que celles définissant le sida; et certaines d’entre elles doivent gérer des co-infections et comorbidités complexes. Pour certaines PVVIH, le VIH est une invalidité épisodique, c’est-à-dire que des périodes de bonne santé peuvent être interrompues par des périodes imprévisibles de mauvaise santé et d’invalidité. Nombre de personnes meurent du fait de complications liées au sida, certaines n’ayant jamais eu accès à un traitement. Bien que le traitement soit largement disponible à travers le Canada, l’accès au traitement et l’observance du traitement restent des problèmes considérables, notamment pour certaines populations marginalisées.
La participation communautaire reste un élément clé, à la fois en termes de prévention, de soin, de traitement et de soutien aux PVVIH. La participation communautaire et les réseaux de soutien social aident à développer des qualités d’adaptation positives, apportent des informations nécessaires et du soutien affectif aux PVVIH et constituent des sources clés pour renforcer la résilience.
La lutte du gouvernement du Canada contre le VIH/sida implique de nombreux organismes et communautés dans lesquels les personnes vulnérables et vivant avec le VIH/sida sont considérablement engagées. Le présent rapport identifie les nombreux réseaux, stratégies et organismes, à la fois nationaux, provinciaux et territoriaux, à travers le Canada, et plus de 150 projets communautaires traitant spécifiquement les besoins des PVVIH. Des chercheurs à travers le pays sont également actifs sur de nombreux projets traitant des difficultés affectant les PVVIH, du traitement aux déterminants de la santé.
Des partenariats ont été mis en place à tous les niveaux – entre les prestataires de services et les PVVIH, les organismes communautaires, les organismes non gouvernementaux nationaux, les gouvernements à tous les niveaux, les chercheurs et les fournisseurs de soins de santé. Il est largement reconnu que les PVVIH doivent participer au développement et à la mise en place des politiques, programmes et recherches qui les concernent, de manière à ce que ces approches soient efficaces et traitent les réalités auxquelles font face les PVVIH.
Le présent rapport reconnaît le rôle capital que jouent les PVVIH en termes de leadership, recherche, politiques et programmes, prévention et soutien dans la prise en charge du VIH/sida. Tous les intervenants, avec la participation centrale des PVVIH, doivent continuer d’avancer en se basant sur les réussites passées pour empêcher de nouvelles infections et pour améliorer la qualité de vie des PVVIH.